牙医“理解”口腔问题和患者需求是一个综合、系统、多维度的过程,并非依赖单一方法,他们像侦探一样,通过多种手段收集线索,进行逻辑推理,最终形成诊断和治疗方案,以下是牙医常用的“理解”方法:
基础临床检查(最核心、最直接)
-
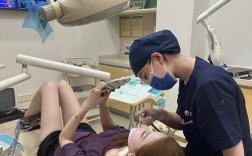
视诊:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 观察: 用肉眼仔细检查牙齿、牙龈、口腔黏膜、舌头、嘴唇、颊部、腭部等所有可见区域。
- 关注点: 牙齿颜色、形态、排列(拥挤、稀疏、错位)、龋坏(蛀牙)的位置和深度、牙龈颜色(红肿、苍白)、形态(退缩、增生)、出血点、溃疡、白斑、红斑、肿块、义齿(假牙)的适配性、咬合关系(上下牙如何接触)等。
- 工具: 口镜(反光、牵拉软组织)、棉卷(隔湿、干燥视野)。
-
探诊:
- 工具: 牙周探针(带刻度)、普通探针。
- 目的:
- 龋坏诊断: 探测牙齿表面是否有软、粗糙、卡探针的点,判断龋坏深度和范围。
- 牙周检查: 测量牙周袋深度(探针插入牙龈缘以下的深度)、牙龈出血情况、牙根是否暴露、牙石位置和量。
- 牙齿敏感度: 探测特定部位是否引起酸痛。
-
叩诊:
- 工具: 牙科器械柄(如口镜柄)或手指。
- 目的: 轻轻敲击牙齿,判断是否有根尖周炎(牙根尖周围组织的炎症),正常牙齿叩击无不适;若感觉疼痛、酸痛或不适,提示牙髓可能已坏死,炎症扩散到根尖周围。
-
扪诊:
- 工具: 手指(戴手套)。
- 目的:
- 牙龈/颌面部: 触压牙龈、牙槽骨、颌骨区域,检查是否有压痛、肿胀、波动感(脓肿)、骨隆突、瘘管(开口)。
- 淋巴结: 触摸颌下、颈部淋巴结,检查是否肿大、压痛(提示感染或炎症)。
- 颞下颌关节: 按压关节区,让患者张闭口,感受是否有弹响、疼痛、活动受限。
-
牙齿松动度检查:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 工具: 牙科器械柄或手指。
- 目的: 轻轻晃动牙齿,判断其松动程度(I度:颊舌向松动;II度:颊舌+近远中向松动;III度:颊舌+近远中+垂直向松动),松动度增加提示牙周支持组织受损严重。
影像学检查(提供内部结构和隐藏信息)
-
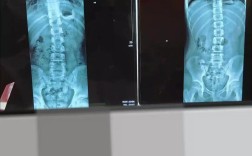
X光片:
- 根尖片: 最常用,显示单颗牙齿及其根尖周骨组织情况,发现邻面龋、根尖病变、牙根形态、根管治疗情况等。
- 全景片(曲面断层片): 显示全口牙齿、牙槽骨、颌骨、上颌窦、颞下颌关节等整体情况,用于观察多颗牙齿问题、阻生齿、颌骨囊肿/肿瘤、牙周病严重程度、正畸前评估等。
- 翼片: 显示上下颌前牙区的根尖和牙槽骨情况,常用于检查前牙区病变。
- 咬翼片: 显示后牙邻面龋。
-
锥形束CT:
- 目的: 提供三维立体图像,分辨率高。
- 应用: 复杂根管治疗(寻找额外根管、判断根管弯曲度)、种植术前评估(骨量、神经血管位置)、颞下颌关节疾病诊断、颌骨囊肿/肿瘤的精确定位和范围评估、正畸疑难病例分析。
-
牙片: 用于观察牙齿内部结构,如根管形态、根尖孔情况等(相对较少用,CBCT已部分替代)。
功能与咬合分析
-
咬合纸/咬合蜡:
- 目的: 涂在牙齿上,让患者咬合,观察咬合印记,判断早接触点、干扰点,调整咬合平衡。
- 应用: 修复体(牙冠、桥、嵌体)调磨、正畸治疗调整、颞下颌关节紊乱病治疗。
-
下颌运动轨迹分析:
- 工具: 专用仪器(如咬合分析仪、下颌运动轨迹描记仪)。
- 目的: 记录患者下颌在开闭口、前伸、侧方运动中的路径,分析运动是否平滑、有无异常偏斜、关节弹响是否与运动相关。
-
肌电图:
- 目的: 检测咀嚼肌(如咬肌、颞肌)的电活动,评估肌肉功能状态、有无过度紧张或疲劳(常用于颞下颌关节紊乱病和夜磨症研究)。
-
模型分析:
- 制取: 用藻酸盐或硅橡胶材料取得上下颌牙齿及牙龈的阴模,灌制石膏模型。
- 应用:
- 正畸: 在模型上测量牙齿大小、牙弓形态、拥挤度、咬合关系,制定矫正方案。
- 修复: 在模型上设计牙冠、桥、种植修复体的形态、位置、咬合关系。
- 牙周: 记录和评估牙周治疗前后的变化。
- 咬合研究: 在模型上模拟咬合,进行精确分析。
-
口内扫描:
- 工具: 口内扫描仪(如iTero, 3Shape TRIOS等)。
- 目的: 直接在口内获取牙齿及口腔软组织的三维数字模型。
- 应用: 取代传统取模,制作数字模型用于正畸方案设计、修复体设计(CAD/CAM)、种植导板制作、医患沟通更直观。
诊断性治疗与测试
-
牙髓活力测试:
- 冷热测试: 用冷水、冰棒、冷气或热水刺激牙齿,观察反应(正常、敏感、迟钝、无反应)。
- 电活力测试: 用仪器施加微弱电流,测试牙髓神经的反应能力。
- 目的: 判断牙髓(牙齿内部的神经血管组织)是处于正常状态、炎症(可复性牙髓炎)、坏死(不可复性牙髓炎)还是钙化。
-
局部麻醉测试:
- 目的: 如果怀疑某个牙齿疼痛,但活力测试结果不明确,可对该牙进行局部麻醉注射,如果注射后疼痛完全消失,则强烈提示疼痛来源于该牙。
-
诊断性备洞/开髓:
- 目的: 在高度怀疑牙髓炎但其他检查无法确诊时,在严格无菌条件下,去除少量牙釉质或钻开牙髓腔,直接观察牙髓状态(出血、化脓、坏死)以确诊,这是最后手段,需谨慎。
病史采集与沟通(理解患者本身)
-
详细问诊:
- 主诉: 患者最主要的疼痛或不适是什么?持续多久了?
- 现病史: 疼痛的性质(锐痛、钝痛、咬合痛、冷热痛)、诱因、缓解因素、发展过程、伴随症状(肿胀、发热、张口困难等)。
- 既往史: 以前的牙科治疗史(特别是根管治疗、拔牙、修复)、全身病史(糖尿病、心脏病、出血性疾病、骨质疏松、服用药物如双膦酸盐、抗凝药等)、过敏史。
- 生活习惯: 刷牙方式、频率、使用牙线情况、饮食习惯(含糖饮料、酸性食物)、吸烟、夜磨牙/紧咬牙习惯、压力水平。
- 期望与顾虑: 患者对治疗的期望、担心的问题(疼痛、费用、时间)、经济状况。
-
沟通与解释:
- 建立信任: 用患者能理解的语言解释检查发现、诊断结果、不同治疗方案的优缺点、费用、预期效果和风险。
- 教育患者: 解释病因(如龋齿如何形成、牙周病如何发展)、预防措施(正确刷牙、牙线使用、定期检查)、治疗必要性。
- 共同决策: 在充分沟通后,与患者共同确定最适合其具体情况和需求的治疗计划。
多学科协作(理解复杂问题)
对于复杂病例(如涉及正畸、牙周、修复、种植、颌面外科的综合治疗),牙医(尤其是全科牙医)会转诊或会诊给相关专科医生(正畸医生、牙周病医生、修复医生、种植医生、颌面外科医生),整合各专科的专业知识和视角,形成更全面的理解和治疗方案。
牙医的“理解”是一个动态、整合、循证的过程:
- 始于观察: 通过视诊、触诊等基础检查获取第一手信息。
- 深入探索: 借助影像学(X光、CBCT)揭示内部结构和隐藏病变。
- 评估功能: 分析咬合、肌肉运动、下颌轨迹,理解功能是否正常。
- 测试活力: 通过牙髓测试等手段判断牙齿内部状态。
- 结合病史: 将患者的症状、生活习惯、全身健康状况与临床发现联系起来。
- 沟通确认: 与患者充分沟通,理解其需求和顾虑,解释诊断和方案。
- 整合分析: 将所有信息进行逻辑推理,排除干扰,形成最可能的诊断(鉴别诊断)。
- 必要时协作: 对复杂问题寻求专科支持。
正是这种多角度、多层次、多方法的综合运用,使得牙医能够准确理解口腔问题的本质,为患者提供最合适的诊断和治疗。