喷砂方法是口腔医学中一种常用的预防性与治疗性技术,主要通过高压气流将特定的颗粒状物质(喷砂粉)喷射至牙齿表面,利用物理摩擦作用去除色素、菌斑、软垢及牙面粗糙区域,达到清洁、美白、抛光及增强修复体固位效果的目的,该技术因其高效、微创、舒适度高等特点,在口腔保健及疾病治疗中应用广泛,涵盖牙周维护、修复前准备、正畸辅助等多个领域。
喷砂方法的原理与设备材料
喷砂技术的核心原理是利用压缩空气(或氧气)产生的高速气流,携带喷砂粉通过特制喷砂枪的喷嘴,形成高速喷射颗粒流,作用于牙体或修复体表面,当颗粒与牙面接触时,通过微小的研磨作用去除表面附着物,同时不损伤健康的牙釉质结构,其效果取决于喷砂粉的种类、粒度、气压大小及操作距离等参数。
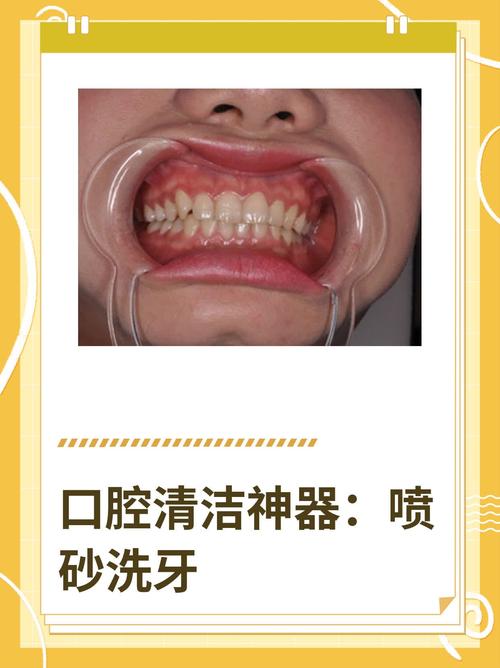
设备主要由喷砂机主机、喷砂枪、脚踏控制开关、连接管路及吸唾系统组成,主机负责提供稳定气压(通常范围为2-4 bar,临床中需根据治疗需求调整),喷砂枪为手持式,前端喷嘴直径一般为0.5-1.2 mm,影响颗粒喷射的集中度与覆盖范围,吸唾系统通过负压及时吸除喷砂过程中产生的碎屑、唾液及多余喷砂粉,保持术野清晰,避免患者误吸。
喷砂粉的选择是影响治疗效果的关键,常见类型包括:
- 碳酸氢钠粉:最常用,颗粒硬度适中,对牙釉质损伤小,适用于常规清洁、色素去除,生物相容性好,可被人体代谢;
- 甘氨酸粉:颗粒更细(粒径约40 μm),温和度高,适合敏感牙患者、儿童及牙周病患者,尤其适用于正畸托槽周围清洁;
- 磷酸氢钙粉:含氟成分,兼具清洁与再矿化作用,可用于预防龋齿及牙本质敏感;
- 羟基磷灰石粉:生物活性高,能促进牙面再矿化,多用于修复体表面抛光及种植体维护。
喷砂粉需保持干燥,避免结块影响流动性;临床中常与水结合使用(湿喷砂),可减少粉尘飞扬,增强颗粒冲击力,同时降低对牙髓的热刺激。
适应症与禁忌症
喷砂方法在口腔治疗中应用广泛,但需严格掌握适应症与禁忌症,以确保治疗安全有效。

(一)主要适应症
- 色素沉着去除:针对烟渍、茶渍、咖啡渍、槟榔渍等外源性色素,以及四环素牙、氟斑牙的内源性色素沉着(轻度),喷砂可有效去除表面色素,改善牙齿美观。
- 菌斑与软垢清洁:对牙面、邻面、牙颈部等传统器械难以清洁的区域,喷砂能高效去除菌斑生物膜及软垢,预防龋齿和牙周病。
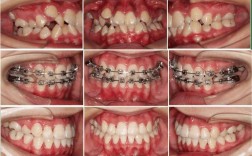
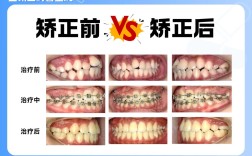
- 正畸治疗辅助:清洁正畸托槽周围及弓丝下方残留的粘接剂、菌斑,减少托槽周围脱矿风险,缩短正畸后清洁时间。
- 修复前牙面处理:对贴面、全冠、嵌体等修复体,喷砂可去除表面污染物,增加粗糙度,增强修复体与牙体的粘接力。
- 种植体维护:用于种植体基台、周围软组织及种植体表面的清洁,去除菌斑及种植体表面玷污层,预防种植体周围炎。
- 儿童口腔预防:对乳牙及年轻恒牙,使用细粒度喷砂粉进行预防性清洁,可降低龋病发生率,同时提高儿童治疗配合度。
(二)禁忌症
- 严重牙周病变:牙周袋深度>5 mm、附着丧失明显或存在活动性出血时,喷砂颗粒可能进入深袋,加重炎症,需先进行牙周基础治疗。
- 牙体大面积缺损:如深龋、楔状缺损深达牙本质深层,喷砂可能加重缺损或引发敏感,需先修复牙体。
- 过敏体质:对喷砂粉成分(如碳酸氢钠、甘氨酸)过敏者,禁用相应类型喷砂粉,治疗前需询问过敏史。
- 急性口腔炎症如牙龈炎、口腔黏膜溃疡急性期,喷砂刺激可能加重疼痛及炎症,需待炎症控制后进行。
- 未控制的全身性疾病:如未控制的糖尿病、凝血功能障碍患者,操作中易出血,风险较高,需病情稳定后治疗。
为更直观展示适应症与禁忌症,可参考下表:
| 类别 | |
|---|---|
| 适应症 | 外源性/内源性色素去除;菌斑软垢清洁;正畸托槽周围清洁;修复前牙面处理;种植体维护;儿童口腔预防 |
| 禁忌症 | 严重牙周病变(袋深>5 mm);牙体大面积缺损;喷砂粉过敏;急性口腔炎症;未控制全身性疾病 |
操作步骤与注意事项
规范的喷砂操作是保证疗效与安全的基础,临床中需遵循标准化流程,并注重细节控制。
(一)操作步骤
-
术前准备:
- 患者评估:详细询问病史(过敏史、牙周病史、全身疾病史),进行口腔检查,明确适应症,排除禁忌症;
- 设备调试:连接喷砂机主机、喷砂枪及吸唾系统,调节气压(一般2-3 bar,敏感牙或儿童可降至1.5-2 bar),测试喷砂粉流量是否均匀;
- 患者沟通:解释喷砂过程(可能出现的酸胀感、异物感),取得配合,放置护目镜保护眼睛,必要时使用开口器暴露术区。
-
术中操作:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 隔湿:用棉卷或橡皮障隔离术区,保持相对干燥,提高喷砂效率;
- 喷砂实施:喷砂枪与牙面保持垂直,距离约5-10 mm,以轻柔、均匀的移动速度(约1-2 cm/s)进行喷射,重点清洁色素堆积区、邻面、牙颈部等部位;单颗牙操作时间控制在15-30秒内,避免同一部位长时间喷射;
- 配合冲洗:每完成1-2颗牙,用气水枪冲洗牙面,去除残留喷砂粉及碎屑,同时降低温度;
- 助手配合:护士同步调节吸唾器,及时吸除碎屑及唾液,保持术野清晰。
-
术后处理:
- 全面检查:观察牙面清洁效果,有无遗漏区域,检查牙龈有无损伤;
- 抛光与冲洗:用杯状刷或橡皮杯配合抛光膏进行精细抛光,增强牙面光滑度,减少菌斑附着;最后用生理盐水彻底冲洗口腔;
- 医嘱指导:告知患者术后2小时内避免进食饮水,24小时内避免饮用咖啡、茶等深色饮料,使用抗敏感牙膏(如含氟或硝酸钾牙膏),定期复查(建议每6个月进行一次喷砂维护)。
(二)注意事项
- 喷砂粉选择:根据患者情况合理选择,如敏感牙优先用甘氨酸粉,常规清洁用碳酸氢钠粉,避免使用过硬颗粒(如氧化铝)以免损伤牙釉质;
- 气压控制:气压过高(>4 bar)可能导致牙釉质磨损、牙龈退缩,需根据牙位(前牙区气压宜低,后牙区可稍高)及患者耐受度调整;
- 操作时间:单次治疗总时间控制在10-15分钟内,避免过度磨损牙面,尤其对牙颈部薄弱区域需谨慎;
- 防护措施:医生需佩戴防护面罩、手套,避免喷砂粉吸入或接触皮肤;患者使用强力吸引器,减少误吸风险;
- 特殊人群:孕妇、老年人、儿童需降低气压,缩短操作时间,必要时分次完成。
优势与潜在风险
(一)优势
- 高效清洁:对复杂部位(如邻面、牙缝、托槽周围)的清洁效果优于传统器械,能深入去除菌斑及色素;
- 微创舒适:颗粒细小,对牙釉质损伤极小(磨损量仅为传统洁牙的1/5-1/10),患者疼痛感轻,尤其适合敏感牙及恐惧洁牙者;
- 多功能性:兼具清洁、抛光、美白、修复前准备等多重作用,减少患者就诊次数;
- 预防性强:通过去除菌斑及牙面粗糙面,降低龋齿、牙龈炎及牙周病的发生风险,促进口腔健康。
(二)潜在风险及处理
- 牙釉质磨损:若气压过高、时间过长或喷砂粉粒度过大,可能导致牙釉质轻微磨损,处理方法:术后用含氟涂料或脱敏剂封闭,避免酸性食物刺激;
- 牙齿敏感:喷砂后可能出现短暂冷热敏感,发生率约5%-10%,处理方法:嘱患者使用脱敏牙膏,避免过冷过热饮食,严重者可进行激光脱敏;
- 软组织损伤:操作不当可能损伤牙龈、唇颊黏膜,表现为轻微红肿或出血,处理方法:术后用碘伏消毒,保持口腔卫生,1-2天可自愈;
- 喷砂粉误吸:罕见但严重,需立即停止操作,用吸引器清除,必要时行影像学检查,密切观察患者呼吸情况。
相关问答FAQs
Q1:喷砂和传统超声波洁牙有什么区别?哪种更适合我?
A:喷砂与超声波洁牙均为牙齿清洁手段,但原理和适用场景不同,超声波洁牙通过高频振动去除大块牙结石及菌斑,侧重于治疗性清洁(如牙周炎患者),对牙结石效率高,但可能产生酸痛感;喷砂则是通过颗粒摩擦去除色素、软垢及细小菌斑,侧重于预防性清洁和抛光,舒适度高,适合对超声波敏感、有色素沉着需求或正畸患者,若牙结石较多,需先进行超声波洁牙,再通过喷砂精细清洁;若以色素、软垢为主,可直接选择喷砂,具体需医生根据口腔检查结果选择。
Q2:喷砂后牙齿敏感怎么办?如何预防?
A:喷砂后敏感主要因牙面暂时性脱矿或暴露牙本质小管,多数可在1-3天内缓解,处理方法:① 使用脱敏牙膏(如舒适达、云南白药牙膏),每日2-3次,持续2-4周;② 避免过冷、过热、酸性食物(如冰饮、柠檬、醋);③ 术后24小时内不刷牙,用温盐水漱口,减少刺激,预防措施:① 操作中控制气压(≤3 bar)及时间(单颗牙≤30秒);② 敏感患者优先选择甘氨酸粉(更温和);③ 术后立即涂布含氟保护漆,封闭牙本质小管,降低敏感发生率,若敏感持续超过1周或疼痛加重,需及时复诊排查其他病因(如隐裂、牙髓炎)。