正畸治疗过程中,口腔溃疡是患者常见的困扰之一,不仅影响进食和说话,还可能延长治疗周期,其发生并非单一因素导致,而是正畸装置特性、口腔环境变化、患者行为习惯及个体易感性等多因素共同作用的结果,以下从多个维度详细分析正畸引发口腔溃疡的机制。
正畸装置的机械刺激:黏膜损伤的直接诱因
正畸治疗的核心是通过托槽、弓丝、结扎丝等装置施加外力,引导牙齿移动,这些装置与口腔黏膜直接接触,若设计、安装或调整不当,极易引发机械性损伤,形成溃疡。
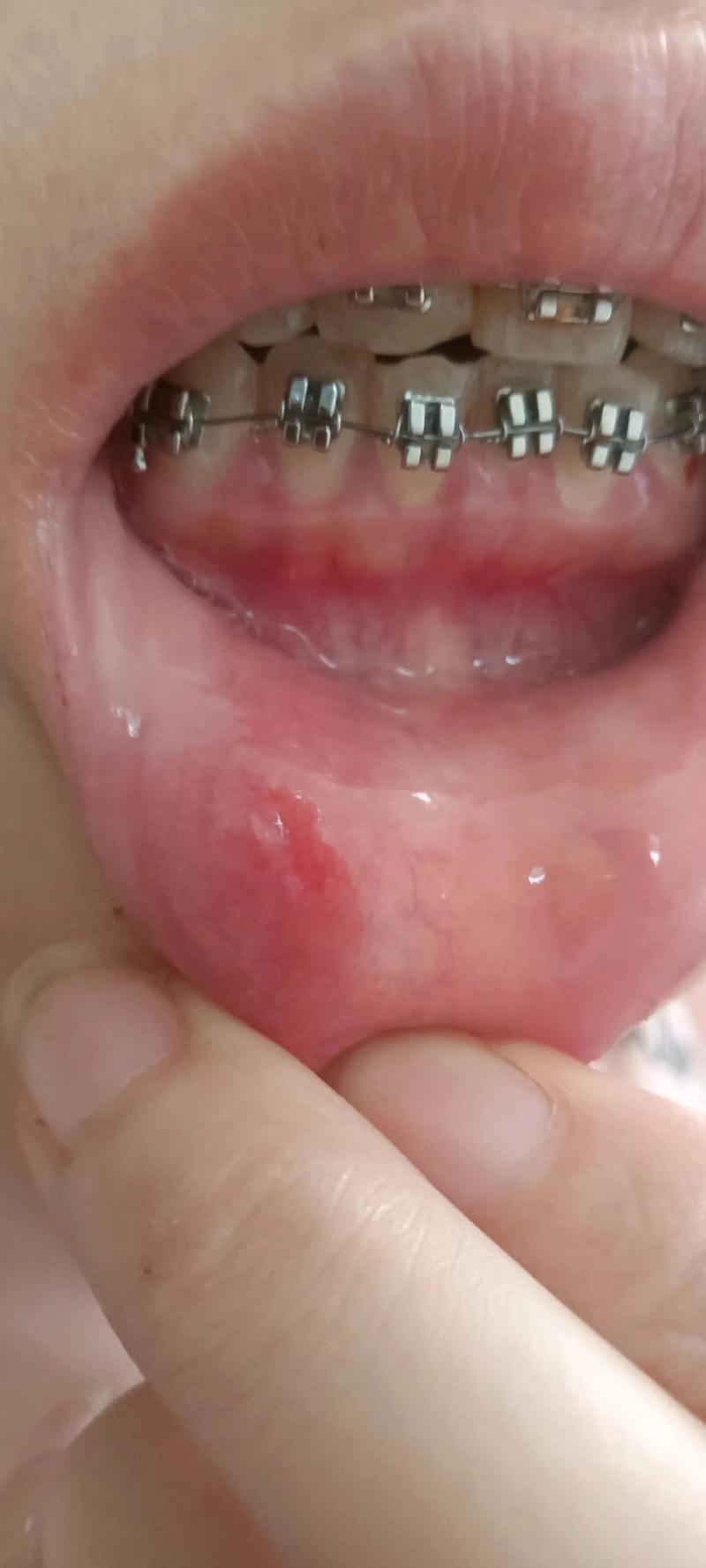
托槽边缘与结构的摩擦刺激
托槽作为粘接在牙面的“小零件”,其边缘、形态及位置直接影响黏膜健康,传统金属托槽的边缘若未充分抛光,或粘接时边缘溢出的树脂未打磨平整,会形成“台阶状”突起,当患者张口、咀嚼或舌头活动时,颊黏膜、唇内侧黏膜(尤其是对应前磨牙、磨牙的区域)会反复摩擦这些粗糙边缘,导致上皮细胞剥脱、黏膜充血,最终形成圆形或椭圆形的“创伤性溃疡”,陶瓷托槽虽美观,但质地较脆,若边缘破损,尖锐碎片可能直接刺伤黏膜。
弓丝与结扎丝的末端压迫
弓丝是牙齿移动的“轨道”,在治疗初期(如排齐阶段)或调整后,若弓丝末端未充分磨圆,或因牙齿移动导致弓丝末端滑出颊面管,会形成“锐角”,持续压迫颊黏膜或舌侧黏膜,尤其是下颌后牙区的弓丝末端,易与舌缘接触,导致舌缘反复溃疡,结扎丝(包括金属结扎丝和弹性圈)若末端过长(>1mm),或弹性圈脱落未及时发现,也会刺伤牙龈乳头、颊黏膜等部位,形成“线性溃疡”。
颊管与辅助装置的持续刺激
对于需要使用口外弓、腭杆等辅助装置的患者,颊管(位于最后磨牙颊侧的金属管)若位置过高,或口外弓的挂钩与颊黏膜距离过近,会在患者张口或咀嚼时压迫颊黏膜,形成局部压迫性溃疡,正畸过程中使用的种植支钉(微种植体),若植入位置靠近黏膜或植入后帽盖未拧紧,也会持续刺激黏膜,引发溃疡。
表:正畸装置导致口腔溃疡的常见部位及机制
| 装置类型 | 常见刺激部位 | 刺激机制 |
|---|---|---|
| 托槽(金属/陶瓷) | 颊黏膜、唇内侧黏膜(前磨牙至磨牙区) | 边缘粗糙、溢出树脂未打磨,导致黏膜反复摩擦 |
| 弓丝 | 颊黏膜、舌缘(下颌后牙区) | 末端未磨圆、滑出颊面管,形成锐角压迫 |
| 结扎丝 | 牙龈乳头、颊黏膜 | 末端过长、弹性圈脱落,刺伤黏膜 |
| 颊管/口外弓 | 颊黏膜(后牙区) | 颊管位置过高、挂钩压迫,持续机械刺激 |
口腔微环境的改变:黏膜屏障功能削弱
正畸装置的存在显著改变了口腔原有的微环境,降低了黏膜的抵抗力,使其更易受到细菌、食物残渣等侵袭,从而诱发溃疡。
清洁难度增加,菌斑堆积
牙齿表面粘接托槽后,托槽周围、弓丝下方、结扎丝周围等区域成为清洁“死角”,普通牙刷难以彻底清除食物残渣和菌斑,菌斑中的细菌(如变形链球菌、金黄色葡萄球菌)及其代谢产物(如内毒素、酶类)会刺激局部黏膜,引发炎症反应,黏膜长期处于炎症状态,屏障功能受损,轻微摩擦即可形成溃疡,菌斑堆积还可能引发牙龈炎、牙周炎,进一步加重黏膜充血、水肿,增加溃疡风险。
唾液分泌减少与成分改变
唾液是口腔的“天然保护剂”,具有清洁、润滑、抗菌、促进黏膜修复等功能,正畸初期,患者因装置异物感可能减少饮水和咀嚼频率,导致唾液分泌量暂时减少;托槽、弓丝等装置会直接刺激唾液腺,初期可能引发唾液分泌增多(“唾液腺适应期”),但长期刺激可能导致唾液成分改变(如溶菌酶、免疫球蛋白分泌减少),唾液减少后,黏膜表面润滑不足,干燥易裂;抗菌能力下降,细菌更易定植,共同导致溃疡风险升高。
口腔pH值波动
正常口腔pH值约为6.6-7.6,呈中性或弱碱性,正畸患者因清洁困难,食物残渣(尤其是糖类)在口腔内停留时间延长,细菌分解糖类产生酸性物质,导致局部pH值下降(pH<5.5),酸性环境会直接刺激黏膜,同时降低黏膜上皮细胞的代谢活性,使其修复能力下降,易形成溃疡。
患者行为与习惯:加剧溃疡的间接因素
患者的日常行为习惯在正畸治疗中至关重要,不良习惯会直接或间接诱发或加重口腔溃疡。
初期“自伤性”摩擦与舔舐
正畸治疗初期(1-2周),患者对托槽、弓丝等装置的异物感敏感,会不自觉地用舌头、嘴唇舔舐或触碰装置,试图“适应”其存在,这种反复摩擦会导致黏膜局部上皮细胞损伤,形成“自伤性溃疡”,部分患者因焦虑或紧张,形成“舔托槽”的强迫习惯,进一步加重黏膜损伤。
清洁方法不当与过度清洁
部分患者因担心清洁不到位,使用过硬牙刷(如硬毛牙刷)或用力过大刷牙,导致牙龈、黏膜被刷毛刺伤,形成“创伤性溃疡”;另一些患者则因清洁困难而放弃清洁,导致菌斑堆积,引发炎症性溃疡,使用牙线时若用力过猛,可能损伤牙龈乳头,形成溃疡。
饮食结构与食物性质改变
正畸期间,医生常建议避免过硬、过黏、过大的食物(如坚果、口香糖、硬糖),以防托槽脱落、弓丝变形,但部分患者因饮食限制选择流食或软食(如粥、面条),这类食物易黏附在托槽周围,若清洁不及时,会加重菌斑堆积;软食缺乏咀嚼刺激,唾液分泌减少,进一步降低黏膜抵抗力,过硬食物可能导致托槽脱落、弓丝末端刺出,直接刺伤黏膜。
精神压力与免疫调节紊乱
正畸治疗周期长(通常1-3年),部分患者因牙齿美观改变、疼痛不适、治疗周期延长等问题产生焦虑、紧张等负面情绪,长期精神压力会导致机体免疫功能紊乱,尤其是T细胞功能异常,使口腔黏膜的局部免疫力下降,复发性口腔溃疡患者(又称“口疮”)本身存在免疫失衡,正畸治疗作为“应激因素”,可能诱发溃疡复发或加重病情。
个体易感因素:溃疡发生的内在基础
并非所有正畸患者都会出现口腔溃疡,部分患者因自身生理或病理特点,更易在正畸后发生溃疡。
复发性口腔溃疡(RAU)病史
RAU是一种常见的口腔黏膜疾病,表现为周期性发作的口腔溃疡,与免疫、遗传、营养等因素相关,这类患者本身存在黏膜修复能力差、免疫应答异常的特点,正畸装置的机械刺激、口腔环境改变等外部因素易成为溃疡诱因,导致溃疡发作频率增加、愈合时间延长。
营养素缺乏
维生素B族(如B2、B12、叶酸)、维生素C、铁、锌等营养素参与黏膜上皮细胞的代谢和修复,若患者本身存在挑食、节食等习惯,或正畸期间因饮食限制导致营养摄入不足,可能缺乏上述营养素,使黏膜抵抗力下降,易形成溃疡。
过敏反应
少数患者对正畸装置的材料过敏,如托槽粘接剂中的树脂成分、弓丝中的镍钛合金或不锈钢,过敏反应会导致黏膜红肿、瘙痒、疼痛,形成“过敏性溃疡”,常伴随局部皮疹、脱屑等症状。
正畸治疗中口腔溃疡的发生是机械刺激、微环境改变、行为习惯及个体易感性等多因素综合作用的结果,正畸装置的机械损伤是直接诱因,口腔清洁难度增加、唾液功能改变等微环境变化为溃疡创造了条件,而患者的不良习惯(如舔舐装置、清洁不当)和精神压力则进一步加剧了病情,对于正畸患者,选择经验丰富的医生规范安装装置、掌握正确的清洁方法、调整饮食结构、缓解精神压力,是预防口腔溃疡的关键;若已发生溃疡,需及时就医,通过调整装置、使用药物(如口腔溃疡贴、含漱液)促进愈合,避免影响正畸进程。
相关问答FAQs
Q1:正畸期间反复口腔溃疡,如何快速缓解?
A:正畸期间口腔溃疡可通过“局部处理+调整习惯”快速缓解:① 保护黏膜:使用正畸专用的蜡质保护套(如正畸蜡)覆盖托槽、弓丝等刺激部位,减少摩擦;② 药物促进愈合:外用口腔溃疡凝胶(如西瓜霜含片、重组人表皮生长因子凝胶),或使用含氯己定的含漱液(如复方氯己定含漱液)抑制菌斑,每日3-4次;③ 调整清洁:使用正畸专用牙刷(如U型牙刷、凹槽牙刷)和冲牙器,彻底清洁托槽周围,避免食物残渣堆积;④ 饮食调整:避免辛辣、酸性食物,多摄入富含B族维生素、维生素C的食物(如绿叶蔬菜、橙子),促进黏膜修复,若溃疡持续超过2周无好转,需及时就诊排除其他疾病。
Q2:正畸口腔溃疡会随着治疗结束消失吗?
A:多数情况下,正畸结束后随着托槽、弓丝等装置拆除,机械刺激消失,口腔环境恢复正常,口腔溃疡会显著减少或消失,但需注意:① 若患者本身有复发性口腔溃疡(RAU)病史,正畸只是诱因之一,装置拆除后仍可能因免疫、遗传等因素复发,需针对性治疗(如调节免疫、补充营养);② 若正畸期间因清洁不当导致牙龈炎、牙周炎未得到控制,装置拆除后黏膜仍可能处于炎症状态,需彻底治疗牙周疾病后,溃疡才能完全愈合,正畸期间积极预防溃疡、保持口腔清洁,是减少治疗后复发的关键。