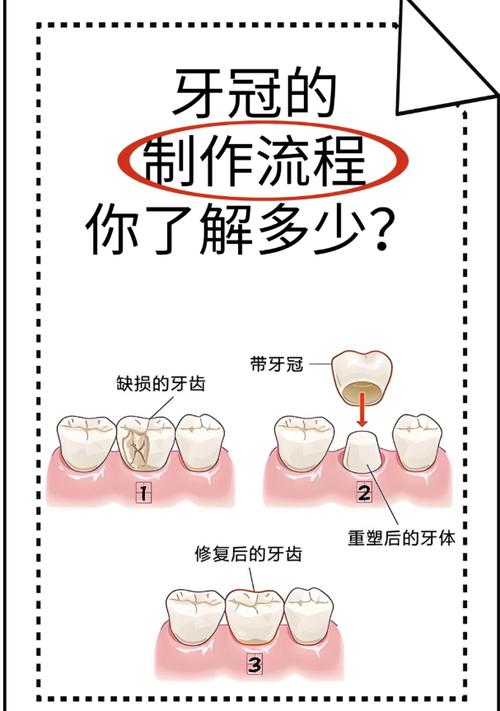
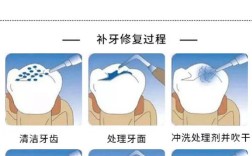
牙体缺损粘结修复是指利用粘结技术,将修复材料(如复合树脂、陶瓷、间接复合树脂等)牢固地固定在经过适当预备的牙体缺损部位,以恢复牙齿的外形、功能、美观和长期稳定性的方法,这是一种微创、美观、可修复的现代牙科修复技术。
以下是牙体缺损粘结修复的主要方法步骤和关键点:
修复前评估与设计
- 适应症评估:
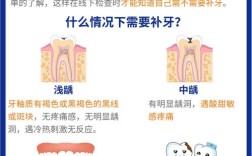
- 适用于各种原因(龋坏、外伤、磨损、酸蚀症、发育畸形等)导致的牙体缺损。
- 缺损范围:通常适用于中等至较大范围的缺损,但具体取决于缺损位置、剩余牙体组织的量与质量、咬合关系、患者美观要求等。严重缺损(如牙冠大面积缺损、牙根暴露)可能需要桩核修复。
- 牙髓状态:活髓牙或已完成根管治疗的死髓牙均可,深龋近髓或牙髓炎需先进行根管治疗。
- 牙周状况:牙周健康或经过良好治疗。
- 患者配合度:能配合操作,理解并接受粘结修复的局限性(如可能需要更换、有微渗漏风险等)。
- 禁忌症评估:
- 牙髓炎或根尖周炎未治疗。
- 严重牙周病未控制。
- 剩余牙体组织过少,无法提供足够的固位和抗力。
- 缺损过大,涉及多个牙面,且咬合力过大(如后牙区巨大缺损)。
- 患者有严重夜磨牙或紧咬牙等不良习惯,未得到控制。
- 对修复材料或粘结系统严重过敏。
- 检查与诊断:
- 口腔检查:视诊、探诊、叩诊、扪诊、牙齿松动度检查。
- 影像学检查:根尖片、曲面断层片、CBCT(必要时)评估缺损范围、深度、髓腔根管情况、牙槽骨状况。
- 比色:在自然光下,使用比色板(如VITA Classical/V3D-Master)为修复体选择合适的颜色。
- 咬合分析:检查正中、前伸、侧方咬合关系,确定修复体高度、形态和咬合接触点。
- 修复方案设计:
- 修复类型选择:
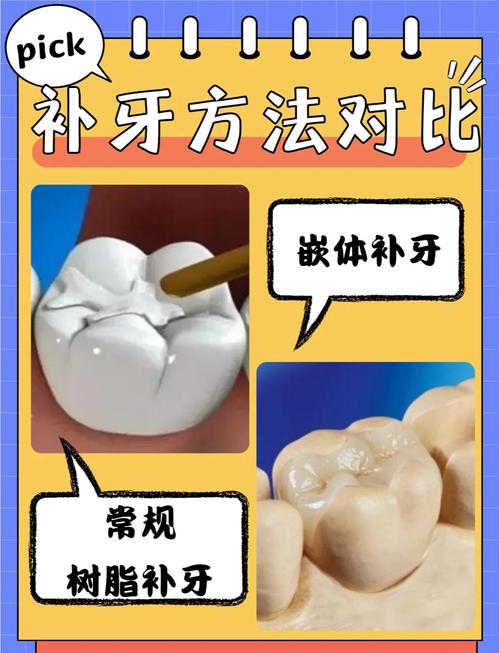
- 直接粘结修复: 在口内直接分层堆塑复合树脂修复,适用于前牙美学区、后牙I、III、V类洞、小范围II类洞(需辅助固位)。
- 间接粘结修复: 在口外(技工室)制作修复体(如陶瓷贴面、陶瓷嵌体/高嵌体、间接复合树脂嵌体/高嵌体),然后粘结到牙体上,适用于较大缺损、美观要求高、后牙II类洞、需要更精确咬合接触、材料强度要求高的情况。
- 修复体设计:
- 边缘设计: 边缘位置(龈上、平龈、龈下)、边缘形态(直角肩台、凹形肩台、刃状边缘)、边缘密合度要求(至关重要)。
- 固位形与抗力形: 设计固位沟、固位洞、鸠尾固位等(直接修复时),或利用修复体自身形态和粘结固位(间接修复)。
- 咬合面设计: 恢复生理性牙尖、窝沟形态和咬合接触点。
- 外形与邻接: 恢复自然的牙体外形和良好的邻接触点。
- 修复类型选择:
- 沟通与知情同意: 向患者解释治疗方案、预期效果、可能的风险(术后敏感、修复体脱落、继发龋、边缘着色等)、费用及维护要求,获得知情同意。
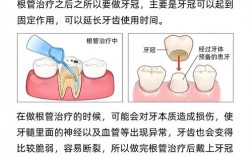
牙体预备
粘结修复的预备原则是**微创、去净腐质、保留健康牙体组织、形成清晰的边缘和良好的固位形。
- 去腐质与消毒: 彻底清除龋坏组织,防止继发龋,使用化学消毒剂(如次氯酸钠、过氧化氢)或激光处理窝洞。
- 边缘预备:
- 边缘位置: 尽量位于健康的釉质内,以获得最佳的粘结强度,如缺损深达牙本质,边缘可设计在牙本质-釉质交界处或牙本质内,但需注意粘结强度下降。
- 边缘形态: 形成清晰、连续、无倒凹的边缘线,常用形态:
- 凹形肩台: 最常用,提供宽的粘结面和清晰的边缘,适合贴面和嵌体边缘。
- 直角肩台: 提供一定的强度,但边缘线可能不够清晰。
- 刃状边缘: 最微创,但固位力较差,仅用于浅表缺损或贴面边缘。
- 边缘完成线: 用细金刚砂车针修整,确保边缘光滑连续。
- 固位形与抗力形预备(直接修复时更常用):
- 固位沟: 在洞壁上制作与就道平行的沟,防止修复体脱位。
- 固位洞: 在牙本质内制作小洞,增强固位。
- 鸠尾固位: 用于II类洞,防止修复体沿就道方向脱位。
- 抗力形: 避免形成无基釉质和薄壁弱尖,防止牙折和修复体折裂。
- 洞型外形: 根据缺损范围设计,外形线圆钝,避免尖锐线角,便于充填塑形和应力分布。
- 精修与抛光预备体: 去除所有倒凹,预备体表面光滑,便于粘结操作和最终抛光。
修复体制作(间接修复)
- 取模:硅橡胶印模材料(如聚醚、聚硅氧烷)或数字化印模(口内扫描)。
- 技工室制作:根据设计要求,在模型上制作陶瓷贴面、嵌体/高嵌体或间接复合树脂修复体。
- 修复体试戴(口内):检查就位、密合度、边缘适合性、咬合、邻接、形态、颜色,必要时进行调改。
- 修复体表面处理(技工室):陶瓷表面需喷砂(常用50-100μm氧化铝)和/或酸蚀(氢氟酸),然后涂布硅烷偶联剂,间接复合树脂表面通常需喷砂和/或粘结剂处理。
粘结修复核心步骤(直接与间接修复通用)
这是决定修复成败最关键的一步,核心是建立修复体与牙体组织之间强大的微机械固位和化学粘结。
- 隔离: 使用橡皮障或棉卷隔湿,防止唾液、血液、龈沟液污染粘结界面,这是极其重要的一步。
- 牙体表面处理:
- 釉质处理:
- 酸蚀: 使用35%-40%磷酸凝胶或酸蚀剂,酸蚀釉质表面15-30秒(具体时间遵循厂商说明),酸蚀后形成微孔结构,为树脂突提供机械锁合。
- 冲洗: 彻底冲洗酸蚀剂,去除碎屑。
- 干燥: 轻轻吹干,釉质表面应呈现均匀的白色霜状外观(表示酸蚀充分)。过度干燥(白垩色过重)或湿润不足会影响粘结强度。
- 牙本质处理: 比釉质复杂,需同时处理胶原纤维和矿物成分。
- 酸蚀: 同釉质,但时间稍短(10-15秒),避免过度脱矿导致胶原塌陷。
- 冲洗: 彻底冲洗。
- 湿润状态: 牙本质表面应保持轻微湿润(有光泽但无水珠)状态,过干会导致胶原纤维塌陷,粘结剂无法有效渗透;过湿会稀释粘结剂,影响聚合。
- 粘结剂应用: 涂布单瓶或双瓶/三瓶粘结剂(如自酸蚀粘结剂),用小毛笔或小刷子均匀涂布,轻吹(去除溶剂,避免气泡),光照固化(通常10-20秒)。
- 混合型(釉质-牙本质)处理: 通常遵循釉质优先酸蚀原则,即先酸蚀釉质边缘,冲洗后,再按牙本质要求处理整个洞壁(包括釉质部分),现在也有通用型粘结剂,可简化操作。
- 釉质处理:
- 粘结剂应用:
- 选择合适的粘结系统:根据牙体情况(釉质/牙本质比例)、缺损位置、操作者经验选择。
- 全酸蚀粘结系统: 需要分别酸蚀釉质和牙本质,操作步骤多,但粘结强度高且稳定。
- 自酸蚀粘结系统: 酸蚀和粘结一步完成(或两步),对湿润程度要求相对宽松,操作简便,尤其适合牙本质为主的情况,粘结强度通常略低于全酸蚀系统,但足够临床使用。
- 通用型粘结系统: 可用于釉质、牙本质、间接修复体表面,简化操作步骤,是目前主流选择。
- 严格按照厂商说明书操作:涂布方式(轻涂、不搅拌)、涂布范围(覆盖所有粘结面)、轻吹(去除溶剂,避免气泡)、光照固化时间。
- 选择合适的粘结系统:根据牙体情况(釉质/牙本质比例)、缺损位置、操作者经验选择。
- 修复体处理(间接修复):
- 陶瓷修复体: 喷砂(口内或技工室)后,涂布硅烷偶联剂(如Monobond Plus),等待(通常60秒),轻吹掉多余液体。
- 间接复合树脂修复体: 表面喷砂后,涂布粘结剂(如Scotchbond Multi-Purpose Plus)或专用表面处理剂。
- 粘结剂/树脂水门汀应用:
- 在处理好的牙体表面和修复体内部(间接修复)均匀涂布一层粘结剂或树脂水门汀(如自粘结树脂水门汀RelyX Unicem, Multilink Automix;或光固化/双固化树脂水门汀如RelyX Veneer, Variolink II)。
- 注意: 对于光固化水门汀,需确保修复体足够薄或使用透明修复体/基底,以便光线穿透固化,双固化水门汀更可靠。
- 修复体就位与加压:
- 将修复体准确就位到预备好的牙体上。
- 使用专用器械(如棉球、塑料器械、牙周探针)向修复体施加持续、均匀的压力,挤出多余粘结剂,确保修复体完全就位并形成均匀的粘结剂层(通常推荐厚度为50-100μm)。
- 关键: 同时用棉球或器械轻轻擦拭修复体边缘,确保边缘密合,无气泡,粘结剂完全充满边缘。
- 去除多余粘结剂:
- 在粘结剂固化前(光固化水门汀)或初期(双固化水门汀),使用精细器械(如探针、雕刻刀、牙周刮治器、专用洁治器)非常小心地去除龈沟内和修复体边缘周围多余的粘结剂。避免损伤牙龈组织。
- 可以使用无油无水压缩空气轻吹辅助去除粘结剂。
- 固化:
- 光固化: 使用光固化灯,从不同角度(近中、远中、咬合面、唇/颊面、舌/腭面)照射修复体每个部位,确保充分固化,注意光照时间(通常20-40秒/部位)和灯头距离(约1mm)。
- 双固化: 除了光照固化,树脂水门汀中的化学成分也会在隔绝空气的条件下缓慢固化。
- 修整与抛光:
- 初步修整: 使用金刚砂车针或砂片去除粘结后可能存在的悬突、咬合高点。
- 精细修整: 使用精细金刚砂车针或砂条调整外形、邻接触点、咬合关系。
- 抛光: 使用一系列抛光器械(如抛光碟、抛光条、抛光膏)从粗到细逐步抛光修复体表面和边缘,恢复高度光泽,减少菌斑附着,提高美观度。
术后注意事项与随访
- 医嘱:
- 术后24小时内避免用修复体咀嚼过硬食物。
- 保持良好的口腔卫生(正确刷牙、使用牙线/牙缝刷)。
- 避免用修复体咬硬物(如冰块、坚果壳)。
- 如出现明显疼痛、敏感加剧或修复体松动脱落,及时复诊。
- 定期复查: 建议6个月、1年复查一次,之后每年复查,检查修复体完整性、边缘适合性、颜色匹配、牙龈健康状况、咬合关系等。
关键成功因素
- 严格的隔湿: 防止唾液污染是粘结成功的首要条件。
- 精确的牙体预备: 清晰的边缘、足够的固位形、保留健康牙体组织。
- 正确的表面处理: 釉质和牙本质的酸蚀/自酸蚀操作规范,掌握好湿润度。
- 规范的粘结操作: 选择合适的粘结系统,严格遵循厂商操作步骤,无气泡涂布,充分光照。
- 修复体制作精良(间接修复): 边缘密合度高,外形准确。
- 精细的边缘处理: 去除多余粘结剂,确保边缘光滑无悬突。
- 良好的咬合调整: 避免早接触和创伤性咬合。
- 患者配合与维护: 良好的口腔卫生习惯和定期复查。
常见并发症与预防
- 术后敏感: 与牙本质小管开放、粘结剂未完全封闭、咬合高点有关,预防:操作规范、彻底隔湿、充分酸蚀/粘结、调整咬合。
- 修复体边缘微渗漏/继发龋: 边缘适合性差、粘结剂封闭不良、操作污染导致,预防:精确预备、严格隔湿、规范粘结、去除多余粘结剂、选择优质材料。
- 修复体脱落: 固位不足、粘结失败、咬合力过大、操作污染,预防:设计合理固位形、严格隔湿、规范粘结、避免过大咬合力、控制不良习惯。
- 修复体折裂/磨损: 材料强度不足、咬合力过大、咬合创伤、厚度不足(间接修复),预防:选择合适材料、保证修复体足够厚度、调整咬合、控制不良习惯。
- 牙龈炎/边缘着色: 边缘不密合、悬突、粘结剂残留、材料老化,预防:去除多余粘结剂、边缘抛光光滑、选择稳定材料、良好口腔卫生。
牙体缺损粘结修复是一项技术要求高、细节决定成败的精细操作,掌握其原理、遵循规范流程、注重每一个操作细节,是获得长期成功修复的关键,随着粘结材料和技术的不断发展(如通用型粘结剂、自粘结树脂水门汀、数字化修复流程),其适应症范围和成功率也在不断提高。