正畸侧位片是口腔正畸诊疗中不可或缺的影像学检查手段,通过头颅侧位影像系统分析颅面骨骼、牙齿排列及软组织形态,为错颌畸形的分类、诊断、方案制定及疗效评估提供客观依据,在临床实践中,其核心价值在于通过精准的标志点定位与测量,量化评估颅面结构的三维关系,77分析体系”(通常指7个核心骨骼标志点与7个核心牙齿标志点的组合)是侧位片解读的基础,这些标志点的精确定位直接关系到后续诊断的准确性。
正畸侧位片的拍摄需严格遵循标准化流程:患者采用自然头位,眶耳平面(由眶下缘最低点与外耳道上缘连线构成)与地面平行,X线中心线对准外耳道上方5cm处,胶片或探测器距离中矢面15cm,曝光参数根据患者年龄及体型调整(成人通常为60-70kVp,8-15mA),确保图像清晰显示颅骨轮廓、颌骨形态、牙齿牙根及周围骨结构,避免因头部倾斜、咬合干扰或伪影导致标志点模糊。
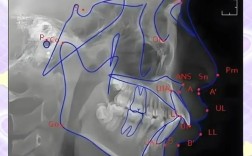
核心标志点:“77分析体系”详解
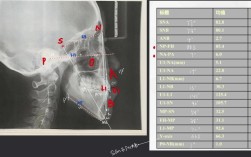
正畸侧位片的测量依赖于对关键解剖标志点的识别,临床中通常将标志点分为骨骼与牙齿两大类,共14个核心点(简称“77分析体系”),其定义及临床意义如下表所示:
| 类别 | 标志点名称 | 定义 | 临床意义 |
|---|---|---|---|
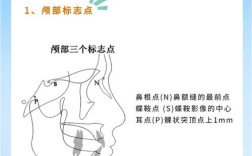
| 骨骼标志点(7个) | 蝶鞍点(S) | 蝶鞍影像的中心点,颅部定位的基准点 | 作为头颅侧位片的参考原点,用于构建坐标系 |
| 鼻根点(N) | 鼻额缝的最前点,面部中线的上端点 | 确定面部中线的上段位置,参与SNA、SNB角等测量 | |
| 耳点(P) | 外耳道最上点,与眶点构成眶耳平面 | 确定颅部水平参考平面(眶耳平面),评估下颌平面倾斜度 | |
| 眶点(O) | 眶下缘最低点,与耳点共同构成眶耳平面 | 辅助定位眶耳平面,用于评估面部垂直高度 | |
| 上齿槽座点(A) | 上颌骨齿槽突最前点,位于上颌中切牙牙槽嵴顶 | 反映上颌骨相对于颅部的位置,是SNA角的构成点之一 | |
| 下齿槽座点(B) | 下颌骨齿槽突最前点,位于下颌中切牙牙槽嵴顶 | 反映下颌骨相对于颅部的位置,是SNB角、ANB角的构成点之一 | |
| 颏下点(Me) | 下颌骨最下点,位于下颌联合部下缘中点 | 确定下颌垂直高度,参与SN-Me角、FH-MP角等测量 | |
| 牙齿标志点(7个) | 上中切牙点(UI) | 上颌中切牙切缘中点或根尖点(根据测量需求选择) | 评估上中切牙突度、倾斜度,是U1-NA距、UI-SN角的测量点 |
| 下中切牙点(LI) | 下颌中切牙切缘中点或根尖点 | 评估下中切牙突度、倾斜度,是L1-NB距、LI-MP角的测量点 | |
| 上第一磨牙点(UM) | 上颌第一磨牙近中颊尖点(最突出的颊尖) | 反映上颌后牙位置,用于评估磨牙关系及支抗需求 | |
| 下第一磨牙点(LM) | 下颌第一磨牙近中颊尖点 | 反映下颌后牙位置,与UM点共同判断磨牙中性、近中或远中关系 | |
| 上中切牙长轴轴点(UIA) | 上中切牙长轴与牙冠长轴的交点(通常为牙冠中1/3处) | 确定上中切牙长轴方向,用于测量牙齿倾斜度 | |
| 下中切牙长轴轴点(LIA) | 下中切牙长轴与牙冠长轴的交点 | 确定下中切牙长轴方向,用于评估下切牙是否需要内收或唇倾 | |
| 上颌第一磨牙长轴轴点(UMA) | 上颌第一磨牙长轴与牙冠长轴的交点(通常为牙根中1/3处) | 评估磨牙牙轴倾斜度,指导支抗设计与矫治力方向 |
核心测量指标及其临床意义
基于“77分析体系”的标志点,可计算多项关键测量指标,用于评估骨骼型、牙齿位置及软组织侧貌:
骨骼测量指标
- SNA角:由蝶鞍点(S)、鼻根点(N)、上齿槽座点(A)构成,正常值82°±4°,反映上颌骨相对于颅部的位置,SNA角增大提示上颌前突,减小提示上颌后缩。
- SNB角:由蝶鞍点(S)、鼻根点(N)、下齿槽座点(B)构成,正常值80°±4°,反映下颌骨相对于颅部的位置,SNB角增大提示下颌前突,减小提示下颌后缩。
- ANB角:由上齿槽座点(A)、鼻根点(N)、下齿槽座点(B)构成,正常值2°±2°,是判断上下颌骨矢状关系的关键指标,ANB角>4°提示Ⅱ类骨性错颌(上颌前突或下颌后缩),<0°提示Ⅲ类骨性错颌(下颌前突或上颌后缩)。
- SN-Me角:由蝶鞍点(S)、鼻根点(N)、颏下点(Me)构成,正常值68°±5°,反映下颌平面(通过Me点与下颌角点的连线)相对于颅底平面的倾斜度,角度增大提示下颌平面陡峭,面部垂直高度增加;减小提示下颌平面平缓,面部垂直高度不足。
牙齿测量指标
- UI-SN角:上中切牙长轴与SN平面的夹角,正常值105°±6°,反映上中切牙的倾斜度,角度增大提示上切牙唇倾,减小提示舌倾(需注意牙根位置,避免舌倾过度导致牙根吸收)。
- LI-MP角:下中切牙长轴与下颌平面(MP)的夹角,正常值95°±6°,反映下中切牙的倾斜度,临床中常要求下切牙控制在90°-110°,避免过度唇倾导致牙龈退缩或舌倾影响咬合功能。
- U1-NA距:上中切牙切缘至NA连线的垂直距离,正常值4mm±2mm,反映上切牙相对于上颌骨的突度,距离过大提示上切牙前突,需内收;过小提示舌倾,可能需唇展。
- L1-NB距:下中切牙切缘至NB连线的垂直距离,正常值4mm±2mm,反映下切牙相对于下颌骨的突度,临床意义与U1-NA距类似,是下颌切牙矫治的重要参考。
软组织分析(基于骨骼标志点延伸)
通过骨骼标志点可推算软组织参数,如鼻唇角(鼻小柱基部与上唇突点的夹角,正常值90°-110°)、颏唇沟深度(下唇与颏部软组织交点至颏下点的距离,评估侧貌突度)、上唇突度(上唇突点至SN平面的距离),这些指标对正畸治疗的美学效果评估至关重要。
临床应用价值
正畸侧位片通过“77分析体系”的量化数据,可实现:①错颌畸形分类(骨性Ⅰ、Ⅱ、Ⅲ类,牙性深覆颌、深覆盖等);②制定个性化矫治方案(如拔牙与否、种植支抗设计、隐形矫治方案规划);③预测矫治后效果(通过计算机模拟分析骨骼、牙齿移动后的位置变化);④评估治疗后稳定性(对比治疗前后指标变化,防止复发),对于ANB角>4°的Ⅱ类错颌患者,若同时伴有U1-NA距过大,需设计上颌磨牙后移、切牙内收的方案;对于SN-Me角过大的垂直生长型患者,需避免使用垂直向牵引,以防面高进一步增加。
相关问答FAQs
Q1:正畸侧位片中的“77分析体系”是否适用于所有患者?
A1:“77分析体系”是临床中针对大多数正畸患者的通用标志点组合,适用于骨骼发育完成(青春后期及成人)的错颌畸形患者,对于生长发育期儿童,因骨骼标志点(如下颌角点、颏联合点)尚未完全钙化,需结合手腕骨龄片评估生长潜力,此时可能需增加部分临时标志点(如颏前点)进行动态监测;对于唇腭裂患者,因上颌骨发育异常,部分骨骼标志点(如A点)位置变异较大,需结合CT三维影像进行综合分析。
Q2:正畸侧位片拍摄时,患者头部轻微倾斜会对结果产生多大影响?
A2:正畸侧位片对头位准确性要求极高,头部倾斜(如左右偏斜或仰俯)会导致标志点位置偏移,直接影响测量结果的可靠性,头部向左倾斜1cm,可使SNA角产生2°-3°的误差,ANB角误差可达1°-2°,可能导致对骨性错颌类型的误判(如将Ⅱ类错颌误判为Ⅰ类),临床中必须使用头颅定位仪确保眶耳平面与地面平行,拍摄后需通过图像软件检查双侧颧弓、眼眶是否对称,若不对称需重新拍摄,对于无法配合定位的患者(如儿童、焦虑者),可采用镇静辅助或低剂量CBCT替代,以获取更准确的影像数据。