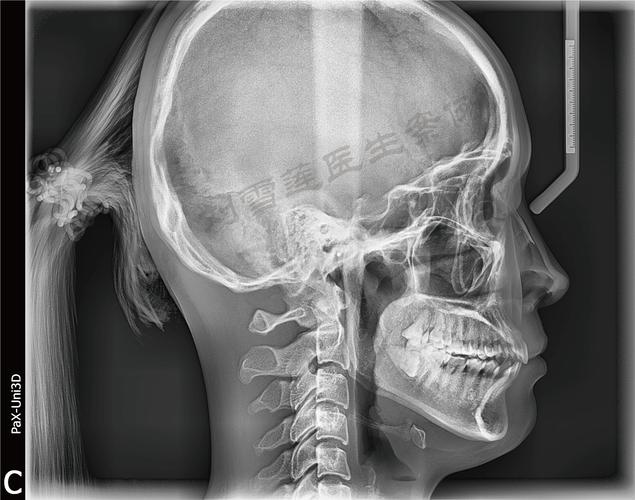
牙齿矫正头颅侧位片是口腔正畸诊断中不可或缺的影像学检查,通过拍摄头颅侧面的X线影像,全面评估颅颌面骨骼、牙齿及软组织的形态与位置关系,为矫正方案设计提供精准的解剖学依据,其核心价值在于将复杂的颌面结构转化为可量化、可分析的数据,帮助正畸医生判断错颌畸形的类型、机制及严重程度,从而制定个性化的治疗策略。
头颅侧位片的检查与拍摄规范
拍摄头颅侧位片需严格遵循标准化流程,以确保图像的准确性和可重复性,患者通常取站立位或坐位,头部自然放松,眶耳平面(外耳道上缘与眼眶下缘的连线)与地面平行,矢状面(通过鼻根和枕骨外粗隆的平面)与地面垂直,避免头部倾斜或旋转,X线球管中心线对准外耳道上方5cm处,拍摄距离一般为1.5-2米,以减少图像放大失真,儿童患者需配合固定装置(如头颅固定架)防止移动,必要时在家长协助下完成,整个拍摄过程快速、无创,辐射剂量极低(约0.007mSv),相当于乘坐飞机2小时所受的宇宙辐射,安全性高。
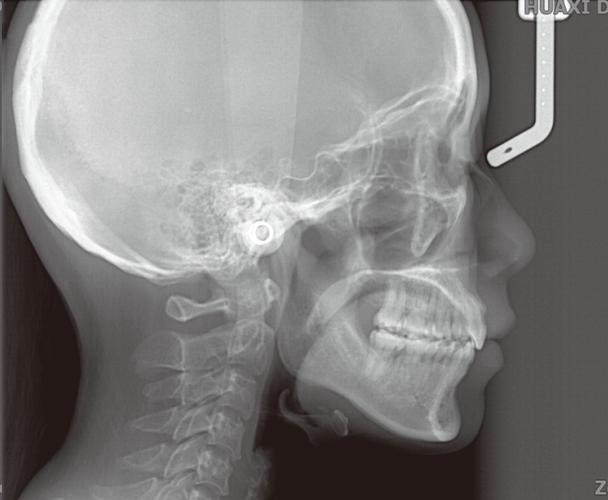
头颅侧位片的核心分析指标
头颅侧位片的分析涵盖骨骼、牙齿、软组织三大维度,通过一系列标志点和测量参数实现量化评估,以下是关键指标及其临床意义:
骨骼分析指标
骨骼分析主要评估颅骨、上颌骨、下颌骨的相对位置及生长发育趋势,核心标志点包括蝶鞍中心(S)、鼻根点(N)、上齿槽座点(A)、下齿槽座点(B)、颏前点(Pg)等。
| 指标名称 | 定义与测量方法 | 正常值范围 | 临床意义 |
|---|---|---|---|
| SNA角 | 上齿槽座点(A)与鼻根点(N)、蝶鞍中心(S)的夹角 | 82°±3° | 反映上颌骨相对于颅骨的前后位置:SNA增大提示上颌前突,减小提示上颌后缩。 |
| SNB角 | 下齿槽座点(B)与鼻根点(N)、蝶鞍中心(S)的夹角 | 80°±3° | 反映下颌骨相对于颅骨的前后位置:SNB增大提示下颌前突,减小提示下颌后缩。 |
| ANB角 | SNA角与SNB角的差值(SNA-SNB) | 2°±2° | 判断上下颌骨的相对关系:ANB>4°为骨性II类(上颌前突或下颌后缩),ANB<0°为骨性III类(下颌前突或上颌后缩)。 |
| FH-MP角 | 眶耳平面(FH)与下颌平面(MP,通过颏下点与下颌角点的连线)的夹角 | 32°±5° | 评估下颌平面倾斜度:角增大提示下颌平面陡峭(可能伴开颌倾向),减小提示下颌平面平缓(可能伴深覆颌)。 |
| Y轴角 | 颏顶点(Y,蝶鞍中心与颏前点连线)与眶耳平面的夹角 | 66°±7° | 反映下颌整体生长方向:角增大提示下颌向前向下生长趋势明显,减小提示生长不足。 |
牙齿分析指标
牙齿分析聚焦牙齿排列、倾斜度及位置关系,标志点包括上中切牙切缘(U1)、下中切牙切缘(L1)、上颌第一磨牙近中接触点(U6)、下颌第一磨牙近中接触点(L6)等。
| 指标名称 | 定义与测量方法 | 正常值范围 | 临床意义 |
|---|---|---|---|
| U1-SN角 | 上中切牙长轴与颅底平面(SN)的夹角 | 105°±6° | 评估上中切牙倾斜度:角增大提示上切牙唇倾(易露龈笑),减小提示舌倾(可能伴牙根吸收风险)。 |
| L1-MP角 | 下中切牙长轴与下颌平面(MP)的夹角 | 97°±7° | 评估下中切牙倾斜度:角增大提示下切牙唇倾(可能伴前牙深覆盖),减小提示舌倾(易伴下前牙拥挤)。 |
| U1-NA距 | 上中切牙切缘至鼻根点-上齿槽座点连线的距离 | 4mm±2mm | 反映上切牙突度:距离增大提示牙齿前突,减小提示内收过度或舌倾。 |
| 覆盖 | 上中切牙切缘与下中切牙切缘的水平距离 | 2-4mm | 正常为浅覆颌,覆盖过大(>4mm)提示深覆盖,过小或负值(反覆盖)提示反颌。 |
| 覆颌 | 上中切牙切缘覆盖下中切牙切缘的垂直距离 | 上切牙切缘覆盖下切牙牙冠1/3以内 | 覆颌过深(>下切牙牙冠2/3)提示深覆颌,无覆盖或反覆盖提示开颌。 |
软组织分析指标
软组织分析关注面部美学协调性,标志点包括鼻尖点(Prn)、上唇突点(Ls)、下唇突点(Li)、颏下点(Snog)等。
| 指标名称 | 定义与测量方法 | 正常值范围 | 临床意义 |
|---|---|---|---|
| 鼻唇角 | 鼻小柱与上唇唇缘的夹角 | 95°±10° | 反映上唇与鼻部的协调性:角减小提示上唇前突(影响侧面突度),增大提示上唇后缩。 |
| 颏唇沟深度 | 下唇突点与颏下点连线的垂直距离 | 2-4mm | 评估下唇与颏部的关系:深度增大提示颏部后缩,减小或消失提示颏部前突。 |
| 软组织面角 | 软组织颏前点与鼻根点连线的眶耳平面夹角 | 88°±5° | 反映面部整体突度:角增大提示面中份或下份后缩,减小提示面中份或下份前突。 |
头颅侧位片在矫正中的核心应用
头颅侧位片贯穿矫正全程,是诊断、设计、评估的核心工具,通过量化骨骼与牙齿关系,明确错颌类型(如骨性II类、III类、垂直生长型等),区分“骨性问题”与“牙性问题”,避免盲目矫正,骨性III类患者(ANB<0°)需结合生长发育潜力判断是否需要正畸-正颌联合治疗,而非单纯牙齿移动,在方案设计阶段,通过预测牙齿移动对骨骼及软组织的影响(如拔牙后前牙内收量对侧貌的改善),制定拔牙与否、支抗类型(如微种植支抗)等关键决策,矫正过程中定期拍摄头颅侧位片,可动态评估牙齿移动是否符合预期(如切牙倾斜度变化、磨牙关系调整),及时调整方案;治疗后通过对比分析,验证矫正效果(如覆颌覆盖正常、侧貌协调)及长期稳定性。
注意事项
头颅侧位片的准确性依赖于拍摄标准化,任何头部倾斜、旋转均会导致测量误差,需由专业技师操作,对于生长发育期儿童,需结合手腕骨龄片评估生长潜力,头颅侧位片可定期拍摄(如每6-12个月)以监测骨骼变化,头颅侧位片需与全景片(观察牙根、牙槽骨)、口腔模型(分析牙弓形态)等联合应用,实现多维度评估,避免单一检查的局限性。
相关问答FAQs
Q1:头颅侧位片的辐射剂量大吗?会对身体造成伤害吗?
A:头颅侧位片的辐射剂量极低,约0.007mSv,相当于乘坐飞机2小时所受的宇宙辐射,或日常生活中1-2个月的自然本底辐射,国际辐射防护委员会(ICRP)明确指出,此类剂量的辐射风险可忽略不计,成人及儿童均可安全检查,无需过度担忧。
Q2:没有头颅侧位片,仅凭口腔检查能完成牙齿矫正吗?
A:不建议,口腔检查可直观观察牙齿排列、咬合关系及面部外观,但无法评估骨骼形态、牙齿与颅底的相对位置等深层结构,部分患者表现为“牙性前凸”,实际可能隐藏“骨性上颌后缩”,若未通过头颅侧位片明确,盲目矫正可能导致效果不佳甚至加重畸形,头颅侧位片是精准诊断的“基石”,缺之则矫正方案缺乏科学依据,难以实现长期稳定与美学协调。