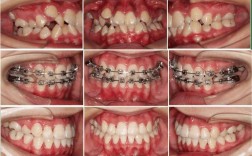
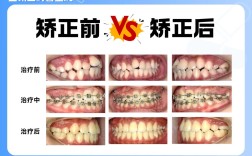
根管治疗是针对牙髓炎、根尖周炎等牙髓病变的保存患牙治疗,通过清除根管内感染牙髓,进行严格清毒和充填,消除根尖周炎症,而正畸是通过施加外力移动牙齿,调整排列和咬合关系,两者结合时,需重点关注根管治疗后牙齿的生物学特性和力学稳定性,以确保正畸安全性和疗效。
根管治疗对牙齿的影响主要体现在牙体结构和活力两方面,牙髓是牙齿的营养供应中心,根管治疗后牙髓被去除,牙齿失去血液供应,胶原纤维含量降低,水分减少,脆性显著增加,抗折裂强度下降约40%-60%,尤其是后牙因承受咬合力大,更易出现牙体折裂,根管治疗过程中机械预备和化学消毒可能削弱牙体组织,若治疗中发生器械分离、根管侧穿或根尖封闭不良,也可能影响牙齿在正畸中的稳定性。
正畸过程中牙齿移动的生物学基础是牙周膜的改建,通过压力侧骨吸收和张力侧骨新生实现位置变化,根管治疗后的牙齿因牙周膜仍具有活性,改建能力通常不受影响,但需注意正畸力的施加方式:过大的力可能导致牙根吸收(尤其是根尖孔已发育完成的牙齿),或因牙体强度不足引发冠部或根部折裂,临床数据显示,根管治疗后牙齿在正畸中发生牙根吸收的风险较正常牙增加15%-20%,而牙体折裂风险则与牙体剩余量、修复方式密切相关。
根管治疗后正畸的关键考量与操作要点
正畸前的全面评估
-
牙体与根管状态评估
通过临床检查和影像学检查(根尖片、CBCT)明确根管治疗质量:根充是否致密、根尖周有无骨质破坏、牙根有无弯曲或吸收,若存在根尖炎症或根充不完善,需先完善根管治疗;若牙根吸收超过根长1/3,正畸需谨慎或调整方案。
牙体强度评估:观察牙体剩余量,若牙合面或邻面缺损超过1/2,或牙颈部有深龋,需先进行桩核冠修复,增强牙体抗折能力,研究显示,桩核修复后的根管治疗牙在正畸中折裂风险降低50%以上。 -
牙周健康状况评估
根管治疗后牙齿因失去牙髓营养,牙龈易出现退缩,牙周附着力降低,正畸前需控制牙周炎症,确保牙周探诊深度<3mm,无附着丧失,否则正畸中可能加重牙周破坏。
正畸方案设计与实施
-
力量控制与加力方式
避免使用过大或持续的力,优先采用轻力、间歇性加力(如镍钛圆丝轻柔排齐),每4-6周复诊调整一次,对于后牙正畸移动,可设计支抗钉辅助分散力量,减少根管治疗牙的受力负担。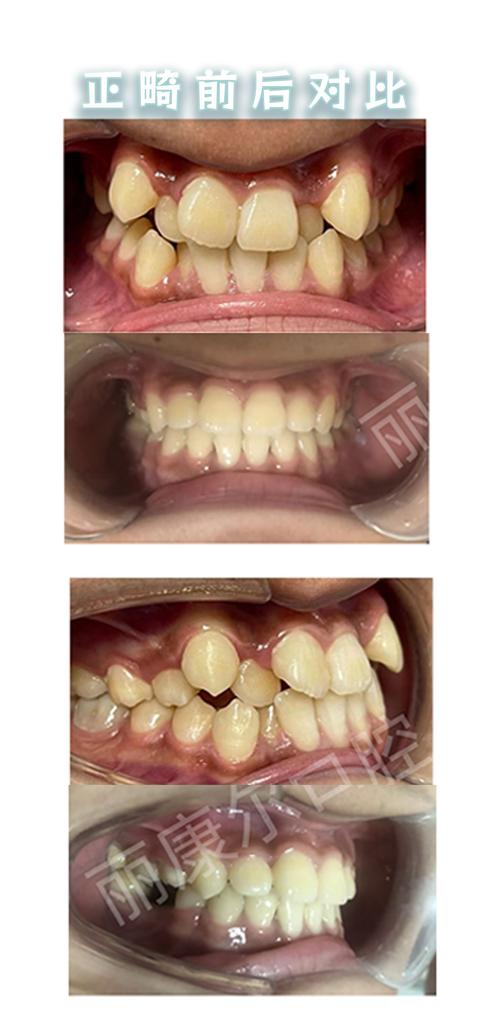 (图片来源网络,侵删)
(图片来源网络,侵删) -
牙体保护措施
- 修复时机:若需桩核冠修复,建议在正畸前完成,避免正畸中牙体折裂;若正畸中需临时修复,使用高强度树脂材料,并避免咬合高点。
- 咬合调整:正畸过程中需定期调磨咬合,确保根管治疗牙无早接触,尤其避免正中牙合和侧方牙合时的异常受力。
-
口腔卫生维护
根管治疗后牙齿牙龈更易堆积菌斑,正畸中托槽、弓丝等装置进一步增加清洁难度,需强化口腔卫生指导,使用正畸牙刷、牙缝刷、冲牙器等,定期进行牙周洁治,预防根管治疗后继发龋和牙周炎。
正畸后的长期管理
正畸结束后,根管治疗牙因无牙髓活力,对冷热刺激敏感度降低,但易出现变色(牙本质脱水或修复材料渗透),需通过全瓷冠或贴面改善美观,需定期随访(每6个月1次),检查牙体完整性、牙周状况及咬合功能,必要时进行根管治疗再评估(如出现自发痛、咬合不适)。
根管治疗后正畸关键评估与处理要点
| 评估项目 | 处理建议 | |
|---|---|---|
| 牙体强度 | 牙体剩余量、缺损位置、有无裂纹 | 缺损>1/2者,正畸前完成桩核冠修复;有裂纹者,评估裂纹深度,深裂纹需修复或拔除 |
| 根管治疗质量 | 根充致密度、根尖周骨质破坏范围、牙根吸收情况 | 根尖周病变者先完善根管治疗;牙根吸收>1/3者,减小正畸力或终止移动 |
| 牙周健康状况 | 牙龈指数、牙周袋深度、附着丧失 | 牙周炎者先控制炎症,正畸中加强牙周维护 |
| 正畸力设计 | 力的大小、方向、作用时间 | 采用轻力(50-100g),避免扭力和垂直向力,后牙移动时联合支抗钉 |
相关问答FAQs
Q1:根管治疗后的牙齿做正畸,会不会因为牙齿变脆更容易断裂?
A:根管治疗后牙齿脆性增加,但是否断裂取决于牙体强度和正畸力控制,若牙体缺损大未修复,或正畸中施加过大力量、咬硬物,确实会增加折裂风险,临床可通过以下措施降低风险:正畸前评估牙体剩余量,缺损严重者先做桩核冠修复;正畸中医生精细控制力值,避免突然加力;患者避免啃咬硬物(如坚果、螃蟹壳),定期检查牙体是否有裂纹,若出现裂纹,早期可通过树脂填充修复,防止裂纹扩展导致折裂。
Q2:根管治疗已经10年了,现在想做正畸,需要重新做根管治疗吗?
A:不一定,需先通过影像学检查评估根管状态:若根充致密、根尖周无骨质破坏、牙根无吸收,说明原根管治疗成功,牙齿处于稳定状态,通常无需重新治疗;若根尖周出现新的骨质破坏、根充不密实或存在根管内异物(如断针),则需先重新进行根管治疗,待根尖周炎症消退、根管封闭良好后再开始正畸,若正畸前牙齿已出现变色、自发痛或咬合痛,提示可能存在根管再感染,也需及时处理。