正畸转诊是指患者在正畸治疗过程中,因病情复杂度、技术需求或医疗资源优化等原因,由首诊医生引导至具备相应资质或专长的医生/机构继续治疗的过程,这一机制旨在确保患者获得最适宜的诊疗方案,同时实现医疗资源的合理配置,正畸治疗涉及口腔颌面部的复杂解剖结构和生物力学原理,部分病例可能需要多学科协作或特殊技术支持,转诊成为保障治疗效果的重要环节。
正畸转诊的原因可归纳为以下几类:一是复杂病例需求,如骨性Ⅲ类错颌伴严重拥挤、唇腭裂术后正畸、颞下颌关节紊乱(TMD)合并正畸问题等,需具备颌面外科修复、多学科联合治疗经验的医生介入;二是技术限制,部分基层医疗机构可能缺乏数字化正畸设备(如口内扫描仪、3D打印技术)或隐形矫治方案设计能力,需转诊至具备先进技术的机构;三是患者个性化需求,如对特定矫治器类型(如陶瓷托槽、舌侧矫治)有明确要求,或希望由特定专家主导治疗;四是跨机构协作,如公立医院正畸科医生与私立诊所专家合作,共同完成复杂病例的阶段性治疗。
正畸转诊需遵循规范的流程,以确保治疗衔接顺畅,具体流程及责任分工如下表所示:
| 步骤 | 责任主体 | 关键要点 |
|---|---|---|
| 初诊评估 | 首诊医生 | 全面检查(口内、口外、影像学),判断是否需要转诊(如复杂病例、技术限制等) |
| 转诊决策 | 首诊医生 | 明确转诊指征,与患者沟通转诊原因、接收医生资质及优势,获取知情同意 |
| 转诊沟通 | 首诊医生 | 提供转诊单、病历摘要、影像资料(含X线片、模型分析),对接收医生说明病情 |
| 接收接诊 | 接收医生 | 核对资料,重新评估病情,制定个性化治疗方案,明确治疗阶段与预期目标 |
| 治疗衔接 | 双方医生 | 确定治疗分工(如首诊医生负责前期准备,接收医生主导主动期治疗),定期沟通进展 |
| 随访反馈 | 接收医生 | 定期随访,记录治疗反应,向首诊医生反馈结果,治疗完成后移交完整病历 |
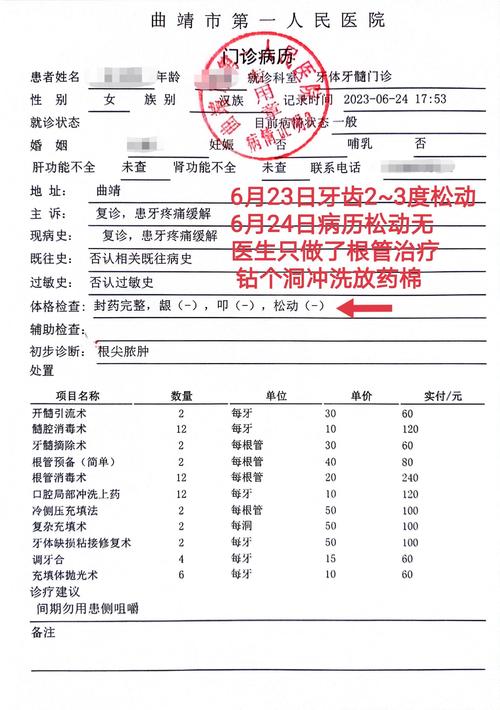
转诊过程中需重点关注以下事项:一是信息完整性,首诊医生需提供详细的转诊资料,包括患者基本信息、主诉、现病史、既往史、口内及面部照片、X线片(全景片、头颅侧位片)、模型分析、已进行的治疗记录及初步方案,确保接收医生全面掌握病情;二是医患沟通,首诊医生需向患者清晰解释转诊原因、接收医生的资质优势及后续治疗流程,消除患者对转诊的疑虑,同时获取患者知情同意;三是伦理规范,转诊应基于患者利益最大化,避免因经济利益或其他非医疗因素进行不必要转诊,同时严格保护患者隐私,确保病历资料传递的安全性;四是费用透明,需明确告知患者转诊后的费用构成(如会诊费、治疗费、材料费等),特别是跨机构转诊时的医保报销政策,避免费用纠纷。
转诊各方需明确自身责任:转诊方(首诊医生)负责准确评估病情、判断转诊指征、提供完整资料、与患者及接收医生充分沟通;接收方(转诊医生)需及时接诊、重新评估病情、制定个性化治疗方案、定期向首诊医生反馈治疗进展,并在治疗完成后提供完整病历;患者需如实提供病史、配合治疗、按时复诊,主动与医生沟通治疗感受及需求。
正畸转诊机制的建立,既是对患者权益的保障,也是对医疗资源的优化,通过专业分工与协作,复杂病例的治疗成功率显著提升,基层医生也能通过转诊案例积累经验,推动正畸诊疗水平的整体进步。

FAQs
-
正畸转诊是否会影响治疗效果?
不会,反而可能提升治疗效果,转诊的核心目的是将患者匹配到最合适的医疗资源,复杂病例由经验丰富的专家或团队协作治疗,能更精准地制定方案、规避风险,骨性错颌患者转诊至颌面外科与正畸联合诊疗的机构,可同时解决骨骼畸形与牙齿排列问题,效果优于单一科室治疗,但需确保转诊流程顺畅,资料传递完整,避免因衔接问题延误治疗。 -
转诊过程中患者需要注意哪些细节?
患者需重点关注三点:一是资料准备,携带完整的病历资料(包括既往治疗记录、影像片等),如原始资料丢失,需在首诊机构补齐;二是沟通确认,与首诊医生明确转诊原因、接收医生的专长及后续治疗计划,如有疑问及时提出;三是费用了解,主动询问转诊后的费用明细及医保报销范围,保留相关票据,必要时与接收机构签订治疗知情同意书,明确双方责任。