基牙预备是口腔修复治疗中的关键步骤,指根据修复体的类型、材料特性及患者口腔条件,对拟作为修复基础的基牙进行牙体切割,形成特定形态和空间的过程,其核心目的是为修复体提供足够的固位力与抗力,同时保护牙髓、牙周等周围组织,确保修复体长期稳定与功能发挥,基牙预备需遵循生物学、机械学及美学三大基本原则,其中生物学原则强调最小化创伤,如保留足够牙本质厚度(≥1.5mm)以避免穿髓,肩台位置需避开牙龈附着区防止损伤牙周;机械学原则要求预备后的形态具备良好固位(如聚合度2-6°)与抗力(避免无基釉、薄弱壁),多基牙时需形成共同就位道;美学原则则针对前牙区,需考虑肩台形态、牙龈弧度协调等,以下将结合不同修复体类型,详细说明基牙预备的具体方法与要点。
全冠基牙预备全冠是覆盖整个牙冠的修复体,包括金属全冠、烤瓷全冠、全瓷冠等,其预备要求因材料差异略有不同,但核心步骤一致。
预备前评估
需通过临床检查与X线片评估基牙情况:牙髓活力(冷热诊、电活力测试)、牙周健康状况(探诊深度、附着丧失)、牙体缺损范围及咬合关系(确定合面预备量),若基牙存在牙髓炎或根尖周炎,需先完成根管治疗;牙周炎患者需先进行牙周治疗,控制炎症后再预备。
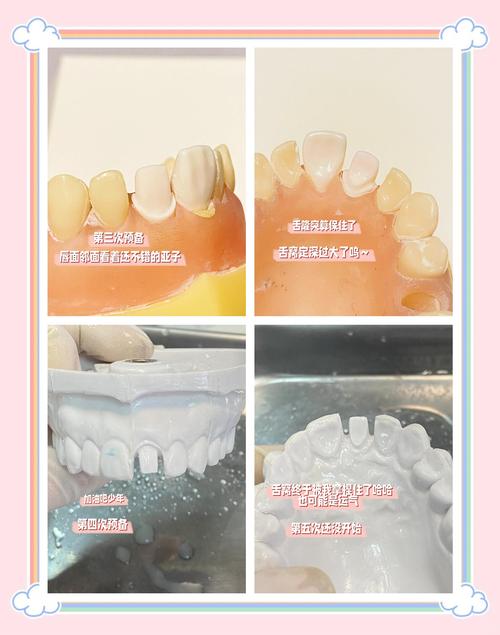
预备步骤与要点
(1)轴壁预备:先用细金刚砂车针(如896号)沿牙体长轴方向,从牙合1/3处向龈方均匀磨除,形成平行的轴壁,金属全冠轴壁聚合度控制在3-5°,烤瓷冠与全瓷冠需减小至2-4°(聚合度过大易导致修复体脱落),轴壁高度≥3mm(短牙需增加辅助固位形),宽度均匀,避免出现倒凹(可用直角探针检查)。
(2)合面预备:根据咬合痕迹,磨除合面1.5-2.0mm(金属全冠1.5mm,烤瓷/全瓷冠2.0mm),功能尖(下颌第一磨牙的颊尖、舌尖)预备量略大于非功能尖(下颌第一磨牙的舌尖、颊尖),合面形态需与对颌牙形成均匀间隙,保留尖窝交错关系,避免过度磨除导致咬合创伤。
(3)肩台预备:肩台是修复体边缘与牙体组织的衔接区,其质量直接影响密合度与牙龈健康,金属全冠预备0.5mm宽的90°肩台或凹形肩台;烤瓷冠需0.5-1.0mm宽凹形肩台(金属基底边缘位于肩台下方,瓷层覆盖肩台);全瓷冠推荐1.0mm宽直角或135°凹形肩台,边缘位置一般位于龈下0.5-1.0mm(前牙美学区需更深入龈下,但需避免损伤牙周附着),肩台预备需连续光滑,无台阶、无悬突,可用肩台专用车针(如预备肩台车针)完成,随后用细砂车针精修。
(4)精修与抛光:用细金刚砂车针(如FG号)修整轴线角,使其圆钝(避免应力集中);用抛光橡皮杯或抛光膏抛光轴壁,减少临时冠粘接时的微渗漏。

不同材料全冠的预备差异
- 金属全冠:对美观要求低,预备量相对较小,合面可保留更多牙体组织,肩台以平直或凹形为主,边缘密合度要求高(防止继发龋)。
- 烤瓷全冠:需兼顾金属基底与瓷层,因此颊舌侧预备量≥1.5mm(金属0.5mm+瓷1.0mm),切端预备2.0mm(金属0.5mm+瓷1.5mm),肩台需容纳金属边缘,避免瓷层直接接触牙龈(防止色素沉着)。
- 全瓷冠:强度较高但脆性大,需增加预备量(颊舌侧1.5-2.0mm,切端2.0mm),肩台宽度1.0mm,边缘需清晰,确保修复体边缘强度。
嵌体基牙预备嵌体用于恢复后牙牙体缺损的形态与功能,分为嵌体(高嵌体、嵌体)两类,预备重点在于洞型设计与固位形、抗力形构建。
洞型设计原则
- 深度:洞底需位于牙本质内≥2.0mm(釉牙本质界下方0.5-1.0mm),确保固位力同时避免穿髓。
- 线角:所有线角需圆钝(半径≥0.5mm),避免应力集中导致嵌体折裂或牙体折裂。
- 固位形:鸠尾固位是核心,鸠尾峡宽度为合面宽度的1/3-1/2(过窄易折裂,过宽影响固位),鸠尾形态与对颌牙尖嵴相适应,峡部位于功能尖下方(避免咬合分离)。
- 抗力形:洞壁与洞轴尽量垂直(避免底平壁直),轴壁聚合度2-4°(过小不利于就位,过大易脱落)。
预备步骤
(1)扩展洞缘:先用裂钻去除无基釉(洞缘釉质悬突),扩展至自洁区(边缘距邻面接触点≥1mm)。
(2)制备鸠尾:用倒锥钻或专用鸠尾钻,在合面制备鸠尾形态,峡部深度与洞深一致,宽度均匀。
(3)洞底平齐:用平头钻修整洞底,确保底部平坦,无凹陷或凸起(避免嵌体悬空)。
(4)精修洞壁:用细砂车针修整洞壁,去除倒凹,用直角探针检查聚合度,确保就道顺畅。
固定桥基牙预备固定桥需由基牙和桥体共同构成,基牙预备需兼顾单冠要求与多基牙共同就位道,同时考虑桥体间隙设计。
基牙选择与预备要求
- 基牙数量:一般缺牙区每缺1颗牙需选择2颗基牙(后牙区缺牙多时需增加基牙),基牙牙周膜面积需满足桥体合力(如后牙固定桥基牙需为健康活髓牙或经根管治疗的牙)。
- 共同就位道:所有基牙轴壁需平行或近似平行(聚合度2-4°),避免扭转就位,若基牙方向不一致,需通过大量磨改调整(可能需增加辅助固位形)。
- 预备量:较单冠预备量略大(增加固位),颊舌侧≥1.5mm,合面≥2.0mm,肩台设计同全冠。
桥体间隙设计
- 间隙要求:前牙桥间隙≥2.0mm(容纳桥体瓷层与金属基底),后牙≥1.5mm;若间隙不足,需通过磨改对颌牙或正压低基牙(需患者配合)。
- 桥体形态:桥体龈端需与牙龈接触紧密(卫生桥需留出1-2mm间隙),合面形态与对颌牙协调,减轻合力(如减小牙尖斜度)。
基牙预备的器械选择与操作技巧
- 器械选择:高速涡轮机(备牙主力,配不同车针:粗金刚砂车针去龋、预备轴壁;细车针精修;肩台车针预备肩台);低速手机(配直机头、弯机头,用于预备邻面、根管口等区域);排龈线(预备前用排龈线推开牙龈,清晰暴露肩台,避免损伤牙龈)。
- 操作技巧:保持车针与牙面平行,避免施加过大压力(防止产热刺激牙髓);间断性磨除,同时喷水降温(减少牙髓损伤);预备过程中随时用直角探针检查聚合度与倒凹(确保就位道顺畅)。
不同修复体基牙预备关键参数总结
| 修复体类型 | 预备量(颊舌/合面) | 肩台宽度/类型 | 轴壁聚合度 | 肩台位置 | 特殊要求 |
|---|---|---|---|---|---|
| 金属全冠 | ≥1.0mm / 1.5mm | 5mm/90°或凹形 | 3-5° | 龈上/齐龈 | 边缘密合度高,防止继发龋 |
| 烤瓷全冠 | ≥1.5mm / 2.0mm | 5-1.0mm/凹形 | 2-4° | 龈下0.5mm | 金属边缘不接触牙龈 |
| 全瓷冠 | 5-2.0mm / 2.0mm | 0mm/直角或135°凹形 | 2-4° | 龈下0.5-1.0mm | 边缘清晰,强度要求高 |
| 嵌体 | 洞深≥2.0mm | 无肩台,洞缘圆钝 | 2-4° | 龈上/釉牙本质界 | 鸠尾峡宽度为合面1/3-1/2 |
| 固定桥基牙 | ≥1.5mm / 2.0mm | 同全冠 | 2-4° | 同全冠 | 多基牙共同就位道平行 |
注意事项
- 术后处理:预备完成后需制作临时冠(用自凝塑料或树脂),保护基牙、维持牙周组织稳定;临时冠边缘需密合,避免粘接剂残留刺激牙龈。
- 并发症预防:穿髓(保留足够牙本质,敏感区域用氢氧化钙盖髓);继发龋(肩台清晰,边缘位于自洁区);牙龈萎缩(龈下肩台不宜过深,避免损伤牙周附着)。
相关问答FAQs
问题1:基牙预备时如何判断牙髓是否健康,避免意外穿髓?
解答:术前需通过临床检查综合判断:①牙髓活力测试:冷热诊(冷冰棒、热牙胶)无激发痛,电活力测试反应正常;②X线片观察:牙本质厚度≥1.5mm(正常牙体组织,预备时保留1.0-1.5mm牙本质);③预备过程中若出现穿髓点(鲜红血液渗出),直径<1mm可直接用氢氧化钙盖髓;直径>1mm或伴出血不止,需先完成根管治疗后再修复。
问题2:基牙预备后出现冷热敏感,如何处理?
解答:短期敏感(1-2周)多为牙本质暴露所致,可嘱患者使用脱敏牙膏(含硝酸钾、氟化亚锡),避免冷热饮食刺激,敏感严重时可局部涂布脱敏剂(如75%氟化钠甘油),若敏感持续超过2周或伴自发痛,需检查是否存在:①预备体倒凹(去除倒凹,重做临时冠);②临时冠密合度差(重新制作,确保边缘贴合);③牙髓炎(需进行根管治疗)。