下颌前牙种植是口腔种植中极具挑战性但也至关重要的领域,因为它不仅关乎功能恢复,更直接影响患者的面部美观和笑容自信,由于该区域解剖结构特殊(牙槽骨菲薄、唇侧骨板易吸收、邻近颏孔、对美学要求极高),其种植方法需要精细化的规划和操作。
以下是下颌前牙种植的关键步骤和方法要点:
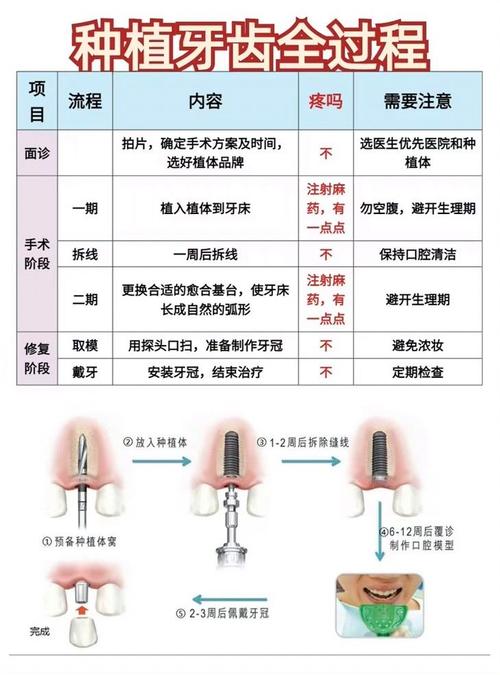
📌 一、 术前评估与规划(成功的基础)
- 详细病史采集: 全身健康状况(糖尿病、骨质疏松、吸烟史、用药史等)、口腔卫生习惯、既往治疗史、对美观的期望值。
- 临床检查:
- 口内检查: 缺牙区情况(骨高度、宽度、形态)、邻牙状况(松动、龋坏、牙周健康)、咬合关系、微笑线分析、牙龈生物型(厚龈型 vs. 薄龈型)、唇部丰满度。
- 牙周评估: 全口牙周健康状况,控制炎症是长期成功的关键。
- 颌面部检查: 面部对称性、笑线、中线位置、唇部支持度。
- 影像学检查:
- CBCT(锥形束CT): 是必须的! 精确评估:
- 骨高度(测量牙槽嵴顶到颏孔/颏神经管下缘的距离,确保种植体尖端至少在神经管上方1-2mm)。
- 骨宽度(唇侧骨板厚度至关重要,理想>2mm,但常不足)。
- 骨密度(下颌骨通常较致密)。
- 邻牙牙根位置、根尖病变。
- 颏孔位置及其与种植区的精确关系。
- 骨缺损的类型和范围。
- CBCT(锥形束CT): 是必须的! 精确评估:
- 诊断模型与数字化规划:
- 取研究模型,进行诊断蜡型或数字化虚拟设计,预测最终修复体位置和形态。
- 利用CBCT数据在专业软件中进行虚拟种植体植入设计,确定最佳的种植体位置、角度、深度,避开重要解剖结构(颏神经管),并评估初期稳定性。
- 数字化导板: 对于复杂病例(骨量严重不足、精确美学要求高、邻近重要解剖结构),强烈推荐使用3D打印的数字化导板辅助手术,显著提高精度和可预测性。
🛠 二、 种植外科技术(核心步骤)
- 麻醉: 局部浸润麻醉,必要时进行神经阻滞麻醉(如颏孔阻滞)。
- 切口设计:
- 微创切口: 优先考虑不翻瓣或小切口翻瓣技术,减少创伤和术后肿胀不适,保护血供,有利于软组织愈合,尤其适用于骨量充足、无严重骨缺损的病例。
- 传统翻瓣: 对于需要大量骨增量或复杂操作的病例,采用梯形或角形切口,充分暴露术野。
- 种植窝洞预备:
- 方向控制: 极其关键! 种植体长轴通常需要略微偏向舌侧(腭侧),以:
- 避开颏孔(尤其是种植下颌侧切牙时)。
- 为修复体提供足够的舌侧空间,保证舌侧有足够的牙体组织厚度(避免薄壁弱尖)。
- 在唇侧骨板不足时,尽可能利用现有骨量,减少对唇侧骨的依赖。
- 最终实现修复体的“理想位置”(符合红白美学要求,不偏向唇侧或舌侧)。
- 逐步备洞: 使用一系列直径逐渐增大的钻头,逐级预备窝洞,注意冷却,避免骨坏死,下颌骨致密,可能需要使用骨挤压技术(Osteotome)或超声骨刀辅助。
- 初期稳定性: 植入种植体时追求良好的初期稳定性(扭矩值),这对于骨结合至关重要,在致密骨中,可能需要攻丝。
- 方向控制: 极其关键! 种植体长轴通常需要略微偏向舌侧(腭侧),以:
- 种植体选择:
- 直径: 根据骨宽度和空间选择,窄直径(3.0mm-3.5mm)常用于侧切牙区空间不足的情况,但需注意强度,中宽(4.0mm-4.5mm)是常用选择。
- 长度: 通常选择较长的种植体(10mm-13mm或更长)以获得更好的骨接触面积和稳定性,避开颏神经管。
- 表面处理: 选择具有良好骨整合能力的表面(如SLA, SLActive, TiUnite等)。
- 设计: 考虑选择有利于软组织封闭的颈部设计(如平台转移设计)。
- 骨增量技术(常需): 由于下颌前牙区唇侧骨板菲薄且易吸收,骨增量是常见且重要的步骤。
- 引导骨再生: 在种植体周围或唇侧骨缺损处放置屏障膜(可吸收或不可吸收),覆盖骨移植材料(自体骨、异体骨、异种骨、骨替代品),引导骨再生,是最常用的方法。
- Onlay植骨: 在唇侧骨板上进行块状骨移植(如自体骨块),通常需要钛板固定,后期再植入种植体(两阶段)。
- 骨环技术: 截取包含种植体的下颌骨块,进行三维位置调整后,再固定回原位(技术复杂,用于严重骨缺损)。
- 上颌窦提升术: 通常用于上颌,下颌前牙区一般不需要。
- 骨劈开/骨挤压: 对于宽度不足但高度足够的牙槽嵴,可将嵴顶劈开并向颊腭侧扩展,植入种植体。
- 缝合: 无张力关闭创口,确保初期软组织封闭,可使用可吸收缝线。
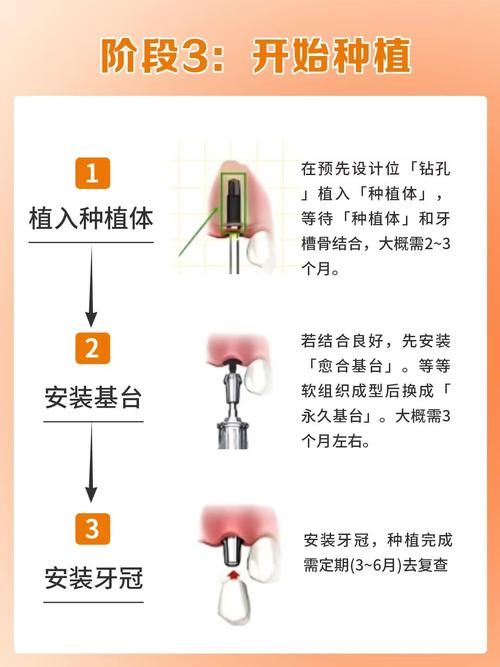
⏳ 三、 种植体愈合与二期手术
- 愈合期: 通常需要 3-6个月 的无负重骨结合期,下颌骨骨结合速度通常快于上颌骨。
- 二期手术(暴露):
- 在确认骨结合后进行。
- 小切口暴露种植体顶部。
- 安装愈合基台,引导牙龈袖口形成,为取模做准备,愈合基台的高度和形态对最终牙龈形态有重要影响。
🦷 四、 修复阶段(美学关键)
- 取模: 使用个性化印模托盘和聚醚或硅橡胶印模材,精确获取种植体周围软组织形态和种植体位置。
- 技工室加工:
- 基台选择: 个性化基台 是下颌前牙美学的核心!根据最终修复体的设计要求,在技工室制作与牙龈形态高度匹配的个性化基台(氧化锆、钛、全瓷等),可以:
- 优化牙龈轮廓(形成自然的龈乳头和龈缘弧度)。
- 隐藏种植体颈部金属边缘(尤其在前牙区)。
- 调整基台穿龈形态以匹配邻牙牙龈。
- 最终修复体: 全瓷冠(如氧化锆、二硅酸锂玻璃陶瓷)是首选,提供最佳的美学效果和生物相容性,精确比色、堆塑瓷体形态、雕刻逼真的牙龈形态(如桥体龈面)至关重要。
- 基台选择: 个性化基台 是下颌前牙美学的核心!根据最终修复体的设计要求,在技工室制作与牙龈形态高度匹配的个性化基台(氧化锆、钛、全瓷等),可以:
- 试戴与粘接: 仔细试戴基台和冠,检查边缘适合性、咬合关系、邻接关系、美观效果(颜色、形态、透明度、牙龈形态),确认无误后,使用专用粘接剂粘固冠。
🔄 五、 特殊种植方法
- 即刻种植:
- 定义: 在拔牙后立即植入种植体。
- 适应症: 严格的适应症选择是成功的关键!要求:无急性感染、牙槽窝形态良好(颊舌径足够)、唇侧骨板无严重缺损、良好的初期稳定性、患者口腔卫生良好。
- 优点: 减少手术次数、缩短治疗周期、可能保存更多软硬组织、更好的软组织轮廓。
- 挑战: 需要精确的术前规划和手术技巧,骨增量需求更高(尤其唇侧),感染风险略高。
- 即刻负重:
- 定义: 在种植体植入后较短时间内(通常48小时内)戴入临时修复体,甚至进行功能性负重。
- 适应症: 要求更高的初期稳定性(高扭矩值)、良好的骨质量、无严重骨缺损、精确的咬合控制、患者配合度高。
- 优点: 极大缩短治疗周期、提供早期功能和美观、维持牙龈形态。
- 挑战: 对技术和条件要求极高,需严格筛选病例,可能增加失败风险。
- All-on-4/All-on-6: 对于无牙颌患者,利用下颌前牙区植入种植体作为支撑点,配合后区倾斜种植体,实现全口固定修复,前牙区种植体是重要的稳定和美学支撑点。
⚠ 六、 并发症与预防
- 种植体周围炎: 最常见的远期并发症,严格维护口腔卫生、定期复查是关键,预防骨增量技术的感染。
- 骨吸收/软组织退缩: 尤其是唇侧骨板不足时,即使进行了骨增量,术后仍可能发生退缩,影响美学,术前充分评估、进行必要的骨增量、使用平台转移基台、精细的软组织处理(如结缔组织移植)可降低风险。
- 神经感觉异常: 颏神经损伤是下颌种植特有的风险,精确的CBCT评估和数字化规划至关重要,确保种植体尖端远离神经管,多数为暂时性,少数可能持续。
- 美学失败: 牙龈形态不佳(龈乳头缺失、龈缘位置异常)、颜色不匹配、修复体形态不自然,这要求从诊断设计到修复制作全程贯彻美学原则,多学科协作(牙周、正畸)。
- 种植体失败: 包括早期失败(骨结合失败)和晚期失败(机械并发症、种植体周围炎),严格适应症选择、规范操作、控制全身和局部风险因素(吸烟、糖尿病)是预防关键。
下颌前牙种植是一项高度技术化和美学要求高的复杂治疗。成功的核心在于:
- 精准的术前评估与数字化规划: CBCT是基础,数字化导板是复杂病例的利器。
- 精细化的外科操作: 重点控制种植体方向(略偏舌侧)、追求初期稳定性、掌握骨增量技术。
- 以美学为导向的修复: 个性化基台和全瓷冠是保障自然笑容的关键。
- 严格的风险管理: 预防神经损伤、控制感染、管理骨吸收和软组织退缩。
- 多学科协作: 牙周、正畸、技工的紧密配合。
- 患者的配合与长期维护: 良好的口腔卫生习惯和定期复查。
选择经验丰富、技术精湛、美学理念强的种植医生和修复团队,并充分沟通期望值,是获得理想下颌前牙种植效果的保障。💪🏻