牙齿矫正后出现反弹,是许多患者和正畸医生都面临的问题,所谓反弹,指的是矫正后的牙齿在保持阶段或保持结束后,逐渐偏离理想位置,出现部分或全部复发到矫正前状态的情况,这不仅可能导致前期矫正效果大打折扣,增加经济和时间成本,还可能影响口腔功能和面部美观,牙齿矫正后的反弹并非偶然,而是由多种因素共同作用的结果,理解这些原因并采取针对性预防措施,是降低反弹风险的关键。
牙齿矫正反弹的具体表现
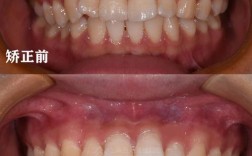
反弹可能发生在不同层面,表现形式多样,最常见的是牙齿位置的变化:例如原本排列整齐的牙齿出现拥挤、扭转,尤其是前牙区;或者牙缝重新出现,原本关闭的间隙再次变大;部分患者还可能出现咬合关系改变,如深覆合、深覆盖复发,甚至个别牙齿移位导致咀嚼功能下降,从时间上看,反弹多发生在保持器摘除后的1-2年内,尤其是矫正后的第一年,被称为“复发高危期”;但也有部分患者在保持多年后,因口腔环境变化或不良习惯影响,出现迟发性反弹。
牙齿矫正反弹的深层原因分析
牙齿矫正的生物学基础是牙齿周围牙槽骨的改建——通过施加持续、轻柔的外力,引导牙槽骨吸收一侧重建,另一侧沉积,从而使牙齿移动到目标位置,但这种改建是“动态平衡”的过程,一旦外力消失或口腔环境改变,牙齿仍有回到原始位置的倾向,这就是反弹的生物学本质,具体来看,导致反弹的原因可归纳为以下几类:
矫正后保持阶段管理不当:反弹的“直接推手”
保持器是矫正后维持牙齿位置的核心工具,其使用不当是反弹的首要原因,正畸治疗结束后,牙齿周围的牙槽骨和牙周组织需要时间重新改建和稳定(通常需要1-2年),此时牙齿位置尚未完全“固定”,若未按医嘱佩戴保持器(如过早减少佩戴时间、仅在夜间佩戴甚至不戴),或保持器损坏、丢失后未及时修复更换,牙齿就会在肌肉力量(如唇舌肌、咀嚼肌)和咬合力的作用下逐渐移位,Hawley保持器(传统钢丝保持器)若因变形与牙齿不贴合,无法提供有效支持;透明保持器若厚度不足或佩戴时间不够,也无法限制牙齿移动。
不良口腔习惯未被纠正:反弹的“持续动力”
很多牙齿畸形本身与不良口腔习惯密切相关,如吐舌、咬唇(咬上唇或下唇)、吮指、夜磨牙、口呼吸等,若矫正后这些习惯未得到纠正,牙齿就会持续受到异常力量的作用,长期吐舌会推动前牙向唇侧突出,导致“龅牙”复发;咬下唇会使上前牙向唇侧倾斜、下前牙向舌侧倾斜,造成深覆盖和深覆合加重,这些习惯往往是长期形成的,矫正后若不刻意纠正,即使佩戴保持器,也可能因异常肌肉力量的长期存在,导致牙齿逐渐偏离理想位置。
牙周支持力不足:反弹的“结构基础”
牙齿的稳定依赖于健康的牙周组织,包括牙槽骨、牙周膜、牙龈等,若患者本身存在牙周炎、牙槽骨吸收等问题,矫正过程中牙齿移动可能进一步破坏牙周组织平衡,矫正后牙周支持力不足,牙齿更容易发生移位,矫正过程中若过度加力、移动速度过快,可能导致牙根吸收、牙槽骨改建不良,即使矫正后保持器佩戴规范,也可能因牙齿“根基”不稳固而反弹,中老年患者因牙槽骨生理性萎缩,牙齿稳定性本身下降,反弹风险相对更高。

矫正方案设计与执行缺陷:反弹的“潜在隐患”
部分反弹源于矫正方案的不完善或执行偏差,对于严重骨性畸形(如下颌后缩、上颌前突),单纯通过牙齿移动矫正(非拔牙矫正或掩饰性矫正),未解决颌骨不调问题,矫正后牙齿代偿性移动的“趋势”未消除,容易复发;拔牙矫正中,若拔牙位置选择不当、支抗控制不足,导致剩余间隙关闭后牙齿倾斜或咬合关系不稳定;矫正中未充分纠正咬合干扰(如早接触、咬合创伤),导致牙齿在咬合力下移位,矫正中若对牙齿转矩、倾斜度的控制不精确,矫正后牙齿与邻牙、颌骨的协调性差,也会增加反弹风险。
生长发育影响:青少年患者的“特殊挑战”
对于处于生长发育期的青少年患者,颌骨和牙齿的发育尚未停止,若矫正后恰好赶上颌骨快速生长(如青春期),颌骨的尺寸和形态变化可能导致牙齿位置随之改变,上颌骨发育过度可能导致前牙再次前突;下颌骨发育不足可能导致后牙咬合关系改变,不良习惯(如口呼吸)可能因腺样体肥大、鼻炎等问题未解决,继续影响颌骨发育,间接导致牙齿反弹。
其他因素:全身健康与口腔环境
全身性疾病如糖尿病、甲状旁腺功能异常等,可能影响骨代谢和牙周组织健康,降低牙齿稳定性;长期服用某些药物(如抗癫痫药、免疫抑制剂)也可能影响牙周改建,口腔卫生不良导致龋齿、牙周炎,牙齿邻面龋坏可能导致牙齿倾斜移位,也是反弹的间接原因。
降低牙齿矫正反弹风险的关键措施
反弹虽常见,但并非不可控,通过科学的管理和干预,可有效降低反弹风险,维持矫正效果:
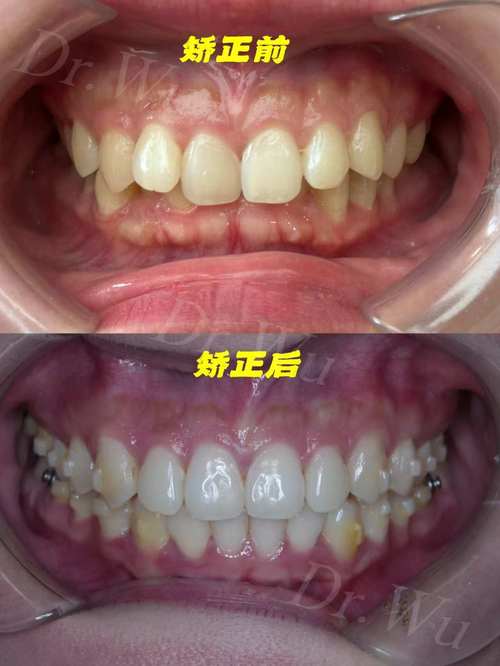
严格遵循保持器佩戴原则:筑牢“稳定防线”
保持器是防止反弹的核心,其使用需遵循“长期、规范”原则,矫正结束后,通常需全天佩戴保持器(进食、刷牙时取下)至少6个月,待牙周组织稳定后,逐渐过渡到夜间佩戴,一般建议夜间佩戴持续2-3年,对于骨性畸形、严重扭转、牙周条件差的患者,可能需要终身夜间佩戴,需定期检查保持器的密合度(每3-6个月一次),若发现变形、损坏或牙齿与保持器间出现间隙,需及时联系医生修复或更换新的保持器。
纠正不良口腔习惯:消除“异常力量”
矫正前需通过问诊、检查识别不良习惯,矫正中及矫正后需针对性纠正,吐舌习惯可通过舌刺训练、肌功能训练(如使用肌功能矫治器)纠正;咬唇习惯可通过行为干预(如提醒贴、唇挡)纠正;夜磨牙患者需佩戴颌垫,减少牙齿异常受力;口呼吸患者需治疗鼻炎、腺样体肥大,纠正呼吸模式,家长需监督青少年患者,帮助其逐步戒除习惯。
重视牙周健康维护:夯实“结构基础”
矫正前需进行全面的牙周检查,治疗 existing 牙周炎;矫正中注意口腔卫生指导,使用正畸专用牙刷、牙线、冲牙器,避免矫正过程中出现牙龈炎、牙槽骨吸收;矫正后定期进行牙周维护(每6个月一次洁牙,牙周炎患者需加强刮治),确保牙周组织健康,为牙齿提供稳定支持。
优化矫正方案与执行:从源头减少复发风险
正畸医生需全面评估患者牙齿、颌骨、牙周、面部肌肉等情况,制定个性化矫正方案,对于骨性畸形,需结合正畸-正颌联合治疗;拔牙矫正需精确计算拔牙间隙,合理分配支抗;矫正中需精细控制牙齿位置,确保咬合关系稳定、牙齿与邻牙、颌骨协调,患者需按时复诊,配合医生调整方案,避免中途自行改变治疗计划。
关注生长发育变化:动态调整保持策略
对于青少年患者,矫正期间需定期监测颌骨发育情况(每年拍摄X线头颅侧位片),若发现颌骨发育异常(如下颌后缩加重),需及时调整矫正方案(如使用功能矫治器引导颌骨生长);矫正后若进入快速生长期,需加强保持器佩戴,必要时延长保持时间,或通过“过矫正”为颌骨发育预留空间。
反弹后的应对与处理
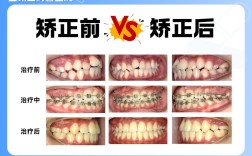
若发现牙齿反弹,需及时就医,医生会根据反弹程度、原因制定方案:轻度反弹(如个别牙齿轻微移位、小牙缝),可通过调整保持器(如加厚保持器、制作新的保持器)或短期佩戴活动矫治器纠正;中度反弹(如前牙拥挤、咬合关系轻度改变),可能需要二次矫正,通常通过隐形矫治或固定矫治器,疗程较初次矫正短;重度反弹(如骨性畸形复发、咬合功能严重受影响),可能需结合正颌手术,关键在于“早发现、早干预”,避免反弹加重增加治疗难度。
相关问答FAQs
Q1:矫正后已经戴了2年保持器,为什么牙齿还是会反弹?
A:保持器佩戴时间需因人而异,即使佩戴2年,若患者本身存在骨性畸形(如下颌发育不足)、未纠正不良习惯(如夜磨牙)、牙周条件差(如牙槽骨吸收),或保持器因长期佩戴变形未及时更换,仍可能出现反弹,矫正后若牙齿咬合关系未完全稳定(如存在轻微咬合干扰),也可能在咬合力下逐渐移位,建议及时复诊,医生会通过检查明确反弹原因,如调整保持器、纠正习惯或进行短期二次矫正。
Q2:反弹后一定要二次矫正吗?有没有简单的方法避免?
A:是否需要二次矫正取决于反弹程度,轻度反弹(如前牙轻微扭转、牙缝<2mm),可通过更换更贴合的保持器、佩戴活动保持器或透明压膜保持器(夜间佩戴3-6个月)纠正;中度反弹(如前牙明显拥挤、咬合关系紊乱),通常需二次矫正,但疗程较短(一般6-12个月),可通过隐形矫治器高效移动牙齿;重度反弹(如骨性畸形复发)可能需手术,避免反弹的关键在于:终身夜间佩戴保持器(尤其高危人群)、纠正不良习惯、定期复查维护牙周健康,从源头减少复发因素。