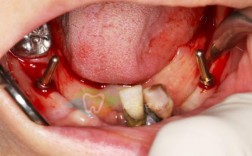
种牙植骨是针对牙槽骨量不足患者的重要修复手段,但受多种因素影响,部分患者可能出现植骨不成功的情况,植骨不成功的表现涉及症状、体征及影像学改变,需结合术后不同阶段特征综合判断,具体如下:
早期表现(术后1-2周)
术后短期内,植骨区域可能出现异常症状,与正常术后反应存在差异,需警惕植骨失败风险。疼痛方面,若术后疼痛持续加重或缓解后再次出现剧烈疼痛(如跳痛、夜间痛),且口服止痛药无法缓解,可能提示植骨区感染或神经损伤。肿胀与炎症,正常术后肿胀3-5天逐渐消退,若肿胀未减轻反而扩散至面部,伴皮肤发红、皮温升高,甚至出现张口受限,多为急性感染表现,植骨材料可能被细菌污染。创口愈合不良,缝线处裂开、渗液增多,脓性分泌物伴腐臭味,或形成皮下积脓,提示植骨区软组织愈合失败,细菌可能已侵入骨材料。全身症状,如发热(体温>38℃)、乏力、食欲下降等,可能是感染扩散的全身反应,需立即就医。
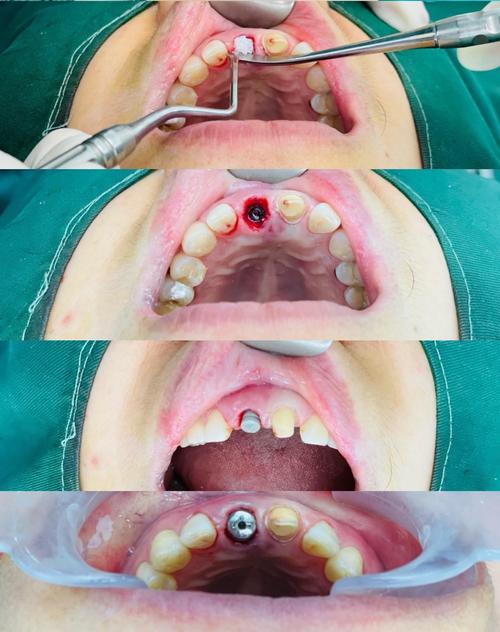
中期表现(术后1-3个月)
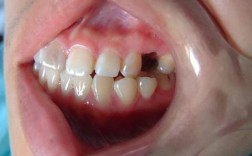
随着术后恢复,植骨区域应逐渐与自体骨融合,若出现以下表现,可能提示植骨材料未成活或吸收。黏膜与牙龈异常,植骨区黏膜颜色发白、暗红或呈青紫色,触诊时有波动感或硬结,牙龈退缩导致植骨材料暴露,易出现出血、疼痛。咬合不适,咀嚼时植骨区明显疼痛、酸胀,或感觉“异物感”,可能因植骨材料与骨组织未结合,导致受力异常。邻牙影响,若植骨区靠近邻牙,可能出现邻牙松动、咬合痛,或牙龈出现窦道(瘘管),反复流脓,提示感染已扩散至邻牙牙根。
晚期表现(术后3个月以上)
此阶段植骨材料应完成骨改建,与自体骨形成稳定骨结合,若失败则表现为明显的骨吸收与种植体并发症。种植体相关失败,若已植入种植体,可能出现种植体松动、叩痛阳性,周围牙龈红肿、溢脓,形成深牙周袋(深度>5mm),甚至种植体脱落,提示种植体周围炎或骨整合失败。植骨区骨量不足,CBCT检查可见植骨材料被大量低密度影替代,植骨区域体积明显缩小,与周围自体骨界限清晰,无骨小梁形成,骨密度低于正常骨组织。功能障碍,因骨量不足导致修复体无法戴入或固位不良,咀嚼效率下降,甚至出现颞下颌关节紊乱(如关节弹响、疼痛)。
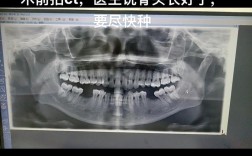
临床与影像学检查异常表现
通过专业检查可更准确判断植骨是否成功,具体如下表:
| 检查类型 | 异常表现 |
|---|---|
| 临床检查 | 探诊出血(+)、溢脓,种植体动度Ⅰ度以上,植骨区黏膜压痛(+),邻牙叩痛(+) |
| 影像学检查(CBCT) | 植骨材料与自体骨间可见低密度分隔线,植骨区骨密度低于周围骨,植骨材料体积缩小>30%,骨皮质连续性中断 |
植骨不成功的表现具有阶段性特征,早期以疼痛、感染症状为主,中期表现为黏膜异常与咬合不适,晚期则以骨吸收、种植体失败为核心,需结合临床症状、临床检查及影像学结果综合判断,一旦出现异常,应及时复诊,明确失败原因(如感染、材料选择不当、患者自身因素等),并采取针对性处理(如抗感染、植骨材料取出、重新植骨等),以避免进一步损伤。
相关问答FAQs
植骨不成功有哪些高危信号需要立即就医?
答:若出现以下情况需立即就医:①术后疼痛持续加剧,伴肿胀扩散、发热(>38℃);②创口流脓、腐臭,或皮下摸到波动感;③种植体明显松动,或牙龈反复溢脓、出血;④邻牙突然松动、咬合痛,这些症状提示严重感染或骨吸收,拖延可能导致颌骨骨髓炎等并发症。
植骨失败后可以再次植骨吗?多久合适?
答:植骨失败后,若能明确失败原因(如彻底清除感染灶、改善口腔卫生、控制全身疾病),通常可在植骨区完全吸收(约3-6个月)、新骨形成后再次植骨,具体时间需医生通过CBCT评估骨量和质量,若存在感染需待炎症完全控制(复查血常规、C反应蛋白正常,无溢脓)后再手术,且再次植骨需严格把控适应症,选择合适的植骨材料(如自体骨、人工骨)并预防感染。