口腔正畸科出科考试是口腔医学专业学生在结束正畸科实习阶段时必须通过的综合考核,旨在检验学生对正畸基础理论、临床技能及病例分析能力的掌握程度,为后续职业发展奠定基础,考试通常由理论考试、临床技能考核及病例分析三部分组成,全面评估学生的综合素养。
理论考试部分主要考察学生对正畸核心知识的记忆与理解,内容涵盖正畸生物学基础、矫治原理、常见错颌畸形分类及诊断、生长发育知识、矫治器类型与应用、并发症处理等,题型包括选择题、填空题、名词解释及简答题,重点考查学生对关键概念的准确把握,在“错颌畸形分类”模块,可能要求学生简述安氏分类法的依据及各类特点;在“矫治器原理”部分,可能通过选择题考查学生对活动矫治器、固定矫治器及功能矫治器作用机制的理解,理论考试占总成绩的30%-40%,是检验学生知识体系是否扎实的重要环节。

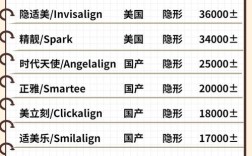
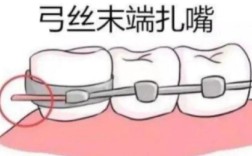
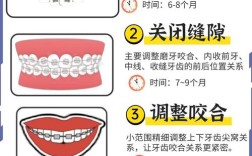
临床技能考核是出科考试的核心,重点评估学生的动手能力与临床思维,通常包括检查诊断技能、矫治器操作技能及患者沟通能力,检查诊断技能涉及模型分析、X光片判读(如头影测量片、曲面断层片)、口腔检查记录规范等,要求学生能准确测量关键数据(如AN角、FMIA角),并撰写规范的病历,矫治器操作技能则包括托槽粘接(如托槽定位、粘接剂使用)、弓丝弯制(如标准弓形、欧米曲弯制)、矫治器调整(如打开咬合、关闭间隙)等,操作需规范、轻柔,避免损伤患者口腔组织,患者沟通能力考核贯穿始终,要求学生能清晰解释治疗计划、注意事项,缓解患者紧张情绪,临床技能考核占比40%-50%,评分注重细节,如托槽位置偏差超过0.5mm可能扣分,操作未遵循无菌原则则直接判定不合格。
病例分析部分考查学生综合运用知识解决实际问题的能力,通常提供1-2份典型病例资料(如患者基本信息、主诉、临床检查、影像学资料),要求学生完成诊断、鉴别诊断、矫治设计、治疗计划制定及预后评估,针对“安氏Ⅱ类1分类错颌伴上颌前突”病例,学生需分析骨性因素与牙性因素,提出是否需要减数、选择何种矫治器(如直丝弓矫治器)、如何纠正深覆合等,并阐述治疗过程中的风险及应对措施,病例分析占总成绩的20%-30%,评分看重逻辑性与临床实用性,如诊断依据不充分、治疗方案不合理均会导致失分。
备考时,学生需系统复习《口腔正畸学》教材,重点掌握错颌畸形分类、诊断标准、矫治原理及常见病例处理流程;临床技能方面,应反复练习托槽粘接、弓丝弯制等操作,熟悉头影测量分析方法;病例分析则需多研读典型病例,培养临床思维,注意结合患者年龄、生长发育状态制定个性化方案。
相关问答FAQs

Q1:出科考试中临床技能考核托槽粘接时,如何避免托槽位置偏差?
A1:托槽位置偏差是常见扣分点,需注意三点:一是术前参考牙冠形态,如上颌中切牙托槽槽沟距切缘3.5-4.0mm,尖牙托槽距切缘4.5-5.0mm;二是使用定位尺辅助,确保托槽居中、无旋转;三是粘接后检查咬合,避免托槽与对颌牙早接触,建议在模型上反复练习,熟悉不同牙位托槽的标准位置,形成肌肉记忆。
Q2:病例分析题遇到“骨性Ⅲ类错颌”病例,如何判断是否需要正畸-正颌联合治疗?
A2:判断依据主要包括:①骨性指标:ANB角<-4°、III类骨面型、下颌前突;②牙性代偿情况:如上颌前牙过度舌倾、下颌前牙过度唇倾;③患者生长发育状态(青少年患者可能观察生长改形机会,成人患者需联合正颌);④患者主观诉求(如对美观、功能的要求),若骨性畸形严重、牙代偿明显且患者处于生长发育后期,通常需正畸-正颌联合治疗,术前正畸去代偿为手术创造条件。