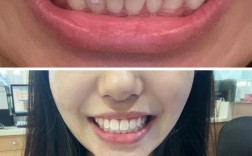
颞下颌关节(TMJ)是连接下颌骨与颅骨的复杂关节,承担咀嚼、说话等重要功能,其健康状态直接影响正畸治疗的可行性与效果,临床上,不少患者因牙齿排列不齐、咬合异常寻求正畸,但同时伴有关节弹响、疼痛、张口受限等问题,此时能否开展正畸治疗,需综合评估关节问题性质、严重程度及正畸目标,不能一概而论。
正畸治疗通过移动牙齿、调整咬合关系,可能间接影响关节负荷,若患者存在咬合紊乱(如深覆颌、锁颌、后牙缺失等),长期可能导致关节受力异常,引发或加重关节问题;而合理的正畸治疗通过建立稳定咬合、平衡肌肉功能,反而可能缓解关节负担,但若关节本身存在器质性病变(如骨关节病、关节盘穿孔),正畸操作若不当,可能进一步损伤关节,因此需严格把握适应症与禁忌症。
关节问题可分为功能性与器质性两类,功能性关节问题(如可复性盘前移位、肌功能紊乱)通常无骨结构破坏,主要表现为弹响、疼痛(休息后缓解)、张口轻度受限,这类患者若正畸目标明确(如解除拥挤、改善面型),在关节症状控制后可谨慎开展正畸,治疗中需优先调整咬合干扰、避免大范围移动牙齿,必要时配合咬合板( stabilization splint)或物理治疗放松肌肉,器质性关节问题(如不可复性盘移位、骨关节病、关节强直)则存在关节盘移位、骨破坏或融合,表现为持续性疼痛、张口严重受限、咀嚼困难,这类患者需先由关节科医生进行针对性治疗(如药物、关节镜手术或外科干预),待关节炎症控制、功能改善后再评估正畸必要性,且正畸方案需以“轻柔移动、避免加重负担”为原则,可能无法达到理想的美学或功能目标。
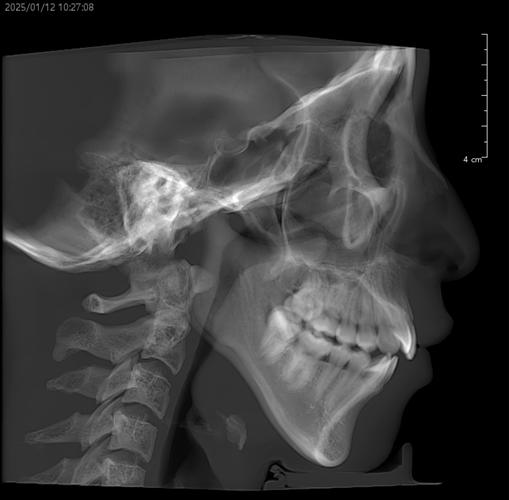
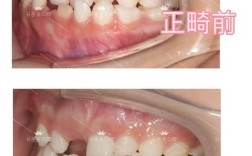
正畸前的全面评估是关键,临床检查需关注张口度(正常约3.5-4.5cm)、有无弹响及疼痛点、下颌运动轨迹是否对称;影像学检查中,MRI可清晰显示关节盘位置、形态及髁突活动度,CBCT能观察骨结构有无破坏(如髁突吸收、关节间隙狭窄);咬合分析需排查早接触、咬合干扰等异常;肌电图可辅助评估咀嚼肌功能状态,根据评估结果,医生需判断关节问题是否为继发于咬合紊乱,正畸能否成为治疗环节之一,或是否需先处理关节问题。
以下是不同类型关节问题的正畸处理原则总结:
| 关节问题类型 | 是否可正畸 | 关键处理措施 | 风险提示 |
|---|---|---|---|
| 可复性盘前移位(无骨破坏) | 可,需谨慎 | 先戴咬合板调整关节负荷,待症状缓解后开始正畸,避免大范围牙移动 | 若正畸中弹响加重或疼痛,需暂停治疗,调整方案 |
| 肌功能紊乱(无器质性病变) | 可 | 优先进行肌功能训练(如热敷、理疗),正畸中同步调整咬合,解除肌肉高张力 | 需避免咬合过紧,防止肌肉疲劳加剧 |
| 早期骨关节病(轻度髁突改变) | 谨慎评估后可 | 先控制关节炎症(药物/理疗),正畸使用轻力,定期复查关节状态 | 髁突吸收可能进展,正畸目标需以稳定为主,追求理想效果风险较高 |
| 不可复性盘移位伴骨破坏 | 不建议,先治疗关节 | 先行关节镜或外科手术修复关节盘,术后3-6个月评估关节功能,再视情况决定是否正畸 | 强行正畸可能加重关节疼痛,导致不可逆损伤 |
| 严重骨关节病(关节间隙狭窄/强直) | 禁忌 | 以关节外科治疗为主,正畸无法改善骨结构问题 | 正畸可能诱发张口困难,甚至加重强直 |
关节问题并非正畸的绝对禁忌,但需“先诊断、后治疗”,患者需选择有正畸-关节联合治疗经验的医生,通过多学科协作(正畸科、关节科、康复科),在控制关节症状、明确治疗目标的前提下制定个体化方案,治疗中需密切监测关节反应,若出现疼痛加剧、张口受限等异常,应及时调整或暂停,以关节健康为首要前提。

相关问答FAQs
Q1:关节弹响但不疼,能直接正畸吗?
A:需明确弹响性质,若为可复性盘前移位(张口时弹响,复位后无疼痛),且无张口受限、咀嚼不适,可在医生评估后戴咬合板2-4周,待关节适应后开始正畸,同时避免大范围移动牙齿;若弹响伴疼痛或张口受限,需先排查关节盘是否嵌顿,必要时进行关节治疗,再评估正畸可行性。
Q2:正畸过程中关节疼了怎么办?
A:立即停止加力,及时复诊检查,医生会排查是否因咬合干扰(如牙齿移动后早接触)、肌肉紧张或关节负荷过大导致,可能通过调改咬合、佩戴咬合板、理疗等方式缓解;若疼痛持续或加重,需进行MRI或CBCT检查,排除关节盘移位或骨破坏,必要时暂停正畸,转至关节科治疗,待症状稳定后再调整方案。