颞下颌关节紊乱(TMD)是一组累及颞下颌关节(TMJ)及周围肌肉的疾病,主要表现为关节区疼痛、弹响、下颌运动受限等,是全球常见的口腔颌面部疾病之一,据统计,约60%-70%的人群在一生中曾出现过TMD相关症状,其中10%-15%需要临床干预,近年来,随着正畸技术的发展,正畸治疗与TMD的关系成为口腔医学领域关注的焦点,两者之间既存在病因关联,也蕴含治疗价值。
TMD的病因复杂,目前认为与机械因素、心理因素、免疫因素等多方面相关,咬合因素是机械因素中的重要组成部分,包括咬合干扰(如早接触、牙合干扰)、牙列拥挤或稀疏、颌骨发育不调(如下颌后缩、上颌前突)、牙合磨耗等,这些异常咬合关系可能导致下颌运动轨迹异常,增加颞下颌关节的负荷,长期作用下引发关节盘移位、关节韧带松弛等病理变化,进而出现TMD症状,而正畸治疗的核心目标之一正是通过牙齿移动、颌骨调整来建立稳定的咬合关系,正畸与TMD的关联性不言而喻。

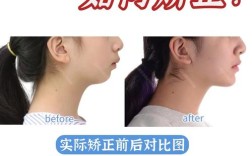
关于正畸是否会导致TMD,目前学术界尚无定论,部分研究认为,不恰当的正畸治疗(如过度扩大牙弓、强行纠正深覆合深覆盖等)可能破坏原有的咬合平衡,诱发或加重TMD,但更多研究表明,对于存在咬合因素的TMD患者,科学合理的正畸治疗可通过以下机制改善症状:①纠正咬合干扰,建立均匀广泛的牙尖交错接触,使下颌在正中咬合位时处于稳定状态;②调整颌骨关系,改善上下颌骨的协调性,减少关节的应力集中;③通过牙齿移动为咬合肌群提供适宜的咬合空间,缓解肌肉痉挛,值得注意的是,正畸治疗并非适用于所有TMD患者,其疗效取决于TMD的病因、类型及患者的个体情况。
正畸治疗的适应症与禁忌症需严格把控,以确保治疗安全有效,具体如下:
| 类别 | |
|---|---|
| 适应症 | 由咬合干扰(如早接触、牙合干扰)引起的TMD,伴有关节弹响、疼痛等症状; 牙列拥挤、稀疏、牙列不齐导致的咬合紊乱,伴下颌运动受限; 轻中度颌骨发育不调(如下颌后缩、上颌前突)引起的TMD; TMD稳定期患者,需通过正畸改善咬合长期稳定性。 |
| 禁忌症 | 严重的颞下颌关节器质性病变(如关节盘穿孔、骨关节病); TMD急性发作期(关节红肿热痛、张口严重受限); 存在未控制的夜磨牙、紧咬牙等不良习惯; 严重的全身性疾病(如未控制的糖尿病、骨质疏松)无法耐受正畸治疗。 |
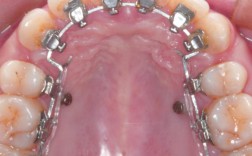
针对TMD患者的正畸治疗,需遵循“功能优先、美学兼顾”的原则,常用方法包括:①可摘式咬合板治疗:通过佩戴上颌或下颌咬合板,暂时性改变咬合关系,缓解关节肌肉压力,适用于TMD急性期或作为正畸前的辅助治疗;②固定矫治技术:通过托槽、弓丝等装置调整牙齿位置,纠正咬合干扰,重建咬合平衡,适用于牙列不齐伴咬合紊乱的患者;③隐形矫治:利用透明牙套实现牙齿移动,具有美观、舒适的优势,适用于轻度至中度TMD患者,需精确控制牙齿移动速度以减少关节负荷,治疗过程中需定期复查,监测关节症状变化及咬合调整情况,必要时与关节科医生联合制定治疗方案。
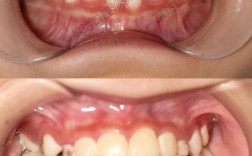
正畸治疗TMD的预后与患者病情、治疗方案及依从性密切相关,多数患者在咬合关系改善后,关节疼痛、弹响等症状可显著缓解或消失,但治疗后需长期保持,严格佩戴保持器,避免咬硬物、纠正不良习惯(如单侧咀嚼、托腮),以维持咬合稳定性,降低复发风险,心理调节(如缓解压力、改善睡眠)对TMD的长期康复也至关重要。

关于正畸与TMD,存在一些常见误区需澄清:误区一“正畸一定会导致TMD”:规范的正畸治疗由专业医生制定方案,通过全面评估(包括关节检查、咬合分析)可避免诱发TMD;误区二“TMD只能靠正畸治疗”:TMD的治疗需个体化,轻度患者可通过咬合板、理疗等保守治疗缓解,严重器质性病变可能需关节镜手术或药物治疗,正畸仅是其中一种手段。
FAQs
Q1:正畸治疗会不会加重颞下颌关节紊乱?
A1:规范的正畸治疗通常不会加重TMD,反而可能改善症状,但若治疗中过度移动牙齿、忽视咬合平衡,或患者存在未控制的不良习惯(如夜磨牙),可能增加关节负荷,导致症状加重,正畸前需进行全面关节和咬合评估,治疗中定期监测关节反应,必要时调整方案。
Q2:所有颞下颌关节紊乱患者都适合正畸治疗吗?
A2:并非所有TMD患者都适合正畸治疗,对于急性期关节炎症、严重器质性病变(如关节盘穿孔)或存在全身性疾病无法耐受治疗的患者,正畸属于禁忌症,若TMD主要由心理因素或肌肉问题主导,而非咬合紊乱,正畸治疗效果有限,需优先进行心理干预或物理治疗,是否适合正畸需由正畸医生和关节科医生综合评估后决定。