种植牙本身不是直接导致牙龈萎缩的原因,但不当的种植手术、术后并发症或长期维护不当,确实可能增加牙龈萎缩的风险,我们可以从以下几个方面来理解这个关系:
🦷 1. 种植牙与牙龈萎缩的关联性(间接风险因素)
-
手术创伤:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 种植手术需要切开牙龈、翻开组织瓣、在牙槽骨上制备窝洞并植入种植体,这个过程不可避免地会对牙龈组织造成创伤。
- 如果手术操作不当(如切口过大、缝合过紧或过松、过度牵拉组织瓣),可能影响牙龈的血供和愈合,导致术后牙龈退缩。
- 微创手术技术(如不翻瓣手术)可以在一定程度上减少对牙龈的创伤,降低风险。
-
种植体位置不佳:
- 如果种植体植入的位置过于偏向颊侧(靠近脸颊侧)或舌侧(靠近舌头侧),而不是理想的位置(通常在天然牙根的中央位置),会导致种植体周围的牙龈组织受到不均匀的应力。
- 长期承受这种不正常的应力,牙龈组织可能逐渐退缩,以适应这种力学环境,这类似于天然牙排列不齐或正畸移动后可能出现的牙龈退缩。
-
种植体周围骨组织吸收:
- 种植体成功的关键是它与牙槽骨形成牢固的骨结合(Osseointegration),术后初期或长期使用中,种植体周围仍可能发生一定程度的骨吸收。
- 牙龈附着在骨面上,如果支撑牙龈的骨组织吸收了,牙龈组织也会随之向根方(向牙根方向)退缩,导致牙龈萎缩,这种情况在种植体周围炎(种植体周围的感染性炎症)中尤为常见。
-
种植体周围炎:
- 这是种植牙最严重的并发症之一,类似于天然牙的牙周炎。
- 由于口腔卫生维护不当,细菌在种植体周围(特别是种植体与牙龈结合的“袖口”处)形成生物膜,引发炎症。
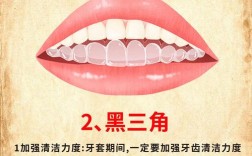
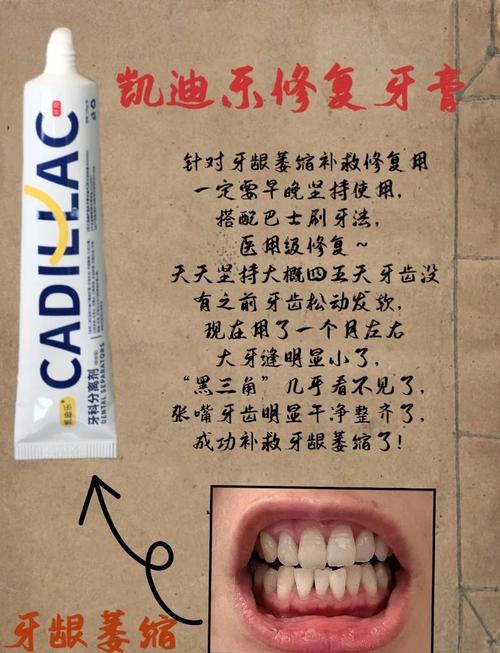
- 炎症会导致种植体周围牙槽骨的破坏性吸收,进而导致牙龈退缩、形成“黑三角”、甚至种植体松动脱落。这是导致种植牙后牙龈萎缩的最主要原因之一。
-
个体因素:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 牙龈生物型: 薄龈生物型(牙龈薄、紧贴牙面)的患者,牙龈退缩的风险本身就高于厚龈生物型(牙龈厚、有弹性)的患者,种植手术或后续修复体对薄龈的刺激更容易导致退缩。
- 牙槽骨条件: 如果种植区域的牙槽骨宽度或高度不足,可能需要植骨,植骨效果不佳或吸收,也可能影响牙龈的长期稳定性和形态。
- 全身健康状况: 糖尿病、吸烟等全身因素会影响组织的愈合能力和抵抗力,增加术后并发症(包括牙龈退缩和种植体周围炎)的风险。
- 年龄: 随着年龄增长,牙龈本身可能存在生理性退缩的趋势。
📊 2. 种植牙后牙龈萎缩的发生率
- 研究表明,种植牙后出现一定程度的牙龈退缩(通常指种植体颈部边缘牙龈水平下降1-2mm)是相对常见的现象,发生率在10%-30%之间不等,具体取决于研究定义、时间点、患者因素和医生技术。
- 明显的、影响美观或功能的牙龈萎缩(如暴露种植体颈部、形成大的黑三角)发生率相对较低,但确实存在。
- 随着种植技术的进步(如数字化导板引导精准植入、微创手术、引导骨再生技术、软组织增量技术等),种植牙后牙龈萎缩的风险正在降低。
🛡 3. 如何降低种植牙后牙龈萎缩的风险?
- 严格术前评估: 医生需要详细评估患者的口腔状况(牙龈厚度、生物型、牙槽骨量、咬合关系)、全身健康状况和口腔卫生习惯,必要时进行CBCT检查。
- 精准的手术技术:
- 选择经验丰富的种植医生。
- 使用数字化导板辅助精准植入种植体,确保位置、角度、深度理想。
- 采用微创手术技术,减少对牙龈的创伤。
- 精细的软组织处理和缝合技术,确保良好的初期封闭和血供。
- 合理的修复设计:
- 种植牙冠的边缘设计应避免过度压迫牙龈。
- 基台(连接种植体和牙冠的部分)的选择和设计应考虑软组织形态,避免刺激牙龈。
- 修复体与邻牙、对颌牙的咬合关系应调磨得当,避免异常受力。
- 严格的术后维护:
- 这是最关键的一环! 患者必须掌握并坚持良好的口腔卫生习惯(正确刷牙、使用牙线/牙缝刷、冲牙器等),彻底清洁种植体周围区域。
- 定期(通常每3-6个月)进行专业的种植体周围维护检查和洁治(专业清洁),清除菌斑和牙结石。
- 戒烟。
- 积极处理并发症: 一旦发现种植体周围炎的迹象(牙龈红肿出血、溢脓、探诊深度增加、出血、牙龈退缩、种植体动度等),必须立即就医进行专业的治疗(如清创、抗生素、必要时手术),防止骨吸收进一步加剧。
种植牙本身不是牙龈萎缩的直接原因,但手术创伤、种植体位置不当、种植体周围骨吸收(尤其是由种植体周围炎引起)、以及患者个体因素,都可能导致或加速种植牙后的牙龈萎缩。
选择技术精湛的医生、进行充分的术前评估、采用精准的微创手术技术、设计合理的修复体,以及患者术后极其严格的口腔卫生维护和定期复查,是显著降低种植牙后牙龈萎缩风险的最有效方法。 🌟
如果你正在考虑种植牙或已经完成种植,务必与你的牙医保持密切沟通,遵循他们的专业建议进行维护,健康的牙龈是种植牙长期成功的重要保障!