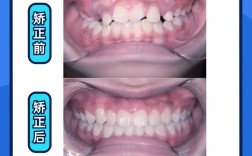
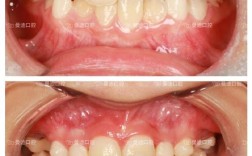
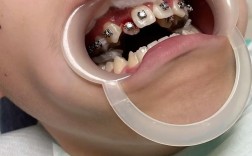
牙周炎是一种由牙菌斑生物膜引起的牙周支持组织慢性炎症性疾病,主要表现为牙龈出血、牙周袋形成、牙槽骨吸收及牙齿松动,若未得到有效控制,牙周炎会导致牙齿丧失,而牙齿排列不齐又会增加菌斑滞留风险,进一步加剧牙周炎症,形成恶性循环,随着口腔医学的发展,牙周炎治疗后并非正畸的绝对禁忌症,通过系统化的牙周治疗与精细化的正畸管理,可在控制牙周炎症的基础上实现牙齿排列与咬合功能的重建,这一过程被称为“牙周炎治疗后正畸”,其核心在于“牙周健康是正畸安全性的基础,正畸是牙周健康的长期保障”。
牙周炎治疗:正畸的前提与基石
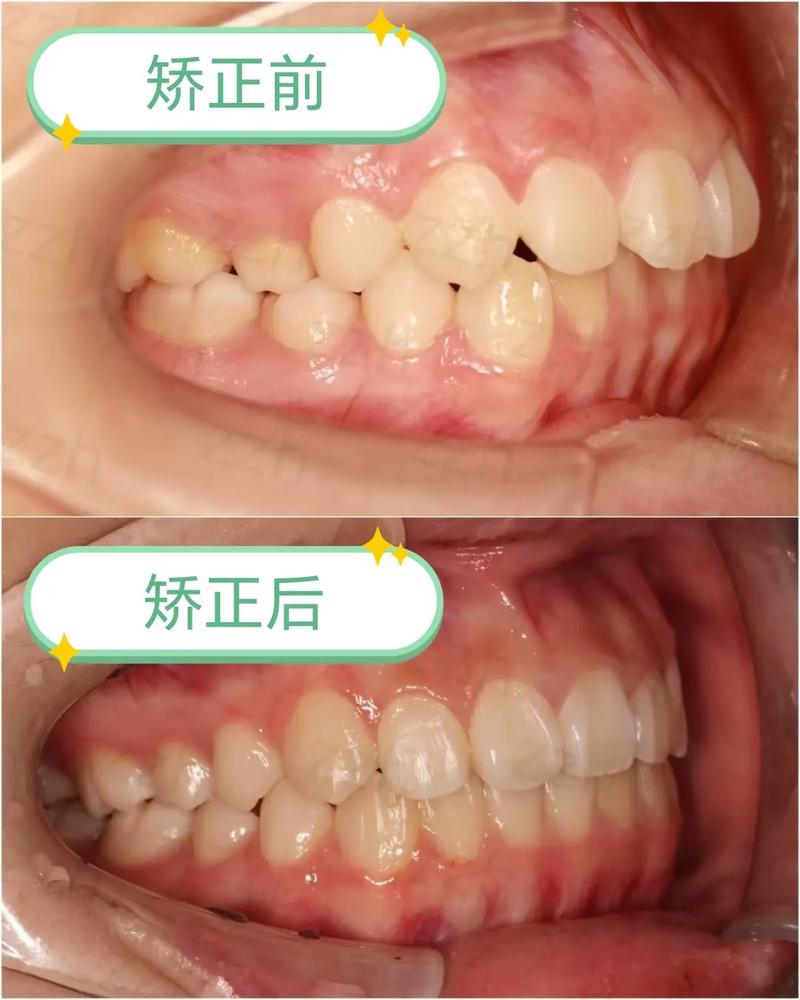
牙周炎患者接受正畸治疗的首要条件是牙周炎症得到有效控制,未经治疗的牙周炎正畸可能导致牙槽骨吸收加速、牙齿病理性松动甚至脱落,正畸前的牙周治疗需系统且彻底,通常分为三个阶段:
牙周基础治疗
这是控制炎症的初始阶段,主要包括:①菌斑控制:通过口腔卫生指导(如巴氏刷牙法、牙线/牙间隙刷使用)清除菌斑;②洁治与刮治:去除龈上、龈下牙石,平整根面;③药物治疗:对炎症较重者辅以含漱液(如氯己定)或局部 antimicrobial agents(如米诺环素凝胶),此阶段目标是使牙龈炎症消退,探诊出血(BOP)率降至20%以下,探诊深度(PD)≤3mm。
牙周手术治疗
若基础治疗后仍存在深牙周袋(PD≥5mm)、骨下袋或根分叉病变,需通过手术进一步清除感染组织,常用术式包括:①翻瓣术:直视下彻底清创,修正骨外形;②引导性组织再生术(GTR):利用生物膜屏障引导牙周组织再生;植骨术:修复骨缺损,为正畸提供足够的骨支持,手术需在炎症控制后实施,术后3-6个月复查骨愈合情况。
牙周健康状况评估
正畸启动前需通过多项指标确认牙周稳定:
- 临床指标:PD≤3mm,AL≤2mm,BOP阴性,牙齿无松动度Ⅰ度以上;
- 影像学指标:牙槽骨高度不低于根长1/2,无明显的骨吸收进展;
- 口腔卫生:菌斑指数(PLI)≤1,患者能坚持有效菌斑控制。
下表为牙周健康正畸准入标准的参考:
| 指标 | 正常值/目标值 | 临床意义 |
|---|---|---|
| 探诊深度(PD) | ≤3mm | 反映牙周袋深度,炎症控制关键 |
| 附着丧失(AL) | ≤2mm | 评估牙槽骨吸收程度 |
| 探诊出血(BOP) | 阴性(≤20%) | 牙龈炎症消退的标志 |
| 牙槽骨高度(X线) | ≥根长1/2 | 提供牙齿移动的骨支持基础 |
| 菌斑指数(PLI) | ≤1(少量菌斑) | 反映患者菌斑控制能力 |
正畸过程中的牙周维护:风险与协同
牙周炎患者正畸的核心风险在于牙齿移动可能加重牙槽骨吸收或导致炎症复发,因此需在正畸全程贯彻“轻力、个体化、强化维护”原则。
生物力学控制:轻力与间歇性移动
正畸力过大是导致牙根吸收和骨吸收的重要因素,对牙周炎患者,需采用“轻力矫治”(如镍钛丝轻柔排齐、片段弓技术),避免“快速移动”,牙齿移动速率控制在每月1mm以内,每次移动后需暂停2-4周让牙周组织改建,对于骨缺损区域,可采用“倾斜移动”而非“整体移动”,减少牙根侧方压力。
口腔卫生强化:菌斑控制是核心
正畸装置(托槽、弓丝)会增加菌斑滞留风险,需患者每日至少刷牙3次(每次3分钟),配合牙线、冲牙器清洁邻面,正畸医生每次复诊时需检查菌斑清除效果,对PLI>1的患者进行专业洁治,必要时使用含氯己定含漱液(每周循环使用,避免口腔菌群失调)。
定期牙周监测:早发现早干预
正畸期间需每3个月进行一次牙周检查,内容包括:PD、AL、BOP、牙齿松动度,若出现PD>4mm、BOP阳性或牙齿松动度增加,需暂停正畸,强化牙周治疗(如局部刮治、 antimicrobial 光动力治疗),待炎症控制后再继续。
特殊情况处理:牙龈增生与骨开裂
正畸中可能出现牙龈增生(与菌斑刺激、机械压迫相关),需通过龈上洁治、调整托槽位置缓解;若发生牙根骨开裂(X线可见根侧低密度影),需减小矫治力,必要时暂停移动,观察骨愈合情况。
下表总结了正畸期间牙周维护的关键措施:
| 维护环节 | 具体措施 | 频率/目标 |
|---|---|---|
| 患者菌斑控制 | 巴氏刷牙+牙线+冲牙器,PLI≤1 | 每日3次刷牙,每日1次邻面清洁 |
| 专业洁治 | 超声洁治+手工刮治,清除托槽周围菌斑 | 每3个月1次 |
| 牙周临床监测 | PD、AL、BOP、牙齿松动度检查 | 每3个月1次,异常时立即复查 |
| 生物力学调整 | 采用轻力(50-100g),间歇性移动,避免整体移动骨缺损区域 | 每次加力后暂停2-4周 |
正畸后牙周长期管理:功能与健康的平衡
正畸完成后并非治疗的终点,牙周炎患者需长期维护牙周健康,防止复发,保持器是维持正畸效果的关键,同时需定期牙周复查:
- 保持阶段:首选透明压膜保持器或 Hawley 保持器,避免固定保持器(易菌斑滞留),患者需每日摘戴清洁,保持器与牙齿密合度不佳时及时调整。
- 长期复查:正畸完成后每3-6个月复查1次,内容包括牙周检查、口腔卫生评估、X线片观察牙槽骨情况,对牙周炎高危患者(如糖尿病、吸烟者),需缩短复查间隔至3个月。
- 不良习惯纠正:若患者存在夜磨牙、咬硬物等习惯,需佩戴夜磨牙垫,避免咬合力异常导致牙周创伤。
协同作用:正畸与牙周治疗的良性循环
牙周炎治疗后正畸并非单向风险,而是“治疗-维护-重建”的协同过程:正畸排齐牙齿后,消除了食物嵌塞和菌斑滞留的死角,有利于菌斑清除,改善牙周环境;健康的牙周组织为牙齿移动提供了稳定的生物学基础,通过正畸力引导牙槽骨改建,可修复部分骨缺损(如关闭牙间隙、改善牙龈形态),研究显示,牙周炎患者经正畸治疗后,菌斑指数显著降低,牙龈炎症复发风险下降40%-60%,长期牙齿保存率提高至85%以上。
相关问答FAQs
Q1:牙周炎治疗后正畸,牙齿会松动吗?
A:牙周炎患者正畸中可能出现暂时性牙齿松动(因牙槽骨改建),但若牙周炎症控制良好、矫治力适当,松动度会在移动后逐渐恢复,若出现持续性松动(Ⅰ度以上),需暂停正畸并复查牙周,排除感染或骨吸收加重可能,关键在于正畸前牙周健康达标及全程强化维护。
Q2:正畸过程中牙龈又肿了怎么办?
A:正畸中牙龈肿胀多与菌斑堆积或托槽压迫相关,首先需加强口腔卫生(正确刷牙、使用牙线),若肿胀持续,应及时复诊,医生会检查是否有龈下结石、托槽刺激等,必要时进行专业洁治或调整托槽位置,若伴BOP阳性,需局部使用抗菌药物(如米诺环素凝胶),待炎症消退后再继续正畸。