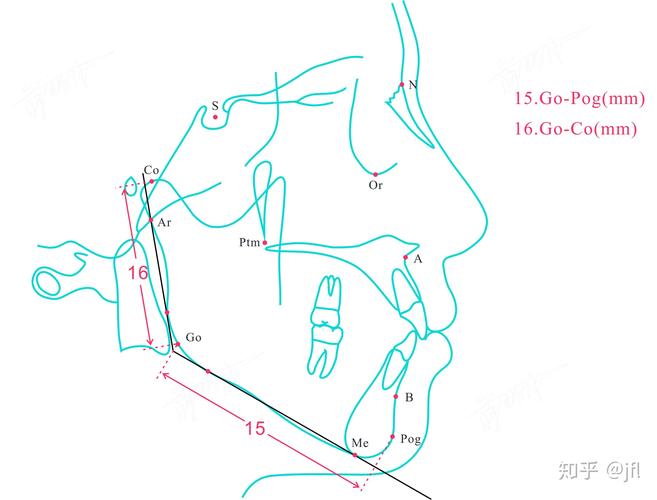
正畸治疗中,U1-SN夹角是头影测量学的重要指标,用于评估上颌中切牙(U1)相对于颅底结构的倾斜程度,对诊断、治疗方案设计及疗效评价具有关键意义,U1指上颌中切牙,其长轴通过牙冠切缘与根尖点的连线;SN线为蝶鞍点(S,蝶鞍中心)与鼻根点(N,鼻额缝最前点)的连线,作为颅部的参考平面,U1-SN夹角即为U1长轴与SN线在后上方的夹角,反映上颌前牙在矢状向的位置及唇舌倾斜度,是判断前牙突度、改善侧貌美观的核心参数之一。
U1-SN夹角的测量方法与临床意义
U1-SN夹角的测量依赖于头颅侧位片,需在标准化条件下拍摄(患者眶耳平面与地面平行,唇自然放松),具体步骤包括:①在侧位片上标记S点(蝶鞍中心)和N点(鼻额缝最前点),连接SN线;②确定U1长轴,以上颌中切牙牙冠切缘中点为冠点,根尖点为根点,连接两点即为长轴;③测量U1长轴与SN线在后上方的夹角,通常使用量角器或头影测量软件完成。
该夹角的临床意义主要体现在三方面:其一,辅助诊断错畸形类型,骨性Ⅱ类错患者常因上颌前突或下颌后缩导致U1-SN夹角增大(正常值约105°±7°),表现为“龅牙”;骨性Ⅲ类错患者可能因上颌发育不足或下颌前突,U1-SN夹角减小,上前牙舌倾或直立,其二,指导治疗方案设计,若夹角过大,需通过拔牙(如拔除第一前磨牙)、使用种植钉加强支抗等方式内收上前牙;夹角过小时,则需唇倾上前牙或避免过度内收,防止牙根吸收或侧貌凹陷,其三,评估疗效稳定性,治疗后U1-SN夹角若处于正常范围且与软侧貌协调,可降低复发风险;若夹角异常(如过度唇倾),可能导致唇部张力过大,远期易复发。
影响U1-SN夹角的因素及注意事项
U1-SN夹角受多种因素影响,需在临床中综合考量,个体生长发育差异不可忽视,青少年患者处于生长发育高峰期,上颌骨向前生长可能带动U1-SN夹角自然增大;成人患者骨改建潜力有限,需通过正畸力精确控制牙齿移动,拔牙与非拔牙方案的选择直接影响夹角变化,拔牙病例通过关闭拔牙间隙可实现上前牙有效内收,U1-SN夹角平均减小5°-10°;非拔牙病例则需通过扩大牙弓或压低前牙维持夹角,避免唇倾,正畸矫治器的类型和操作技术也会影响结果,传统方丝弓矫治器可通过弓丝弯制精确控制牙齿倾斜度;隐形矫治器通过附件和牙模移动实现,但需注意附件位置对U1旋转的控制,避免夹角偏差。
测量过程中需注意标准化操作,如头位不正、定位点模糊(如N点在颅底发育异常时难以辨认)可能导致误差,建议结合其他指标(如U1-NA距离、L1-NB距离、上下颌平面角等)综合判断,避免单一参数的局限性,对于牙周病患者,牙槽骨吸收可能改变牙齿长轴方向,需先控制炎症再进行测量,确保结果可靠。
相关问答FAQs
Q1:U1-SN夹角过大或过小分别会对面部美观和功能造成哪些影响?
A:U1-SN夹角过大(如>115°)提示上颌中切牙唇倾,俗称“龅牙”,可能导致上唇前突、鼻唇角变钝(正常约90°-100°),微笑时露牙龈量过多,影响侧貌美观;唇倾前牙易受外力创伤,且咬合时可能干扰下颌运动,导致颞下颌关节负荷增加,夹角过小(如<95°)则上前牙舌倾或直立,可能造成上唇凹陷、鼻唇角过锐,微笑时上牙显露不足;严重者可导致前牙覆颌过深、切对颌切,影响切割功能,甚至引发牙周创伤(如舌倾牙压迫下前牙牙槽骨)。
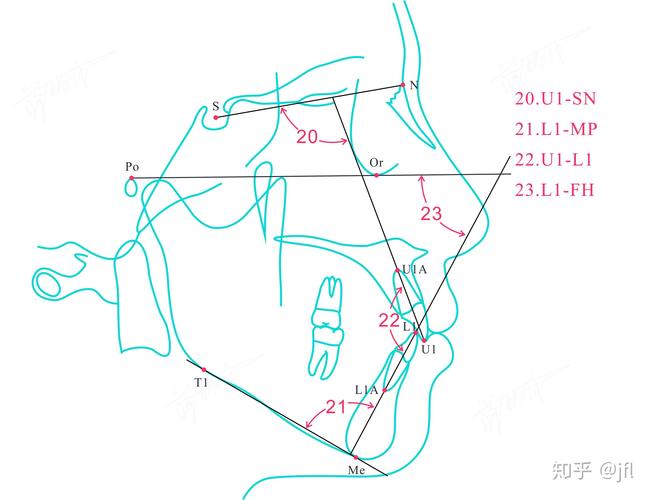
Q2:正畸治疗中,如何通过调整U1-SN夹角改善患者的侧貌?
A:调整U1-SN夹角需结合患者骨面型、软组织侧貌及治疗目标,对于夹角过大的唇倾型患者,可通过拔牙(如拔除4个第一前磨牙)为上前牙内收提供间隙,使用种植钉或横腭杆加强支抗,配合滑动法关闭拔牙间隙,使U1-SN夹角减小至正常范围;同时通过“牙根腭向移动”技术,避免牙冠过度舌倾,对于夹角过小的舌倾型患者,可设计非拔牙方案,通过摇椅弓或多曲唇弓唇倾上前牙,或使用片段弓压低后牙、前牙伸长,改善前牙突度;若伴有骨性Ⅲ类畸形,可能需联合正颌手术,治疗过程中需定期拍摄头颅侧位片监测夹角变化,同时参考上唇突度、鼻唇角等软组织指标,确保侧貌协调自然。