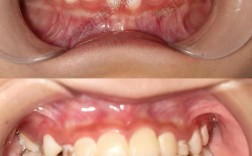
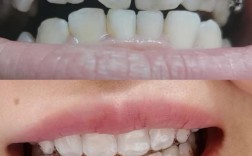
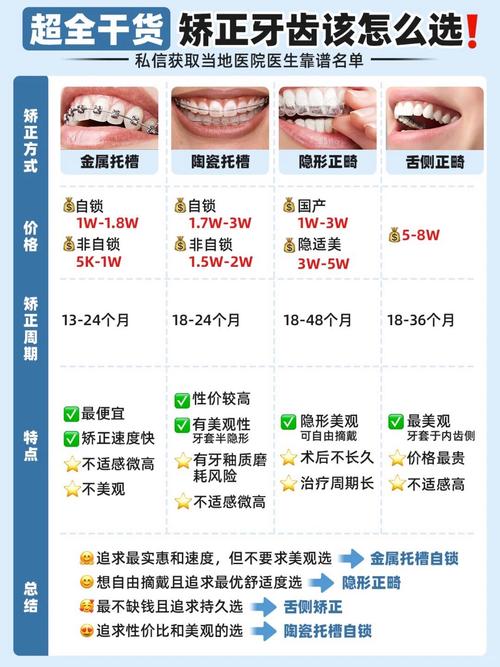
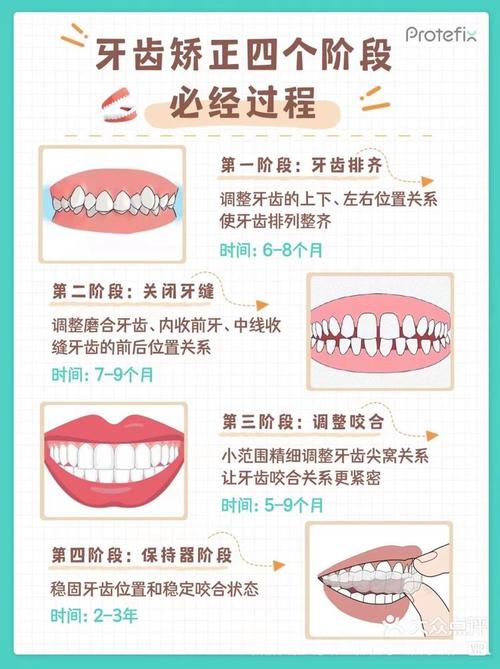
牙齿二次正畸,是指在完成初次正畸治疗、拆除矫治器后,因各种原因导致牙齿再次出现排列异常、咬合问题或美观需求,而再次接受正畸矫正的过程,随着正畸理念的普及和人们对口腔健康、美观要求的提升,二次正畸的案例逐渐增多,其背后涉及生物学、医学、美学及社会心理等多重因素,具体原因可从复发机制、初次治疗局限性、口腔环境变化、需求升级及技术进步等维度展开分析。
牙齿复发:二次正畸最常见的原因
正畸治疗的本质是通过外力引导牙齿在牙槽骨内移动,达到排列整齐、咬合稳定的目标,但牙齿移动并非一劳永逸,其稳定性受牙周组织改建、肌肉力量平衡及生活习惯等多重因素影响,复发是二次正畸的首要原因。
保持阶段管理不当,打破“动态平衡”
牙齿移动后,牙周韧带(牙周膜)的改建需要时间,通常1-2年才能形成相对稳定的纤维结构,若在此期间未按要求佩戴保持器,或佩戴时间不足(如部分患者认为“牙齿排齐后无需再戴”),牙齿可能受邻牙挤压、肌肉力量作用或咬合干扰,逐渐回到原始位置,下切牙拥挤在拆除矫治器后2-3年内容易复发,尤其当患者有吐舌、咬唇等不良习惯时,复发风险更高。
牙周支持组织不足,难以对抗“复发倾向”
牙周组织的健康状况直接影响牙齿稳定性,若患者存在未经控制的牙周炎,牙槽骨吸收会导致牙齿“地基”松动,即使初次正畸排齐后,也可能因骨支持不足发生移位,年龄增长带来的骨代谢变化(如绝经后女性雌激素水平下降,骨密度降低)也会削弱牙齿的稳定性,增加复发风险。
肌肉功能与咬合干扰,形成“复发动力”
口腔肌肉(如唇肌、颊肌、舌肌)的力量平衡对牙齿位置至关重要,若初次正畸后未调整异常的肌肉功能(如长期口呼吸导致舌位降低、唇肌过紧),肌肉会持续异常施力,推动牙齿移位,咬合干扰(如早接触、牙齿磨耗导致的咬合平面倾斜)会使牙齿在咀嚼过程中受到非正常力量,进而发生位置改变,如“深覆合”复发或“个别牙”扭转。
初次正畸治疗的局限性
部分二次正畸源于初次治疗的方案设计缺陷或执行偏差,导致问题未彻底解决,甚至埋下复发隐患。
方案设计未兼顾“长期稳定性”
初次正畸时,若医生过度追求“快速排齐”,而忽视患者的骨骼基础、牙周条件及咬合功能,可能留下隐患,对于存在轻度骨性畸形(如II类下颌后缩)的患者,仅通过正畸排齐牙齿,未配合正畸-正颌联合治疗,骨骼不协调会导致牙齿代偿性移位,矫正后复发率极高,拔牙与非拔牙方案选择不当(如应拔牙未拔,导致前牙过度唇倾),也会因牙量与骨量不匹配,治疗后牙齿内收不足,易出现散在间隙或拥挤复发。
医生技术操作与患者配合不足
正畸治疗是“医生-患者”协作的过程,若医生对托槽粘贴位置、加力时机把控不当,或患者未按时复诊、损坏矫治器(如隐形矫治器未按时更换、托槽频繁脱落),均会影响治疗效果,关闭拔牙间隙时,若支抗控制不足,可能导致后牙前移、前牙无法完全内收,矫正后出现“深覆盖”或“磨牙关系”异常。
口腔环境与全身健康状况的变化
初次正畸后,口腔环境并非一成不变,龋病、牙周病、牙齿修复甚至全身疾病都可能成为二次正畸的诱因。
邻牙缺失或修复体影响,导致“牙齿漂移”
若初次正畸后,因龋齿、外伤等原因导致邻牙缺失,未及时种植或修复,缺牙间隙两侧的牙齿会向倾斜、移位,破坏原有的排列,第一磨牙缺失后,第二磨牙会近中倾斜,对颌牙伸长,导致咬合紊乱,进而引发二次正畸需求,不良修复体(如过宽的烤瓷冠、不合适的活动义齿)也可能压迫邻牙,造成移位或咬合创伤。
牙齿磨耗与形态改变,打破“咬合平衡”
随着年龄增长,牙齿会发生生理性磨耗,若磨耗不均匀(如夜磨症导致的个别牙过度磨耗),可能使咬合垂直距离降低、咬合平面倾斜,进而引发颞下颌关节紊乱(TMD)或牙齿代偿性移位,患者可能因“关节弹响”“面部酸痛”或“牙齿敏感”寻求二次正畸,通过调整咬合关系缓解症状。
全身性疾病的影响,如糖尿病、激素水平变化
糖尿病等全身性疾病会影响牙周组织的愈合能力,若血糖控制不佳,牙周炎易反复发作,导致牙槽骨吸收、牙齿移位,妊娠期激素水平变化(雌激素、孕激素升高)可能加剧牙龈炎症,正畸过程中若未控制好牙周状况,也可能影响牙齿稳定性,甚至引发二次矫正。
美观与功能需求的升级
随着生活水平提高,人们对“笑容美学”的要求从“排齐”升级为“自然、协调”,功能需求也从“能咀嚼”扩展到“舒适、健康”,这些主观需求的提升也成为二次正畸的重要驱动力。
微笑美学标准的提升:从“整齐”到“个性”
初次正畸可能仅解决了牙齿排列问题,但未关注“微笑线”(上牙切缘的连线)与下唇弧度的协调性、牙龈暴露量(露龈笑)、牙齿形态与面部比例(如“微笑时门牙宽度与瞳孔间距一致”)等细节,部分患者初次矫正后牙齿排齐,但“笑起来牙龈暴露过多”“牙齿形态过方/过尖”,影响美观,希望通过二次正畸进行“微笑设计”,达到更自然的美学效果。
咬合功能与颞下颌关节健康的需求
部分患者初次正畸后虽牙齿排列整齐,但存在“深覆合”“深覆盖”“偏颌”等咬合问题,长期可能导致颞下颌关节弹响、疼痛、张口受限等功能障碍,患者可能因关节不适寻求二次正畸,通过调整咬合接触点、改善下颌运动轨迹,缓解关节症状。
正畸技术的进步与认知升级
数字化正畸技术的发展和多学科联合理念的普及,让过去难以解决的复杂病例得以改善,也促使部分患者因“技术升级”选择二次矫正。
数字化技术提升矫正精度与舒适度
随着口内扫描、CBCT、3D打印等技术的应用,正畸方案设计更精准(如模拟牙齿移动路径、预测矫正效果),隐形矫治器(如隐适美、时代天使)的普及也让矫正过程更美观、便捷,部分患者初次正畸时传统托槽矫正效果不理想,或因美观问题中途放弃,如今可通过数字化技术实现“隐形矫正”“精准矫正”,从而选择二次治疗。
多学科联合理念:正畸与修复、牙周、正颌的协同
过去,正畸常被视为“独立治疗”,如今多学科联合成为趋势,对于“牙周病+牙齿移位”的患者,需先控制牙周炎症,再联合正畸治疗;对于“骨性畸形+牙齿拥挤”的患者,需正畸-正颌联合治疗,部分患者初次正畸时未接受多学科评估,导致治疗效果局限,随着理念更新,希望通过二次矫正实现“功能与美学”的统一。
二次正畸常见原因及应对策略简表
| 原因类别 | 具体表现 | 常见诱因 | 干预方向 |
|---|---|---|---|
| 牙齿复发 | 拥挤再现、间隙出现、扭转复发 | 保持器佩戴不足、牙周病、不良习惯 | 加强保持、治疗牙周病、纠正肌肉功能 |
| 初次治疗局限 | 骨性畸形未解决、咬合关系异常 | 方案设计缺陷、医生技术、患者配合 | 多学科评估、优化方案、医患协作 |
| 口腔环境变化 | 邻牙缺失、修复体影响、牙齿磨耗 | 龋齿、外伤、不良修复、年龄增长 | 及时修复、调整咬合、控制牙周 |
| 美观需求升级 | 微笑线不协调、牙龈暴露异常 | 美学标准提高、职业需求 | 微笑设计、个性化形态调整 |
| 技术进步与认知 | 初次效果不理想、矫正方式单一 | 传统技术局限、信息不对称 | 数字化矫正、多学科联合治疗 |
相关问答FAQs
问题1:成年人做二次正畸会比青少年更难吗?需要注意什么?
解答:成年人二次正畸与青少年相比,确实存在一定挑战:成年人的颌骨发育已停止,骨改建速度较慢,矫正周期可能更长(通常比青少年延长6-12个月);成年人可能存在牙周病、牙齿磨耗、颞下颌关节问题等潜在风险,需先进行全面的口腔检查(如牙周探诊、CBCT评估骨量),控制炎症后再开始矫正,成年人对美观需求更高,可优先选择隐形矫治、陶瓷托槽等美观方式,但需严格配合治疗(如按时佩戴矫治器、保持口腔卫生),避免因依从性差影响效果。
问题2:二次正畸后如何避免再次复发?保持器需要终身佩戴吗?
解答:二次正畸后复发的风险相对更高,需通过“多维度预防”降低复发概率:①终身佩戴保持器(尤其是夜间),建议初期(拆除矫治器后1年)全天佩戴,之后逐渐减少至仅夜间佩戴;②定期复查(每3-6个月一次),及时发现牙齿移位迹象;③纠正不良习惯(如吐舌、夜磨牙),必要时配合肌功能训练;④保持口腔卫生,预防牙周病(牙周健康是牙齿稳定的基础);⑤避免咬硬物(如坚果、螃蟹壳),减少牙齿创伤,终身佩戴”:目前正畸界普遍认为,牙齿具有“复发性倾向”,尤其是下切牙拥挤,建议夜间保持器至少佩戴5-10年,甚至终身,以维持矫正效果。