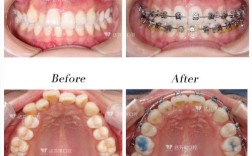
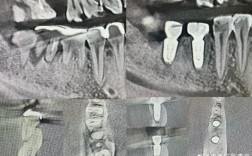
口腔正畸治疗中,拔牙是解决牙量与骨量不调、改善咬合及面部美观的重要手段,但需严格遵循科学指征与规范流程,以避免不必要的损伤,本文将从拔牙适应症、非适应症、核心原则、拔牙模式选择、不同错颌类型考量、风险评估及术后管理等方面,为临床实践提供系统参考。
拔牙适应症
正畸拔牙的核心目标是协调牙颌面形态与功能,主要适应症包括:

- 牙列拥挤度:当牙弓可用间隙不足以容纳所有牙齿时,需通过拔牙解除拥挤,一般而言,上下牙弓拥挤度超过4mm(中度拥挤)或8mm(重度拥挤)时,需考虑拔牙;轻度拥挤(<4mm)可通过扩弓或邻面去釉解决,但需评估骨量与软侧貌。
- 前牙深覆盖与深覆合:对于骨性I类或轻度II类错颌,若上颌前牙前突明显(覆盖>5mm),单纯通过内收前牙难以稳定时,拔牙可提供充足间隙,改善侧貌突度;深覆合常伴随 Spee 曲线过陡,拔牙后可通过压低后牙、整平曲线纠正。
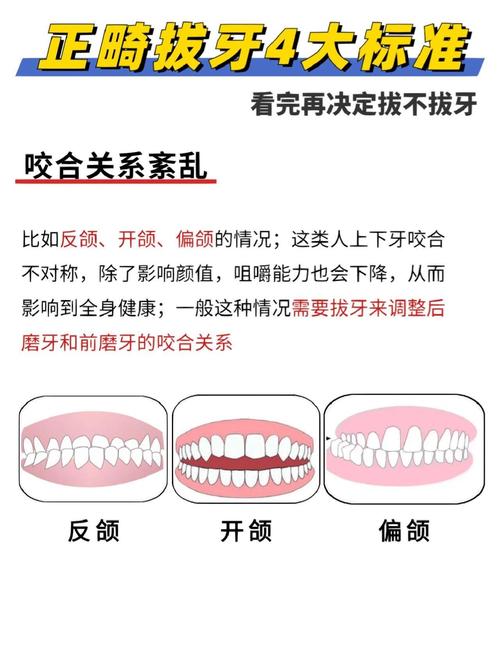
- 后牙咬合关系异常:如反合、锁合、后牙拥挤等,拔牙可调整牙弓长度,建立稳定的后牙咬合关系;对于 Angle II类错颌,若磨牙关系为完全远中,需通过拔牙(如下颌第一前磨牙)调整近中移动。
- 牙弓间宽度不调:上下牙弓宽度严重不调(如上颌狭窄伴下颌宽大),单纯扩弓难以稳定时,拔牙可协调牙弓形态。
- 牙周与口腔健康需求:严重牙周病患牙、无法保留的残根、多生牙等,需拔除后通过正畸关闭间隙或修复。
拔牙非适应症
并非所有错颌均需拔牙,以下情况应优先选择非拔牙治疗:
- 轻度拥挤或间隙不足:拥挤度<4mm,可通过扩大牙弓(如上颌快速扩弓)、邻面去釉(每牙去釉0.25-0.5mm,总量≤4mm/牙弓)解决。
- 骨性畸形需正颌手术:对于严重的骨性II类/III类错颌(如下颌后缩、上颌前突),单纯正畸无法改善骨性不调,需联合正颌手术,而非拔牙。
- 患者拒绝或存在禁忌证:如凝血功能障碍、未控制的严重全身性疾病(如糖尿病、心脏病)等,或患者对拔牙存在强烈抵触时,可尝试非拔牙方案。
- 生长发育潜力大的青少年:对于处于生长发育高峰期的患者(女性10-12岁、男性11-13岁),可利用生长潜力(如功能性矫治器)调整颌骨关系,避免过早拔牙。
拔牙核心原则
- 对称性原则:尽量上下颌对称拔牙(如上下颌各拔4个第一前磨牙),避免非对称拔牙导致咬合紊乱;若需非对称拔牙(如单侧牙冠缺损),需严格评估间隙需求与支抗设计。
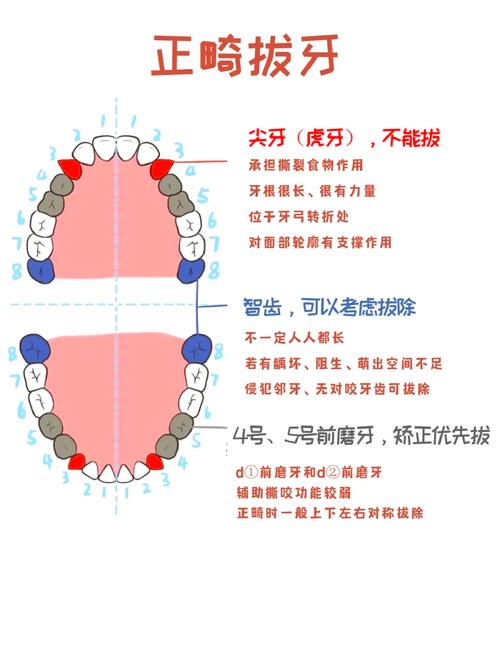
- 后牙优先原则:优先拔除第一前磨牙(通常为牙根发育良好、位置居中的牙齿),因其拔除后间隙利用效率高,且对咀嚼功能影响较小;若第一前磨牙已损坏,可拔除第二前磨牙,但需注意第二前磨牙牙根可能融合(约15%发生率),增加拔牙难度。
- 保留健康牙体原则:避免拔除健康恒牙(如尖牙、第一磨牙),除非存在严重龋坏、根尖病变或牙根吸收;第一磨牙作为“颌骨支柱”,尽量保留,若需拔除,需提前设计种植修复方案。
- 个体化原则:结合患者年龄、生长发育阶段、牙周状况、面部美学需求(如鼻唇突度、颏部形态)制定方案,例如成人患者需更注重间隙关闭后的稳定性,青少年可利用生长潜力调整。
拔牙模式选择
根据错颌类型与拥挤度,常见拔牙模式如下(表1):
| 错颌类型 | 拥挤度/覆盖 | 常用拔牙模式 | 间隙利用重点 |
|---|---|---|---|
| Angle I类(拥挤) | 中重度拥挤(>4mm) | 上下颌各拔4个第一前磨牙(14/24/34/44) | 解除拥挤,整平 Spee 曲线,调整后牙咬合 |
| Angle II类1分类 | 上颌前突(覆盖>5mm) | 上颌拔4个第一前磨牙,下颌拔2个第二前磨牙(35/45) | 上颌前牙内收,纠正磨牙远中关系 |
| Angle II类2分类 | 上颌侧切牙舌倾、深覆合 | 上颌拔4个第一前磨牙,下颌拔2个第一前磨牙(34/44) | 上颌尖牙竖直,解除深覆合,改善侧貌 |
| Angle III类 | 下颌前突、反合 | 下颌拔4个第一前磨牙,上颌拔2个第二前磨牙(15/25) | 下颌牙弓后退,纠正反合,协调面部比例 |
| Bolton 比例不调 | 上下牙量比例异常 | 根据Bolton比缺失量拔牙(如下颌Bolton小,拔下颌前牙) | 协调上下牙量,确保前牙覆合覆盖正常 |
不同错颌类型的拔牙考量
- Angle I类错颌:以拥挤为主要问题,拔牙后需注意支抗控制,避免后牙前移过多导致磨牙关系中性偏近中;可采用“滑动法”或“关闭曲法”内收前牙,关闭间隙时间约6-12个月。
- Angle II类错颌:核心是纠正磨牙关系与前突,上颌拔牙后需通过强支抗(如种植支抗、腭杆)防止后牙前移,确保前牙充分内收;下颌拔牙需注意避免下颌平面角增大(尤其高角患者),可配合垂直向控制(如摇椅弓)。
- Angle III类错颌:多见于骨性畸形,正畸拔牙适用于牙性III类或轻度骨性III类,通过拔除下颌前磨牙为上颌牙弓提供前移间隙,纠正反合;需警惕“下颌平面角增大”风险,可使用“前牙区垂直牵引”稳定咬合。
风险评估与应对
- 颞下颌关节(TMD)风险:拔牙后牙齿移动可能改变咬合负荷,诱发关节疼痛,应对:治疗前评估关节病史,拔牙后避免大范围快速移动,定期检查关节弹响、疼痛等症状。
- 牙周健康风险:拔牙后间隙关闭过程中,若口腔卫生不良,易导致牙龈退缩、牙槽骨吸收,应对:强调术前牙周治疗(如洁治、刮治),术中控制牙根移动速度(每月关闭0.8-1mm),术后加强菌斑控制。
- 牙根吸收风险:拔牙后牙移动(尤其是压低、扭转)可能导致牙根吸收,应对:术前拍摄根尖片评估牙根形态,术中控制矫治力(轻力矫治,避免过大力量),术后定期复查根尖片。
术后管理
- 口腔卫生:拔牙后24小时内避免刷牙,可用漱口水(如氯己定)含漱;术后1周内避免使用拔牙侧咀嚼,防止创口感染。
- 饮食与复诊:术后1周进软食,避免过硬、过热食物;拔牙后2-4周开始关闭间隙,每4-6周复诊1次,调整矫治力。
- 疼痛管理:术后1-3天可能有轻微疼痛,可口服非甾体抗炎药(如布洛芬);若疼痛加剧或伴肿胀,需及时就诊排除干槽症。
FAQs
Q1:正畸拔牙后,牙齿会松动吗?
A:拔牙后牙齿在生理范围内轻微松动是正常现象(因牙槽骨改建),但若松动超过2mm或伴咬合疼痛,可能因矫治力过大或牙周问题导致,需及时复诊调整矫治力,并加强口腔卫生,避免病理性松动。
Q2:拔牙会导致面型凹陷吗?
A:科学拔牙不会导致面型凹陷,拔牙间隙通过前牙内收、后牙前移合理利用,可改善前突面型(如“龅牙”患者拔牙后面型更协调);若拔牙后未充分利用间隙(如后牙前移过多),可能出现“双颊部丰满”,但通过精细的支抗控制可避免。