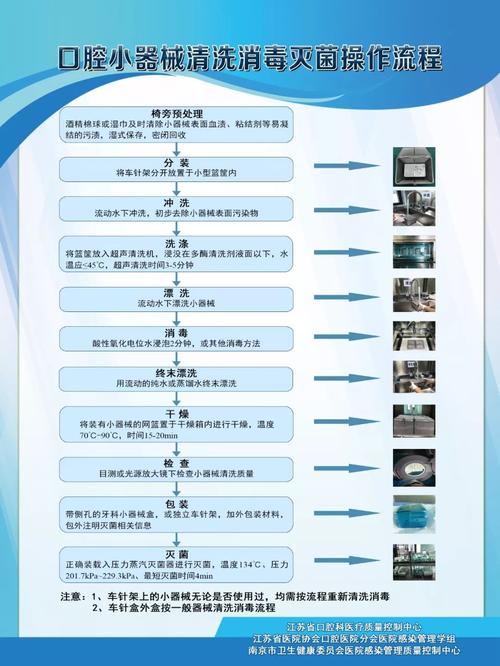
牙科消毒炉(通常指高压蒸汽灭菌器或干热灭菌器)是牙科诊所控制交叉感染的核心设备。正确、规范的使用至关重要,直接关系到患者和医护人员的安全。
以下是高压蒸汽灭菌器(最常用类型)的详细使用方法,同时也会简要说明干热灭菌器的要点。务必在使用前仔细阅读并严格遵守您所用设备的具体型号说明书!
📍 一、 高压蒸汽灭菌器使用方法(以预真空/脉动真空式为例)
🧼 1. 准备阶段
- 环境清洁: 确保灭菌器周围环境清洁、干燥、通风良好。
- 设备检查:
- 检查灭菌器门密封圈是否完好、无损伤、无污垢。
- 检查内腔、篮筐是否清洁、干燥、无残留物。
- 检查水位(如有需要,添加蒸馏水或去离子水至指定刻度线,切勿使用自来水或纯净水,防止水垢和腐蚀)。
- 检查排水阀是否关闭。
- 确认电源连接正常。
- 器械准备:
- 彻底清洗: 所有待灭菌器械必须经过严格的预清洗(去除可见污物、血液、组织碎片等)和彻底清洗消毒(使用超声波清洗机或手工刷洗,配合多酶清洗剂)。清洗是灭菌成功的前提!
- 干燥: 清洗后的器械必须完全干燥(可用气枪、干燥柜或灭菌器内的干燥程序)。
- 包装:
- 选择合适的灭菌包装材料:无纺布纸袋、皱纹纸、医用无纺布袋、硬质容器盒等。必须符合灭菌包装标准。
- 包装要求:松紧适度,利于蒸汽穿透;器械关节打开;管腔类器械使用专用支架或棉线疏通;包装袋/盒外贴化学指示胶带(指示灭菌过程是否完成)和(注明物品名称、灭菌日期、失效日期、操作者、锅号、锅次)。
- 硬质容器:确保滤片、密封圈完好,锁扣锁紧。
- 装载准备:
- 准备好灭菌篮筐(通常分上、下筐)。
- 准备好B-D测试包(每日空锅灭菌前使用,测试灭菌器空气排除效果)。
- 准备好化学指示卡/管(用于包内监测)和生物指示剂(用于每周一次或每锅次的灭菌效果监测)。
- 准备好标准测试包(用于工艺监测,如满载测试)。
🧼 2. 灭菌程序执行
- B-D测试(每日首次灭菌前):
- 将B-D测试包水平放入灭菌器底层靠近门和排气口的位置。
- 选择B-D测试程序(通常是134℃, 3.5-4分钟)。
- 启动程序。
- 程序结束后,取出B-D测试纸,观察变色是否均匀深黑色(或符合指示剂说明)。均匀变色合格,不合格则必须检修灭菌器,合格后方可使用。
- 装载:
- 正确摆放:
- 物品之间留有空隙(至少2.5cm),利于蒸汽流通和冷凝水排出。
- 重物在下,轻物在上。
- 大包在下,小包在上。
- 硬质容器之间、容器与壁面之间留有空隙。
- 管腔类物品开口朝下或侧放。
- 篮筐内物品不要超过总容积的90%(或按说明书要求)。
- 放置指示剂: 在每个包内放置化学指示卡/管,在最难灭菌的位置(如标准测试包中心)放置生物指示剂(用于本次灭菌效果监测)。
- 正确摆放:
- 关闭灭菌器门:
- 确保门内无异物,密封圈清洁。
- 关闭门并锁紧到位,听到锁闭声或看到指示灯亮起。
- 选择程序:
- 根据灭菌物品类型(织物、金属、器械、橡胶等)和包装方式,选择合适的灭菌程序(温度、时间、干燥时间、抽真空次数等),常用程序:
- 134℃, 3.5-5分钟(预真空/脉动真空): 适用于耐高温高湿的器械、金属、布类、橡胶等。最常用。
- 121℃, 15-30分钟(下排气式): 适用于不耐高温高湿的物品(较少使用)或特定要求。
- 确认参数设置正确。
- 根据灭菌物品类型(织物、金属、器械、橡胶等)和包装方式,选择合适的灭菌程序(温度、时间、干燥时间、抽真空次数等),常用程序:
- 启动程序:
- 按下“启动”按钮。
- 灭菌器开始自动运行:抽真空(多次脉动或一次预真空)-> 注入蒸汽 -> 升温升压 -> 恒温恒压灭菌 -> 干燥(抽真空排除湿气)-> 结束。
- 全程监控: 观察压力表、温度表、显示屏,确保在正常范围内运行。严禁在程序运行中开门!
- 程序结束:
- 程序结束后,灭菌器会发出提示音或显示结束信号。
- 等待冷却: 让灭菌器内部压力降至零位,温度降至安全范围(lt;80℃),切勿立即开门,防止烫伤和物品因压力骤变损坏,具体冷却时间按说明书要求。
🧼 3. 卸载与处理
- 开门: 确认压力为零,温度安全后,打开灭菌器门(注意防止门内冷空气或热气喷出)。
- 取出物品:
- 戴隔热手套(如长筒橡胶手套或专用灭菌手套),防止烫伤。
- 从上层开始,小心取出灭菌包。
- 立即检查:
- 化学指示胶带/标签: 观察变色是否达标(如胶带条纹由浅变深均匀黑色)。
- 化学指示卡/管: 观察变色是否达到标准色(参考指示卡说明书)。变色合格是初步判断依据。
- 物品状态: 检查包装是否完好无损、干燥、无湿包(包装潮湿或内有水珠)。湿包视为灭菌失败! 必须重新处理(重新清洗、包装、灭菌)。
- 生物指示剂结果判断(通常需24-48小时):
- 将本次灭菌中放置的生物指示剂(管或片)按规定方法(通常压碎培养液)进行培养。
- 同时设置阳性对照(已知未灭菌的指示剂)和阴性对照(未使用的指示剂)。
- 培养24小时后观察颜色变化(如由紫色变黄色为阳性生长,即灭菌失败;不变色为阴性生长,即灭菌合格)。必须确认生物指示剂结果合格,该锅次物品方可放行使用! 记录结果。
- 物品储存:
- 灭菌合格、干燥、包装完好的物品应储存在清洁、干燥、通风、无尘的环境中(如无菌物品存放柜)。
- 按失效日期先后顺序取用(先进先出)。
- 硬质容器可重复使用,但需定期检查密封性和滤片。
- 清洁灭菌器:
- 每次使用后,用柔软湿布擦拭灭菌器内腔、门密封圈和篮筐,去除水渍和污垢。切勿使用钢丝球等硬物或腐蚀性清洁剂!
- 定期(如每周)用中性清洁剂彻底清洁内腔和密封圈缝隙。
- 保持排水口通畅,定期清理过滤器(按说明书要求)。
🧼 4. 维护与监测
- 日常维护: 每日清洁,检查水位,B-D测试。
- 定期维护:
- 每周: 进行一次生物监测(使用标准生物指示剂测试包,模拟最难灭菌的物品)。
- 每月: 进行一次空锅热分布测试(使用多点温度记录仪)和满锅热穿透测试(使用标准测试包和多点温度记录仪),评估灭菌器性能。建议由专业工程师或第三方机构进行。
- 每季度/半年: 进行密封性测试。
- 每年: 进行全面校验(包括温度、压力、时间等参数的精确性校准),必须由有资质的机构或厂家工程师进行! 记录校验结果。
- 设备校准: 压力表、温度传感器等应定期校准。
- 记录: 详细、准确、完整地记录每次灭菌操作:锅号、锅次、灭菌日期时间、程序名称、参数、操作者、B-D测试结果、化学指示结果、生物指示结果(及培养结果)、灭菌物品清单、设备维护记录等,记录至少保存3年。
📍 二、 干热灭菌器使用方法(简要说明)
干热灭菌器适用于不耐湿热且耐高温的物品,如油膏、粉剂、金属器械(部分)、玻璃器皿等。牙科使用相对较少,但特定场景下需要。
- 准备: 清洁灭菌器腔体;待灭菌物品必须完全干燥、无油污;使用专用耐高温容器或包装(如铝箔盒、玻璃瓶、专用灭菌纸袋)。
- 装载: 物品间留有空隙,不超容积2/3;放置化学指示剂。
- 选择程序: 常用160-180℃,持续120-180分钟(具体按物品要求和说明书)。
- 启动程序: 加热至设定温度并保持规定时间。
- 冷却: 程序结束后必须充分冷却(通常需>30分钟,甚至1小时以上),温度降至60℃以下才能开门取物,防止烫伤和玻璃器皿炸裂。
- 卸载与处理: 戴隔热手套取出;检查化学指示剂变色;合格物品冷却后储存;记录。
- 维护与监测: 每日清洁;定期进行生物监测(嗜热脂肪芽孢杆菌,需160℃下≥120分钟);定期校验温度均匀性和准确性。
📍 三、 关键注意事项(适用于所有灭菌器)
- 安全第一: 严格遵守操作规程,防止烫伤、高压蒸汽/气体泄漏、电气事故,熟悉紧急停机按钮位置。
- 清洗是基础: 任何灭菌方法都无法替代彻底的清洗,器械上的有机物会严重影响灭菌效果。
- 包装是关键: 正确的包装保证蒸汽/热空气的穿透和干燥,包装破损视为未灭菌。
- 干燥很重要: 湿包=灭菌失败,必须确保灭菌后物品和包装完全干燥。
- 监测不可少: B-D测试、化学监测、生物监测是确保灭菌效果的“三驾马车”,缺一不可,生物监测是金标准。
- 规范操作: 每一步骤都要按规程执行,不能简化或省略。
- 定期维护校验: 设备性能会随时间变化,定期维护和校验是保证灭菌质量的必要条件。
- 记录可追溯: 完整的记录是质量控制、追溯和问题排查的基础。
- 人员培训: 操作人员必须经过专业培训并考核合格,熟悉设备性能、操作流程、应急处理和监测方法。
牙科消毒炉(高压蒸汽灭菌器为主)的使用是一个严谨、科学、环环相扣的过程,从器械清洗、干燥、包装,到灭菌器的准备、装载、程序选择与执行,再到卸载、监测、储存和记录,每一个环节都至关重要。务必以设备说明书为根本依据,严格遵守操作规程,坚持“清洗彻底、包装规范、参数正确、监测到位、记录完整”的原则,才能确保每一件器械都达到灭菌要求,为患者提供安全可靠的诊疗保障。 🦷💪🏻