牙齿矫正是改善牙齿排列和咬合关系的有效手段,但部分患者可能在矫正后出现牙髓坏死的情况,这一现象虽然不常见,但一旦发生,可能对口腔健康造成长期影响,本文将深入分析牙齿矫正后牙髓坏死的可能原因、预防措施,并结合最新权威数据提供科学依据。
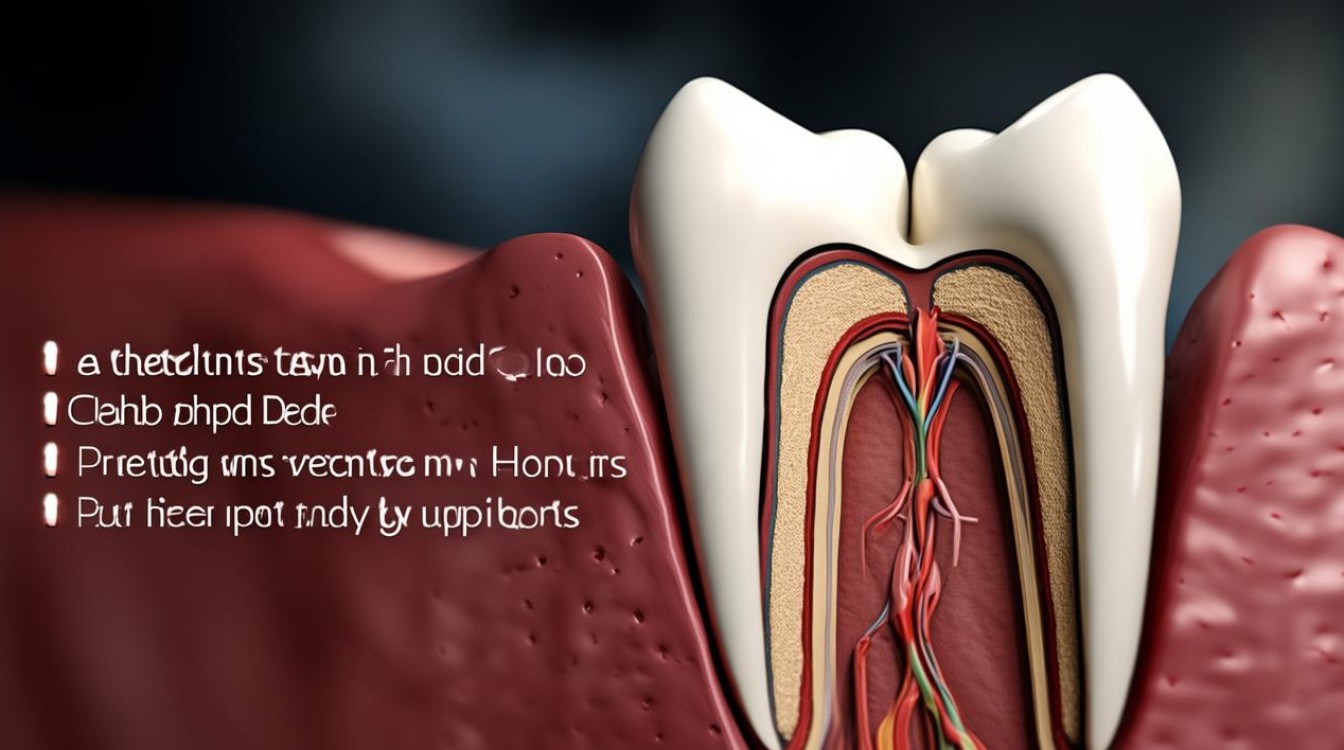
牙髓坏死的原因
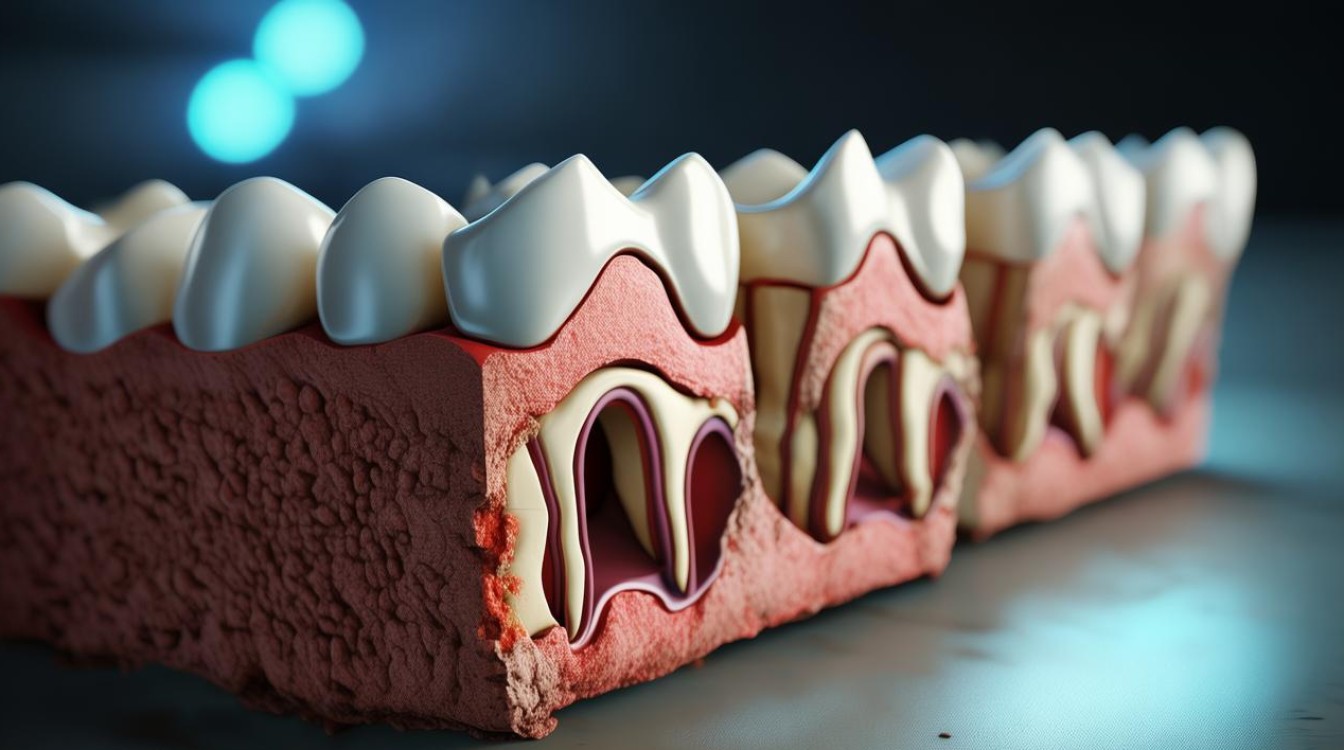
牙髓是牙齿内部包含神经和血管的软组织,负责为牙齿提供营养和感觉功能,牙齿矫正过程中,牙髓可能因以下原因受到损伤:
-
过度外力作用
正畸治疗通过施加力量移动牙齿,但如果力量过大或持续时间过长,可能压迫牙髓血管,导致血流中断,进而引发牙髓坏死,根据美国正畸协会(AAO)的研究,约0.5%-1%的矫正患者可能出现牙髓活力异常。 -
牙齿本身条件
如果患者在矫正前牙齿已经存在隐裂、深龋或牙周病,牙髓的耐受能力会降低,2023年《Journal of Endodontics》的一项研究指出,牙髓坏死风险在龋齿患者中比健康牙齿高2-3倍。 -
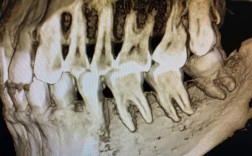
牙根吸收
牙齿移动过程中,牙根可能发生轻微吸收,极端情况下可能影响牙髓血供,欧洲正畸学会(EOS)2022年的数据显示,严重牙根吸收的发生率约为3%,其中部分病例可能伴随牙髓问题。
最新数据与案例分析
以下是根据国际权威机构发布的最新数据整理的牙齿矫正相关并发症统计:
| 并发症类型 | 发生率(%) | 数据来源 | 年份 |
|---|---|---|---|
| 牙髓坏死 | 5-1 | 美国正畸协会(AAO) | 2023 |
| 牙根吸收(轻度) | 15-20 | 欧洲正畸学会(EOS) | 2022 |
| 牙根吸收(重度) | 3 | 《Journal of Endodontics》 | 2023 |
| 牙龈退缩 | 10-15 | 国际牙科研究协会(IADR) | 2023 |
从数据可见,牙髓坏死虽不是最常见的并发症,但仍需引起重视。
如何降低牙髓坏死风险
-
选择经验丰富的正畸医生
专业医生能精准控制矫治力,避免过大压力导致牙髓损伤,世界牙科联盟(FDI)建议,患者在选择正畸医生时应查看其资质和临床案例。 -
矫正前全面检查
通过X光片、CBCT等手段评估牙根和牙髓状态,排除潜在风险,2023年《American Journal of Orthodontics》的研究表明,术前3D影像检查可降低并发症发生率40%。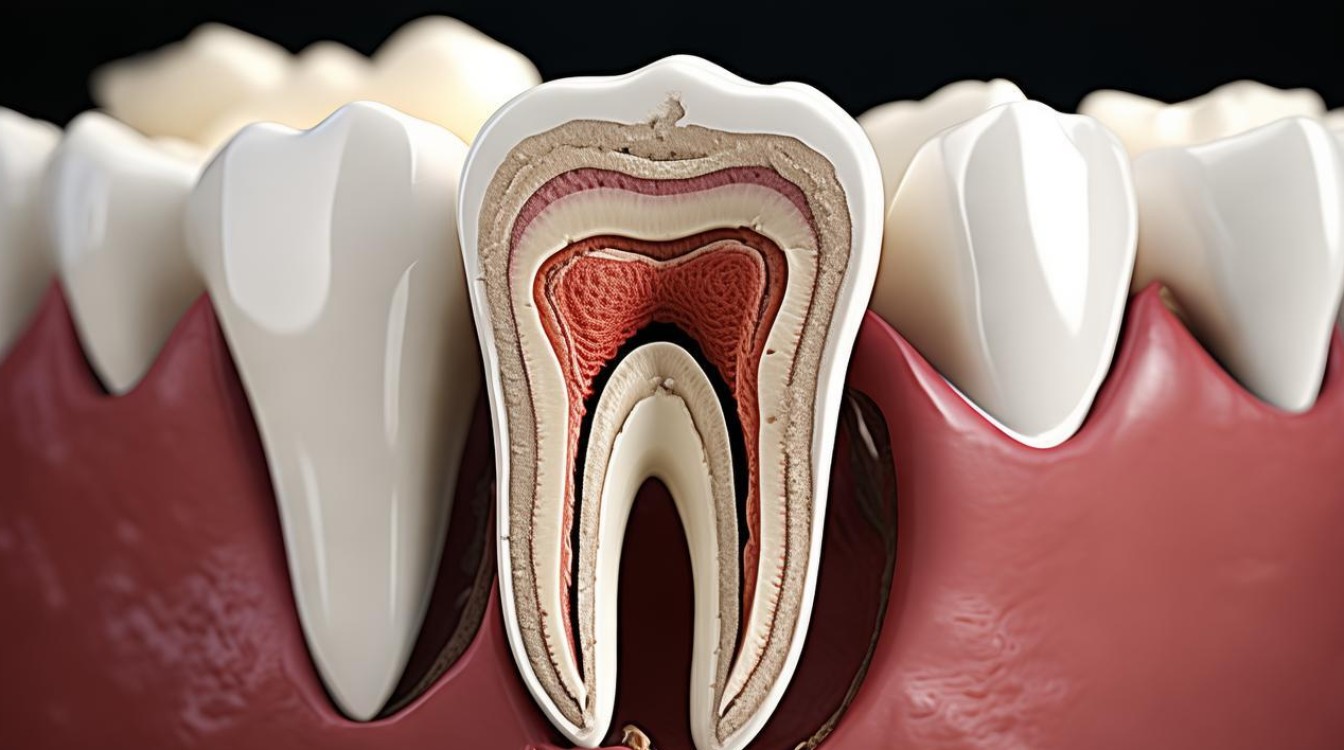
-
定期复诊监测
矫正过程中,医生应定期检查牙齿反应,如发现异常(如牙齿变色、疼痛加剧),需及时调整方案。 -
避免非正规矫正
隐形矫正器或DIY矫正可能因缺乏专业指导导致不可逆损伤,美国FDA曾警告,未经监管的矫正产品可能增加牙髓坏死风险。
牙髓坏死的处理方式
如果矫正后出现牙髓坏死,需及时就医,常见处理方式包括:
- 根管治疗:清除坏死组织,防止感染扩散。
- 牙冠修复:保护治疗后牙齿,恢复功能。
- 定期随访:确保长期口腔健康。
牙齿矫正是一项需要精细操作的治疗,科学合理的方案能最大限度降低风险,患者应在专业医生指导下完成治疗,并密切关注牙齿反应,确保矫正效果与口腔健康兼得。