确定牙体预备量是牙体预备的核心环节,直接关系到最终修复体的质量、长期稳定性和牙齿健康,这是一个需要综合考虑多种因素、结合多种方法的过程,以下是确定牙体预备量的主要方法:
🧪 一、基本原则与核心考量(决定预备量的基础)
-
满足修复材料的空间需求:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 强度要求: 不同材料(如全瓷、金属烤瓷、树脂、金属)需要不同的最小厚度来抵抗咀嚼力、防止折裂。
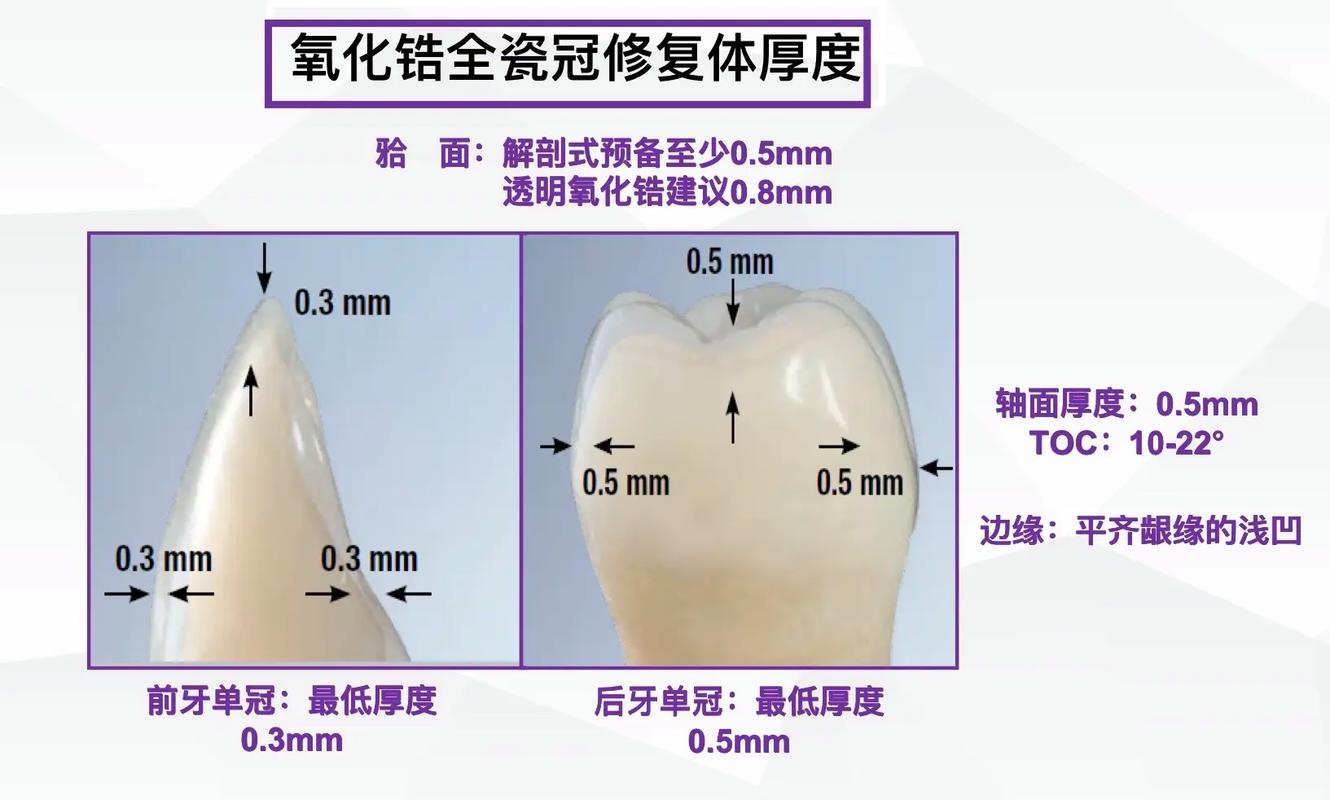
- 全瓷冠/贴面:通常需要至少0.5-1.0mm的均匀厚度(尤其咬合面和切缘)。
- 金属烤瓷冠:金属基底需要0.3-0.5mm厚度,外层瓷需要1.0-1.5mm厚度(咬合面/切缘)。
- 树脂嵌体/高嵌体:需要足够厚度以抵抗磨耗和咬合力。
- 美观要求: 前牙修复需要足够的牙体组织空间来模拟天然牙的形态、颜色和透明度,避免过厚显得臃肿或不自然。
- 咬合空间: 为修复体提供足够的咬合间隙,确保修复体与对颌牙有均匀的接触关系,避免早接触、干扰或咬合过高。
- 强度要求: 不同材料(如全瓷、金属烤瓷、树脂、金属)需要不同的最小厚度来抵抗咀嚼力、防止折裂。
-
获得清晰的边缘位置:
边缘设计(如直角肩台、凹形肩台、羽状边缘)需要一定的牙体组织预备量来形成清晰、连续、光滑的边缘形态,这是保证密合度、防止继发龋的关键,肩台宽度通常要求0.5-1.0mm。
-
提供足够的固位力:
通过聚合度(通常2-6度)、轴壁高度、沟、洞型等设计,确保修复体能抵抗脱位力,这本身也要求一定的预备量。
 (图片来源网络,侵删)
(图片来源网络,侵删) -
保护牙髓健康:
- 核心原则: 在满足上述要求的前提下,尽可能保留健康的牙体组织,过度预备会增加牙髓暴露的风险,可能导致术后敏感或牙髓炎,预备量应控制在最小有效范围内。
-
考虑牙齿本身状况:
- 龋坏范围: 必须彻底清除所有龋坏组织。
- 原有修复体: 拆除旧修复体时需评估剩余牙体组织的强度。
- 牙髓状态: 活髓牙、死髓牙、牙髓治疗后牙齿的预备策略不同。
- 牙齿位置与功能: 前牙(美观导向)与后牙(功能导向)预备重点不同;承受咬合力大的牙齿预备量可能需要更多。
📏 二、确定预备量的具体方法
-
基于标准数据的参考:
- 教科书与指南: 参考权威口腔修复学教科书、临床指南中针对不同类型修复体(全冠、嵌体、贴面等)和不同牙位(前牙、后牙)推荐的最小预备量标准值(如轴壁高度、咬合面/切缘厚度、肩台宽度、聚合度等),这是最基础、最常用的方法。
- 材料制造商指南: 不同品牌修复材料(瓷块、树脂、合金)通常提供其产品所需的最小厚度建议。
-
临床经验与目测评估:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 经验积累: 有经验的医生通过长期实践,能根据牙齿大小、形态、咬合关系、材料特性等因素,较为准确地预估所需的预备量。
- 目测与探诊: 在预备过程中,通过观察预备面的形态、使用探针测量预备间隙的深度(尤其是在咬合面和轴壁)、评估肩台形成情况来判断是否达到要求。
-
模型分析:
- 诊断模型: 在口内预备前,在研究模型上进行模拟预备,测量所需的空间,评估预备量是否足够。
- 比色板/预备引导板: 使用特制的比色板或树脂引导板,在口内或模型上放置,观察需要磨除多少牙体组织才能达到所需的空间和形态。
-
数字化工具的应用:
- 口内扫描仪: 在预备前扫描天然牙,在软件中进行虚拟预备,软件可以计算预备量,并模拟最终修复体,直观评估预备是否充分、是否影响牙髓等,这是目前越来越精确和高效的方法。
- CAD/CAM系统: 在口内扫描或模型扫描后,设计修复体时,软件会根据预设的材料厚度要求自动提示需要达到的预备量范围,甚至可以生成预备导板辅助临床操作。
- CBCT评估: 对于复杂病例(如根管治疗后牙齿、需要评估牙髓状态或骨量),CBCT可以提供三维信息,帮助评估预备量是否会影响牙髓或根尖周组织。
-
咬合检查与动态调整:
- 咬合纸/咬合硅胶: 在预备过程中或完成后,使用咬合纸或咬合硅胶检查预备体与对颌牙的接触情况。这是确保咬合空间是否足够、预备量是否合适的关键步骤。
- 咬合调整: 如果发现早接触或咬合过高,需要适当增加预备量(通常是咬合面或邻面)或调整预备形态,直到获得均匀、稳定的咬合接触,这通常需要在最终修复体试戴时进行,但预备时就应预留调整空间。
🧩 三、影响预备量决策的关键因素
- 修复体类型: 全冠 > 嵌体/高嵌体 > 贴面,不同修复体对预备量的要求差异巨大。
- 修复材料: 全瓷 > 金属烤瓷 > 树脂 > 金属,材料强度和透明度要求越高,通常需要的预备量越大。
- 牙位: 前牙(美观要求高)与后牙(功能要求高)的预备重点不同;前牙舌侧、后牙颊舌径通常需要更多预备量。
- 牙齿本身状况: 龋坏范围、原有修复体、牙髓状态、牙齿大小、形态、位置(高位、低位)。
- 咬合情况: 对颌牙高度、咬合类型(尖牙保护颌、组牙功能颌)、是否存在干扰、夜磨牙习惯等。
- 患者因素: 口腔卫生状况、美观期望值、经济承受能力(影响材料选择)。
- 医生技术与经验: 熟练的医生能更精准地控制预备量。
确定牙体预备量是一个基于标准、结合经验、利用工具、动态调整的综合过程,没有绝对单一的“正确”方法,而是需要医生:
- 牢记基本原则: 满足材料需求、获得清晰边缘、提供足够固位、最大限度保留健康牙体组织。
- 熟练运用标准数据: 作为基准和参考。
- 积累临床经验: 提升目测和判断能力。
- 善用辅助工具: 模型分析、口内扫描、咬合检查等,提高精确性。
- 进行动态咬合检查: 确保功能性空间足够。
- 个体化评估: 充分考虑牙齿状况、修复体类型、材料、咬合、患者需求等所有因素。
最终目标是:在保证修复体质量、功能和美观的前提下,以最小的侵入性获得最理想的预备效果,最大限度地保护牙髓和剩余牙体组织的健康。 💪🏻