拔牙到底伤不伤身?牙科专家详解风险与规避
近年来,牙齿矫正已成为越来越多人的“变美刚需”,从青少年到成年人,隐形牙套、钢牙套等正畸方式逐渐普及,但伴随矫正热潮,“矫正牙齿的危害”“拔牙矫正是否安全”等话题也频频引发焦虑,作为牙科专家兼高级内容策划,今天我们就从专业角度,深入剖析牙齿矫正中可能存在的风险,尤其是大家最关心的“拔牙”问题,教你如何科学规避,安全变美。
牙齿矫正≠零风险:这些“潜在危害”你需要知道
牙齿矫正的本质是通过外力(牙套)引导牙齿在牙槽骨中移动,重新排列位置,这一生理过程虽然成熟,但若医生技术、患者护理不到位,确实可能伴随以下风险。需要明确的是:这些风险并非必然发生,多数与方案设计、操作规范及患者依从性相关。
牙齿松动:矫正中的“正常反应” vs “异常信号”
- 正常反应:矫正过程中,牙齿需要在牙槽骨中移动,牙根周围的牙槽骨会发生改建(吸收与重建),因此牙齿会出现轻微松动,这是移动的必要过程,矫正结束后,随着牙槽骨稳定,松动度会逐渐恢复正常,通过保持器维持即可。
- 异常信号:若矫正中或矫正后,牙齿出现持续性、进行性松动(如晃动幅度超过1mm,或咬合时明显疼痛),可能提示牙根吸收、牙周炎或矫正力过大,需立即就医检查。
数据参考:临床数据显示,约5%-10%的正畸患者可能出现不同程度的牙根吸收,多数轻微且不影响牙齿功能,严重吸收(牙根缩短超过1/3)的比例不足1%。
牙根吸收:牙齿“根基”的隐形威胁
牙根吸收是牙齿矫正中相对隐蔽的风险,指牙根表面牙骨质被逐渐溶解、缩短。原因包括:
- 遗传因素(部分人群牙根天生较脆);
- 矫正力过大(如频繁加力、移动速度过快);
- 个别牙齿存在牙外伤、根管治疗史等。
如何发现?主要通过矫正前后的X光片(根尖片)对比,若吸收轻微,可继续矫正;若严重,可能需终止矫正或调整方案。
“牙套脸”:瘦脸还是“肌肉萎缩”?
部分矫正者会出现“太阳穴凹陷、脸颊变平”的“牙套脸”,实则是咀嚼肌(尤其是咬肌)暂时性萎缩,常见于:
- 矫正初期因牙齿酸痛,长期吃流食、软食,咀嚼肌缺乏锻炼;
- 本身面部较瘦,肌肉不发达者。
真相:“牙套脸”多为暂时性!矫正结束后,随着饮食恢复正常、咀嚼肌功能恢复,多数可在3-6个月内逐渐改善,若担心,可在矫正中期进行面部肌肉训练(如嚼无糖口香糖)。
口腔卫生问题:牙套成了“细菌温床”
牙套(尤其是传统钢牙套)会阻碍清洁,若刷牙不彻底,易导致:
- 龋齿:托槽周围食物残渣堆积,形成“白斑”(早期龋齿);
- 牙龈炎:牙龈红肿、出血,严重发展为牙周炎。
预防关键:矫正期间必须使用正畸专用牙刷(如“U型刷”“正畸小头刷”)、牙线、冲牙器,每天至少刷牙2次(每次3分钟),配合漱口水。
颞下颌关节紊乱(TMJ):耳朵前方的“弹响与疼痛”
颞下颌关节(耳朵前方)是连接下颌骨与颅骨的关节,部分矫正者可能出现关节弹响、疼痛、张口受限等问题。原因:
- 矫正方案设计不合理(如咬合干扰、颌平面不平衡);
- 矫正中咬合突然改变(如拔牙后牙齿移动过快);
- 本身有关节紊乱倾向(如夜磨牙、咬紧牙习惯)。
处理:多数通过调整咬合、佩戴颌垫可缓解,严重者需暂停矫正,先治疗关节问题。
拔牙矫正:“洪水猛兽”还是“必要之选”?
提到“矫正拔牙”,很多人第一反应是“伤元气”“脸型塌陷”,甚至因此放弃矫正,但作为正畸医生,我要明确:拔牙是矫正的“工具”,而非“目的”,是否拔牙需严格依据个体情况判断。
为什么矫正需要拔牙?3大核心原因
拔牙的根本目的是为牙齿移动提供空间,解决“牙量大于骨量”的问题,具体包括:
- 严重牙列拥挤:牙齿多、骨头小,就像“小房间住太多人”,必须“腾出空间”让牙齿排齐,若强行排齐,可能导致牙齿前突(龅牙)、牙龈萎缩、牙根吸收。
- 前牙前突(龅牙):通过拔除部分前磨牙(通常为第一或第二前磨牙),将前牙向后移动,改善“凸嘴”问题,同时让侧脸线条更柔和。
- 咬合关系紊乱:如深覆合(上牙完全覆盖下牙)、深覆盖(上牙前出下牙过多),拔牙可调整咬合平面,避免咬合创伤。
数据:临床统计显示,约30%-50%的矫正患者需要拔牙,其中90%以上拔除的是前磨牙(对咀嚼功能影响最小)。
拔牙会“伤脸型”?真相是这3种情况
“拔牙后脸塌”是最大的误区,其实拔牙对脸型的影响取决于“牙齿移动方向”和“个人基础”:
- 不会变“瘪”:拔牙后,牙齿主要向“内收”(向后移动),而非“向外拉”,因此不会减少面部软组织的支撑,相反,若本身是“凸嘴”,拔牙内收后,侧脸会变得更紧致。
- 可能“显年轻”:部分中老年人因牙齿前突导致“瘪嘴”,拔牙矫正后,嘴唇支撑恢复,反而更显年轻。
- 例外情况:若本身面部极瘦、皮下脂肪少,且拔牙后牙齿过度内收,可能出现轻微“凹陷”,但这种情况在专业医生方案设计中可避免(通过控制移动量、保留必要间隙)。
拔牙矫正的风险:可控!关键看这3点
拔牙本身是常规口腔小手术,风险较低(如出血、感染),但正畸中的“拔牙风险”更多体现在“拔牙后牙齿移动是否可控”,需满足:
- 精准的方案设计:通过X光片(头颅侧位片、曲面断层片)、模型、口扫等数据,精确计算拔牙间隙(通常每颗牙需要3-5mm间隙),确保牙齿移动到理想位置。
- 轻柔的矫正力:避免“暴力加力”,牙齿移动速度控制在每月1mm左右,给牙槽骨足够的改建时间。
- 患者配合:保持口腔卫生、按时复诊(通常4-6周一次),避免吃过硬食物(防止托槽脱落、牙齿移动失控)。
哪些情况“绝对不能拔牙”?这4类人群需警惕
并非所有拥挤都需要拔牙,以下情况应优先选择非拔牙矫正:
- 轻度拥挤(拥挤度<4mm):可通过扩大牙弓、邻面去釉(磨掉少量牙釉质,每颗牙约0.25mm)解决;
- 面部软组织较丰满:拔牙后改善效果不明显,甚至可能显老;
- 严重骨性畸形(如上颌前突、下颌后缩):需正畸-正颌联合治疗,单纯拔牙无法解决问题;
- 牙齿本身有严重缺损(如大面积龋坏、根尖病变):优先保留,可通过根管治疗后修复。
规避矫正风险:从“选对医生”到“做好每一步”
牙齿矫正的风险,多数源于“非专业操作”和“患者忽视”,想要安全变美,记住这5点:
选医生>选牙套:优先找“正畸专科医生”
正畸是“精细活”,需要医生具备扎实的颌面知识、丰富的经验。认准这3点:
- 资质:选择有正畸专科培训背景的医生(如硕士、博士学历,或规培经历),而非“全科医生顺便做矫正”;
- 案例:查看医生过往矫正案例,尤其是与自己情况相似的(如拔牙矫正、骨性问题),观察效果是否稳定、美观;
- 沟通:医生是否能详细解释方案(如拔牙原因、移动计划、预期效果),是否愿意倾听你的顾虑。
矫正前:必做这5项检查,排除“隐藏风险”
- 口腔检查:治疗龋齿、牙周炎(牙龈出血、牙周袋深者需先控制炎症再矫正);
- X光片:头颅侧位片(分析颌骨关系)、曲面断层片(看牙根、牙槽骨)、根尖片(个别牙检查);
- CBCT:复杂病例(如骨性畸形、埋伏牙)需做,3D观察牙齿、牙槽骨、神经血管位置;
- 模型分析:制取石膏模型,测量牙齿大小、拥挤度;
- 面部分析:拍照观察面部对称性、微笑曲线、侧貌突度。
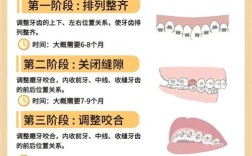
矫正中:护理做到位,风险减少80%
- 口腔卫生:每天用正畸牙刷+牙线+冲牙器清洁,尤其托槽周围;
- 饮食禁忌:避免过硬(坚果、骨头)、过黏(口香糖、年糕)、过甜(碳酸饮料、甜品)食物;
- 避免意外:运动时佩戴护齿套,防止托槽脱落、牙齿受伤;
- 定期复诊:医生需检查牙齿移动情况、调整力度,切勿“加力过猛”。
矫正后:保持器是“终身伴侣”,偷懒前功尽弃
矫正结束后,牙齿需1-2年稳定期,必须全天佩戴保持器(前3-6个月),之后夜间长期佩戴,数据显示:不戴保持器者,30%会出现牙齿反弹;而长期佩戴者,反弹率低于5%。
出现这些情况,立即停诊!
- 牙齿剧烈疼痛、松动超过2mm;
- 托槽/弓丝脱落,划伤口腔黏膜;
- 关节弹响、疼痛,张口受限;
- 牙龈出血、肿胀,甚至流脓(提示牙周炎)。
矫正牙齿是“系统工程”,理性选择才能安全变美
牙齿矫正并非“美容小项目”,而是关乎口腔功能、面部健康的医疗行为。“矫正牙齿的危害”和“拔牙风险”并非不可控,关键在于选择专业医生、严格术前检查、规范术中护理、坚持术后保持。
如果你正在考虑矫正,不必因“危害”焦虑,但也切忌盲目跟风,建议先到正规医院正畸科咨询,让医生通过专业评估,为你制定“个性化方案”——毕竟,适合的,才是最好的。
愿每个人都能通过科学矫正,收获一口健康好牙和自信笑容!