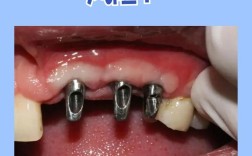
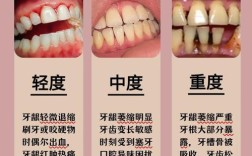
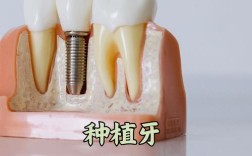
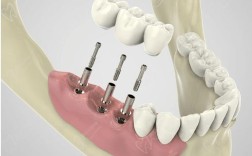
常规需待拔牙创口愈合约3个月后种植;若条件允许可做即刻种植,具体时长由医生评估牙
牙缺失后的种植时机是口腔医学中至关重要的问题,直接关系到种植体的成功率、功能恢复效果及长期稳定性,其核心原则在于平衡创伤愈合需求与个体生理条件,而非简单设定固定时限,以下从多维度展开系统解析:

基础认知框架建立
✅ 核心逻辑链
拔牙创口 → 血凝块机化 → 纤维结缔组织填充 → 原始松质骨沉积 → 成熟板层骨改建完成 → 形成稳定三维骨量支撑种植体
此过程需经历「炎症期→增殖期→重塑期」三个生物学阶段,任何环节中断都可能导致骨整合失败。
| 时间节点 | 组织学变化 | 临床意义 |
|---|---|---|
| 0-3天 | 血凝块覆盖创面 | 禁止刷牙漱口以防脱痂 |
| 4-7天 | 肉芽组织长入 | X线可见模糊透射影 |
| 2周 | 初步编织骨形成 | 可拆除缝线,但仍属脆弱期 |
| 6-8周 | 皮质骨开始矿化 | 达到基础承重能力 |
| 3个月+ | 哈弗斯系统持续改建 | 获得理想骨密度与种植床形态 |
分场景决策模型
🔹 即刻种植(Immediate Implant Placement)
适用条件严苛:①单根前牙区;②无急性感染;③唇侧骨板厚度>1mm;④根尖周病变<5mm,优势在于减少手术次数并缩短疗程,但对医生技术要求极高,需配合GBR(引导骨再生)技术预防美学并发症。
🔸 早期种植(Early Implantation)
推荐窗口期为拔牙后4-8周,此时拔牙窝内已形成致密结缔组织基质,配合数字化导板可实现精准定位,特别适合多颗牙连续缺失病例,能有效维持牙槽嵴轮廓。
🔄 延期种植(Delayed Approach)
当出现以下情况时应推迟至3个月后:①严重根尖周炎伴瘘管;②大面积骨缺损需自体骨移植;③吸烟者(尼古丁抑制成骨细胞活性);④糖尿病患者HbA1c>7%,此期间可通过钛网+Bio-Oss胶原屏障进行垂直向骨增量。
关键影响因素量化评估表
| 变量 | 最佳状态 | 妥协方案 | 禁忌症 |
|---|---|---|---|
| 局部感染控制 | 术前消除溢脓/叩痛 | 口服抗生素3天后尝试 | 活动性脓肿 |
| 邻牙咬合关系 | 接触点位于外展隙中上部 | 调磨对颌牙锐利边缘 | 深覆𬌗导致咬合力>50N |
| 角化龈宽度 | ≥2mm环绕种植体颈部 | 游离龈移植术补救 | 黏膜斑驳区域 |
| 剩余骨高度 | 距下牙槽神经管≥2mm | 短种植体(<8mm)应用 | 同步行上颌窦提升术 |
| 患者依从性 | 严格戒烟≥6周 | 使用戒烟贴辅助 | 每日饮酒量>40g乙醇 |
特殊人群管理策略
👨⚕️ 老年患者
重点关注三点:①骨代谢速率下降需延长愈合期至6个月;②合并用药审查(双膦酸盐类药物使用者禁用侵入性操作);③唾液流量监测(干燥综合征患者种植体周围炎发生率增加3倍)。
👩👧 育龄女性
雌激素波动显著影响骨代谢,建议避开月经期前后7天实施手术,妊娠期因孕酮升高导致牙龈血管增生,易引发种植体周围黏膜炎,故备孕期间应暂缓治疗。
⚠️ 高风险群体预警指标
若出现以下任一情况,必须将观察期延长至6个月以上:①CRP>8mg/L提示慢性低度炎症;②IL-6水平异常升高;③锥形束CT显示颊舌向骨吸收>30%。
典型错误认知纠正
❌ 误区1:"越快越好"
过早植入会导致种植体陷入未完全矿化的类骨质中,初期稳定性不足易发生微动,最终引发纤维包裹而非骨结合。
❌ 误区2:"万能解决方案"
对于重度萎缩的下颌无牙颌患者,单纯等待无法改善骨条件,需先进行颧种植体植入或牵张成骨术创造种植条件。
❌ 误区3:"疼痛消失即安全"
约15%患者在术后3个月内无明显不适,但X线片仍显示种植体周围透射带增宽,这是早期骨吸收的危险信号。
相关问答FAQs
Q1: 如果拔牙已经半年了还能做种植吗?
A: 可以,只要经过CBCT检查确认牙槽骨高度宽度符合要求(通常需≥6mm),即使超过半年也可正常种植,反而过度延长空窗期可能造成邻牙倾斜、对颌牙伸长等问题,必要时还需先进行正畸矫正后再种植。
Q2: 儿童乳牙早失需要马上做间隙保持器吗?
A: 不一定,恒牙胚发育正常的乳牙早失,可观察到恒牙萌出前1年再制作简易式间隙保持器,过早干预可能干扰恒牙列自然调整,特别是混合牙列期的复杂病例,建议每半年拍摄全景片监测恒牙位置。