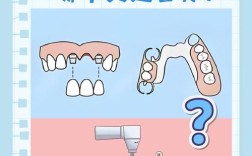
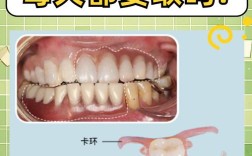
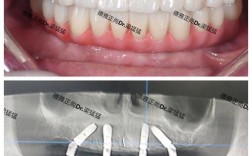
若种植牙脱落或断裂,应立即联系口腔医生,需拍片评估牙槽骨及邻牙情况,根据缺损程度选择修复方案,如重新粘接、更换基台或植入新种植体,切勿拖延以免影响咬合与邻牙
当面临种植牙缺失的问题时,许多患者会感到焦虑甚至恐慌,现代口腔医学技术已具备成熟的解决方案,关键在于及时采取科学措施并明确背后的原因,以下从成因解析、应急处理、治疗方案选择、长期管理策略四个维度进行系统阐述,帮助大家理性应对这一突发状况。
种植牙脱落/缺失的主要原因分类及特征
| 类别 | 典型诱因 | 临床表现 | 风险等级 |
|---|---|---|---|
| ✅机械性损伤 | 意外撞击(交通事故/运动伤害)、咀嚼过硬食物导致物理性断裂 | 可见明显裂纹或折断面,局部牙龈轻微渗血 | |
| 🦠生物性并发症 | 种植体周围炎(菌斑堆积→炎症扩散→骨整合破坏)、未控制的牙周病蔓延至种植区域 | 持续胀痛、脓性分泌物、X光显示骨吸收阴影 | |
| ⚙️技术性缺陷 | 初期植入角度偏差、骨量不足未行植骨术、上部结构连接不密合 | 渐进性松动、咬合不适感逐渐加重 | |
| 🩺系统性干扰 | 糖尿病血糖失控、骨质疏松症、放疗后颌骨坏死等基础疾病影响愈合 | 反复肿胀消退史、多颗牙齿同步出现问题倾向 | |
| ⏳时间相关退化 | 超过10年以上的老龄种植体疲劳老化、粘接剂溶解失效 | 无明显急性症状但稳定性下降 |
紧急处置三步法(黄金24小时原则)
第一步:现场保护与取证(事发即刻)
✔️ 若整颗种植牙完整脱出:立即用生理盐水/纯净水轻柔冲洗表面残留组织,切勿擦拭根面螺纹结构,将其浸泡在冷牛奶或生理盐水中保存 ✔️ 收集散落碎片(如有):特别是中央螺丝、覆盖螺丝等精密部件需妥善保管 ✔️ 拍摄多角度照片记录现场状态,为医生诊断提供依据
第二步:专业评估必查项目
🔍 临床检查重点:
- 缺牙区三维CT扫描(重点观察剩余骨高度/密度)
- 邻牙动度测试(排除继发性创伤)
- 咬合关系动态分析(使用T-Scan咬合力检测仪)
- 微生物培养+药敏试验(针对感染病例)
🔍 实验室检测建议: | 检测项目 | 适用场景 | 参考意义 | |------------------|----------------------------|------------------------------| | CRP+ESR | 怀疑慢性炎症反应 | 评估全身炎症水平 | | HbA1c | 糖尿病患者 | 反映近3个月血糖控制情况 | | IL-6/TNF-α | 顽固性种植体周围炎 | 判断炎症活跃程度 |
第三步:分级诊疗方案
A类情况:单纯机械性脱落(无感染迹象)
👉 最佳处理窗口期:72小时内完成再植入 • 显微超声洁治清除污染层 • GBR引导骨再生术配合富血小板纤维蛋白膜应用 • 改用平台转移型窄径种植体提升初期稳定性 • 临时树脂冠过渡期延长至6个月
B类情况:伴发感染性病变
⚠️ 必须完成的预处理: ① 彻底清创:激光辅助去除肉芽组织+氯己定凝胶灌注 ② 抗菌治疗:局部缓释米诺环素软膏+口服阿莫西林克拉维酸钾(需皮试) ③ 等待期管理:佩戴透明压膜保持间隙,每日.12%洗必泰含漱 ④ 重启时机:待探诊出血指数<25%、CRP降至正常范围后实施二期手术
C类情况:严重骨缺损(垂直向>5mm)
🌟 推荐采用数字化导板精准重建方案: | 阶段 | 关键技术 | 预期效果 | |--------------|-----------------------------------|------------------------------| | 术前规划 | DICOM数据导入种植设计软件 | 模拟最佳植入轴向与深度 | | 骨增量阶段 | 自体骨屑混合Bio-Oss颗粒分层压实 | 获得可靠初期稳定性 | | 功能负载 | 个性化钛支架临时固定 | 缩短治疗周期至4-6周 |
不同场景下的修复策略对比表
| 适应症 | 推荐方案 | 优势 | 注意事项 |
|---|---|---|---|
| 单颗前牙美学区缺失 | 即刻负重种植+个性化全瓷冠 | 当天恢复美观功能 | 需严格筛选适应证 |
| 多颗连续缺失 | All-on-4®倾斜植入技术 | 减少植体数量降低成本 | 对医生技术要求极高 |
| 重度萎缩下颌骨 | Zygomatic implant颧骨种植 | 避开菲薄皮质骨区域 | 需特殊器械设备支持 |
| 经济受限患者 | 改良式Locator附着体覆盖义齿 | 成本约为传统种植的1/3 | 每日摘戴清洁较繁琐 |
| 儿童青少年过渡期 | 可吸收镁合金暂时性种植体 | 随生长发育自动降解 | 仅适用于特定年龄段 |
术后终身维护要点
日常护理规范
⏰ 时间节点化管理:
- 晨起:温水脉冲冲洗器清洁种植体周围
- 餐后:牙缝刷+单束毛牙刷清理龈沟
- 睡前:含氟牙膏配合巴氏刷牙法
- 每周:水牙线深度清洁一次
定期复查清单
| 复查时间点 | 检查项目 | 异常预警信号 |
|---|---|---|
| 术后1周 | 拆线+初步咬合调整 | 持续性钝痛 |
| 3个月 | Periotest检测种植体稳定系数 | ISQ值>7提示潜在松动风险 |
| 每年 | RecProbe探测种植体周围袋深度 | >4mm需警惕垂直向骨吸收 |
| 每3年 | Cone Beam CT评估边缘骨高度变化 | 年吸收速率>0.2mm应干预 |
危险行为规避
❌ 禁止事项:
- 用种植牙开啤酒瓶盖
- 啃食冻干食品等极端硬度食物
- 佩戴紧箍咒式夜磨牙垫
- 吸烟量>10支/日且持续5年以上
典型案例启示录
案例1:张先生因车祸导致上前牙种植体脱落,经急诊处理后采用即刻再植入联合PRF膜技术,现随访5年PD值维持在2-3mm,证明及时干预的重要性。
案例2:李女士因忽视种植体周围炎,拖延治疗导致颊侧穿通性骨缺损,最终不得不取出种植体并进行GBR+钛网加强修复,治疗周期延长至18个月,凸显早期诊治的关键作用。
相关问答FAQs
Q1: 种植牙掉了之后能不能马上重新种回去? A: 这需要视具体情况而定,如果脱落发生在术后短期内(<72小时),且没有感染迹象,经过严格消毒处理后可以尝试即刻再植入,但如果存在感染或骨缺损,必须先控制炎症、完成骨增量手术,通常需要等待3-6个月的愈合期后再进行二次种植,强行立即植入可能导致更高的失败率。
Q2: 第二次种植的费用会比第一次高很多吗? A: 一般情况下会有所增加,初次种植失败后的二次治疗通常涉及额外的清创手术、可能的骨增量程序、更高级的种植体选择(如亲水性表面处理),以及更频繁的复查监测,根据临床统计,二次种植的总费用平均比初次高出约30%-50%,建议提前与主治医师沟通具体方案及预算,部分医疗机构对复