牙齿矫正是通过施加持续、轻柔的外力,引导牙齿在牙槽骨内按预定方向移动,最终达到排列整齐、咬合功能良好的目标,而牙齿的根基——牙根,其位置变化直接关系到矫正的安全性与稳定性,牙根作为牙齿的支持结构,通过牙周膜与牙槽骨紧密相连,矫正过程中牙根的位置调整并非简单的“移动”,而是涉及牙周组织改建、牙槽骨重塑的复杂生物学过程,理解牙根位置的变化规律,对矫正方案设计、风险防控及长期效果维护至关重要。
牙根的解剖结构与生理功能
牙根是牙齿埋藏于牙槽骨内的部分,其形态因牙齿类型而异:前牙多为单根、细长,后牙多为多根(如磨牙通常有2-3个根),且牙根表面有凹陷的根面沟,与牙槽骨内的牙槽窝相契合,牙根与牙槽骨之间并非直接接触,而是隔着一层厚约0.25-0.5毫米的牙周膜,由胶原纤维、成纤维细胞、血管神经等组成,这些纤维一端嵌入牙根表面的牙骨质,另一端嵌入牙槽骨内,形成“悬吊式”连接,既固定牙齿,又为牙齿提供一定的生理动度(约0.1毫米)。
牙根的核心功能是支撑牙齿,承受咀嚼力并将其传递至牙槽骨,牙周膜内的神经感受器能感知外力大小和方向,通过调节成骨细胞和破骨细胞的活性,参与牙槽骨的改建过程,这一生理特性是牙齿能够被移动的基础——当牙齿受到持续、轻柔的外力时,压力侧的牙周膜受压,破骨细胞被激活,吸收牙槽骨;张力侧的牙周膜被牵拉,成骨细胞增生,形成新的牙槽骨,从而使牙齿逐渐移动,牙根位置也随之调整。
牙齿矫正中牙根位置的移动机制
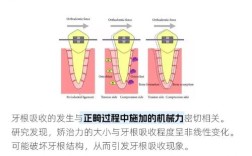
牙齿矫正的本质是“引导性改建”,牙根位置的移动需遵循生物学规律,避免过度或不当的力导致牙根损伤,根据牙齿移动方向的不同,牙根位置的变化可分为以下几类:
整体移动:牙根与牙冠同步移动
这是最理想的移动方式,牙齿在牙槽骨内平移,牙冠和牙根的移动方向、距离一致,牙根轴心与牙冠长轴保持平行,压力侧牙槽骨吸收发生在牙根表面,张力侧牙槽骨增生也围绕牙根周围,牙周膜纤维整体被拉伸或压缩,这种移动对牙根损伤小,稳定性高,适用于多数牙齿的排齐和内收,在“拔牙矫正”中,通过关闭拔牙间隙,前牙整体向远中移动,牙根同步后移,既改善前突,又避免牙根过度倾斜。
倾斜移动:牙冠移动幅度大于牙根
当矫治力过大或作用点不当时,易发生倾斜移动:牙冠向目标方向移动,牙根则向相反方向轻微偏移,前牙内收时,若矫治力施用位置过低,可能导致牙冠舌向移动,牙根唇向倾斜,牙根尖部可能偏离牙槽骨中心,甚至触及牙槽骨壁,长期可能影响牙根周围血供,增加吸收风险,矫正中需通过“支抗控制”技术(如种植钉、支抗弓丝等),确保牙齿以整体方式移动。
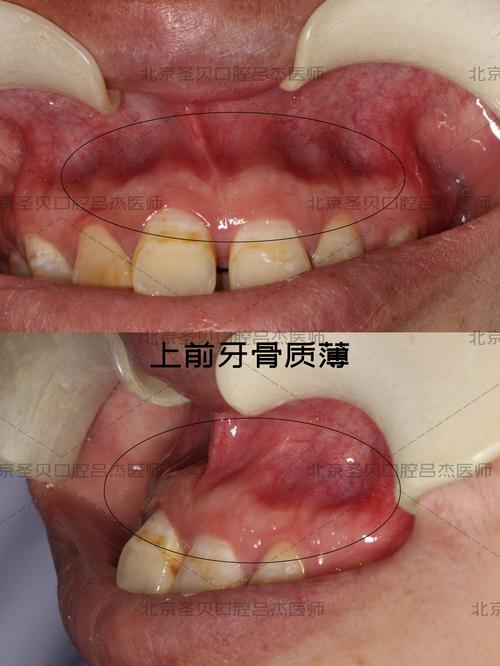
旋转移动:牙根围绕其长轴转动
牙齿旋转时,牙根也会同步旋转,但牙周膜纤维需发生“扭转改建”,对组织刺激较大,若旋转角度过大(超过15°-20°),或移动速度过快,易导致牙根表面牙周膜广泛撕裂,甚至引发牙根吸收,对于严重扭转的牙齿,矫正中常分阶段进行:先少量旋转,待牙周组织改建稳定后再调整角度。
压入/伸长移动:牙根向牙槽骨内/外移动
垂直向移动(压入或伸长)时,牙根需在牙槽骨内上下调整位置,伸长移动时,牙根尖部需突破牙槽骨顶部的固有牙槽骨,进入牙槽骨深部,可能刺激牙槽骨增生;而压入移动时,牙根尖部牙槽骨需被吸收,若压力过大,可能导致牙根尖吸收或牙根与牙槽骨粘连(“骨性粘连”,牙齿失去动度)。
牙根位置异常的风险与影响
矫正过程中,若牙根位置调整不当,可能引发以下问题:
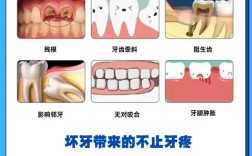
牙根吸收
这是矫正中最常见的并发症,表现为牙根长度缩短,严重时可导致牙齿松动、脱落,牙根吸收可分为三类:

- 表面吸收:局限于牙根表层,通常轻微且可自愈,多由矫治力过大或移动过快引起;
- 颈部吸收:发生在牙根颈部(靠近牙龈处),呈“碟状”缺损,与矫治力方向、个体易感性(如遗传因素)相关,若不及时干预,可能导致牙龈萎缩、牙齿敏感;
- 根尖吸收:牙根尖端缩短,常见于牙齿过度伸长、旋转移动或存在根尖病变时,严重时可能影响牙齿寿命。
研究显示,约15%-20%的矫正患者会出现不同程度的牙根吸收,其中女性、成年人、有根尖周病史或牙根形态异常(如弯曲根、锥形根)者风险更高。
牙根暴露与牙龈退缩
牙根位置异常(如牙根唇向倾斜)可能导致牙根表面超出牙槽骨顶部的覆盖,引发牙龈退缩,牙根表面覆盖的牙骨质较薄,缺乏釉质保护,易出现敏感、冷热刺激痛,同时影响美观(如“牙龈黑三角”)。
牙齿松动与牙槽骨吸收
若牙根移动超出牙槽骨的支持范围,或矫治力持续过大,会导致牙周膜广泛损伤,破骨细胞过度活跃,牙槽骨水平吸收,牙齿松动度增加,严重时可导致牙齿脱落。
矫正前牙根位置的评估:风险预控的关键
为避免牙根位置异常,矫正前需通过全面评估明确牙根的初始状态:
| 评估方法 | 优势 | 局限性 | |
|---|---|---|---|
| 全景片(曲面断层片) | 牙根形态(弯曲、分叉)、长度、根尖周情况、牙槽骨高度 | 操作简便、辐射低、可观察全口牙齿 | 二维影像,无法显示牙根颊舌向位置及骨壁厚度 |
| CBCT(锥形束CT) | 牙根三维形态、位置、与牙槽骨的关系(骨皮质厚度、间隙)、根管形态 | 三维立体成像,精准显示牙根与周围骨组织细节 | 辐射较高,成本大,需严格掌握适应证 |
| 模型分析 | 牙齿大小、形态、排列间隙、咬合关系 | 直观观察牙齿拥挤度,辅助制定方案 | 无法显示牙根及骨组织内部情况 |
| 临床检查 | 牙齿松动度、牙龈状况、咬合创伤、牙周探诊深度 | 评估牙周健康,排除矫正禁忌证 | 依赖医生经验,无法直接观察牙根 |
通过上述检查,可识别高风险病例(如牙根弯曲、根尖暗影、牙槽骨吸收),制定个体化方案:对牙根弯曲者,避免使用过大的唇向力;对牙槽骨吸收者,优先选择轻力矫治技术。
矫正中牙根位置的监控:动态调整保障安全
矫正过程中,需定期监控牙根位置变化,及时调整方案:
- 定期影像复查:一般每3-6个月拍摄全景片,必要时加拍CBCT,观察牙根长度、位置及牙槽骨改建情况,若发现牙根吸收速度加快(如每次复查缩短超过1毫米),需减小矫治力或暂停移动。
- 调整矫治力:遵循“轻力、持续”原则,使用镍钛圆丝等持续力弓丝,避免使用过大的力(如不锈钢方丝过早加力),对于倾斜移动的牙齿,通过“摇椅弓”“转矩辅弓”等技术,引导牙根向目标方向调整。
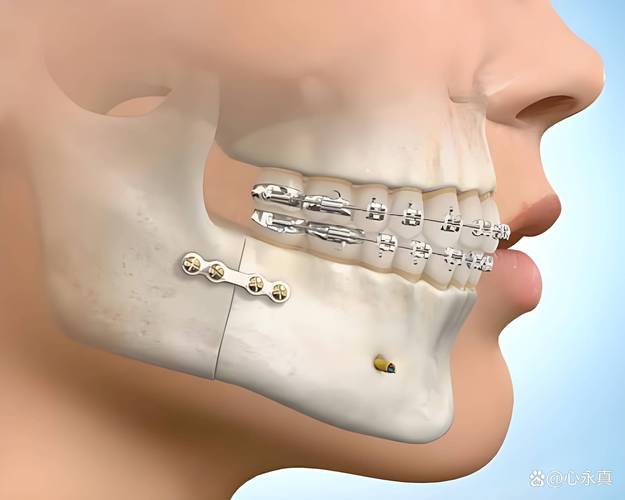
- 个体化支抗设计:通过种植支抗钉、腭杆等装置,防止支抗牙(作为“支点”的牙齿)牙根移位,确保目标牙按计划移动。
矫正后牙根位置的稳定:长期效果的核心保障
矫正结束后,牙根位置需进入“稳定期”,此时牙周膜纤维需重新排列,牙槽骨改建完成,牙齿才能保持稳定:
- 保持器的作用:矫正后需佩戴保持器(如透明牙套、 Hawley保持器)至少1-2年,尤其是对于牙根位置调整较大的牙齿(如拔牙内收、旋转纠正),防止牙根因周围组织改建不完全而反弹。
- 定期复查:矫正后每6个月复查,通过影像学检查观察牙根位置及牙槽骨情况,及时发现牙龈退缩、牙根吸收等问题并干预。
牙根位置是牙齿矫正的“隐形基石”,其变化贯穿矫正全程,直接影响矫正的安全性、稳定性和长期效果,从矫正前的精准评估,到矫正中的动态监控,再到矫正后的稳定维护,每一个环节都需以牙根生理特性为核心,遵循生物学规律,只有科学管理牙根位置,才能在实现牙齿排列美观的同时,保障牙齿的长期健康与功能。
相关问答FAQs
Q1:牙齿矫正一定会导致牙根吸收吗?如何预防?
A:并非所有矫正都会导致牙根吸收,约80%-85%的患者矫正后牙根长度变化在临床可接受范围内(缩短不超过牙根长度的1/4),预防关键在于:①矫正前通过CBCT评估牙根形态,排除高风险病例;②采用轻力矫治(如镍钛丝持续力),避免过大或间断力;③避免过度倾斜移动、旋转移动等刺激性操作;④矫正中定期复查,若发现吸收早期迹象,及时调整矫治方案。
Q2:矫正后牙根位置会反弹吗?如何保持稳定?
A:牙根位置存在反弹风险,尤其对于牙根移动幅度较大(如拔牙内收、严重扭转纠正)或牙槽骨改建未完全的病例,预防反弹的核心是“保持”:①矫正结束后立即佩戴保持器,前6个月需全天佩戴(进食、刷牙取下),之后逐渐过渡到夜间佩戴;②保持期间避免咬硬物(如坚果、螃蟹壳),防止牙齿受力移位;③定期复查(每6个月1次),通过影像学检查观察牙根位置及牙槽骨稳定性,必要时延长佩戴时间。