牙齿矫正在口腔医学中是解决错颌畸形的重要手段,通过施加外力引导牙齿移动至理想位置,从而改善咬合功能、面部美观及口腔健康,关于“拔牙太多”的担忧始终是患者关注的焦点,部分人认为拔牙会导致牙齿松动、面型凹陷或影响咀嚼功能,这种认知既存在一定合理性,也包含不少误区,要客观理解这一问题,需从拔牙的必要性、判断标准、潜在影响及规避措施等多维度分析。
牙齿矫正中拔牙的必要性:并非“盲目拔除”
牙齿排列需满足“牙量与骨量的协调”——即牙齿总宽度与牙槽骨容纳空间是否匹配,当牙量大于骨量时,会出现牙齿拥挤、排列不齐;若骨量过大,则可能导致牙齿稀疏、前突等问题,拔牙矫治的核心目的,是通过减少牙量创造“空间”,实现以下目标:
解除拥挤:对于严重拥挤的牙齿,拔牙可提供移动空间,将扭转、错位的牙齿排齐,避免清洁困难导致的龋齿、牙周炎;
改善咬合:纠正深覆合、深覆盖、反颌等异常咬合关系,避免咀嚼时牙齿碰撞、磨损,保护颞下颌关节健康;
协调面型:对于上颌前突(“龅牙”)患者,拔牙可内收前牙,改善唇部突度,使面型更柔和;
为修复创造条件:部分患者存在缺失牙或牙齿严重损坏,拔除无法保留的牙齿后,可为种植牙或修复体提供空间。
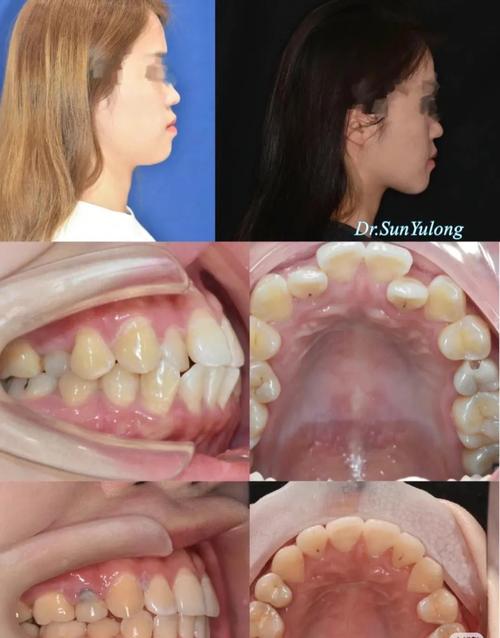
值得注意的是,拔牙并非“首选方案”,正畸医生会优先考虑“非拔牙矫治”,如扩大牙弓、邻面去釉(磨除少量牙釉质以增加空间)、纠正不良习惯等,只有当非拔牙方案无法实现矫治目标时,才会建议拔牙。
“拔牙太多”的界定:不能仅看数量,需综合评估
“拔牙太多”并非单纯指拔除牙齿的数量(如拔4颗 vs 拔8颗),而是指“超出实际需要的拔牙”,导致矫治后出现牙齿过度内收、咬合功能下降、面型凹陷等问题,判断拔牙是否“过度”,需结合以下专业指标:
模型测量与X光片分析
医生通过牙模测量“牙弓 Available Space”(牙弓可用空间)与“Required Space”(牙齿所需空间),计算差值以确定需拔牙的数量,通过头颅侧位片评估骨量、牙齿倾斜度、面部软组织轮廓,预测拔牙后的面型变化,对于轻度拥挤(2-4mm),通常可考虑邻面去釉或扩大牙弓;中度拥挤(4-8mm)可能需拔除1-2颗前磨牙;重度拥挤(>8mm)则可能需拔除2-4颗牙齿。
拔牙数量的参考标准(不同错颌类型)
为更直观理解,以下表格列出常见错颌类型的拔牙数量参考范围(注:具体需以专业评估为准):
| 错颌类型 | 拔牙数量参考 | 常见拔牙牙位 | 核心目标 |
|---|---|---|---|
| 上颌前突(龅牙) | 2-4颗 | 第一前磨牙(双尖牙) | 内收前牙,改善唇突度 |
| 牙齿中度拥挤 | 2-4颗 | 第一或第二前磨牙 | 排齐牙齿,解除拥挤 |
| 前牙深覆合+下颌后缩 | 2-4颗 | 上下颌第一前磨牙 | 打开咬合,调整颌骨关系 |
| 严重拥挤伴牙周病患者 | 4-6颗 | 前磨牙+部分磨牙(视情况) | 减轻牙周负担,排齐牙齿 |
面型与功能预期
拔牙前,医生需与患者沟通面型改善目标(如是否希望“瘪脸”或保持原面型)及咬合功能需求,对于本身面部较平坦的患者,过度内收前牙可能加重“凹陷感”;而对于咀嚼肌发达的患者,适当拔牙后咬合功能反而可能提升。
“拔牙太多”的潜在影响:需警惕的风险
若超出实际需求拔牙,可能导致以下问题:
面部软组织改变:过度内收导致“瘪嘴”
牙齿是面部轮廓的支撑之一,前牙(尤其是门牙)对唇部有支撑作用,过度拔牙并内收前牙,可能使唇部失去支撑,出现“瘪嘴”、鼻唇沟加深,显得苍老,尤其对于骨量本身不足、面部软组织较薄的患者,风险更高。
咀嚼功能下降:牙齿数量减少与咬合异常
正常成年人有28-32颗牙齿(含智齿),拔牙后若未合理利用空间,可能导致邻牙倾斜、对颌牙伸长,破坏咬合平衡,拔除第一前磨牙后,若第二前磨牙未向远中移动,可能导致食物嵌塞、咀嚼效率降低,长期甚至引发颞下颌关节紊乱(如张口弹响、疼痛)。
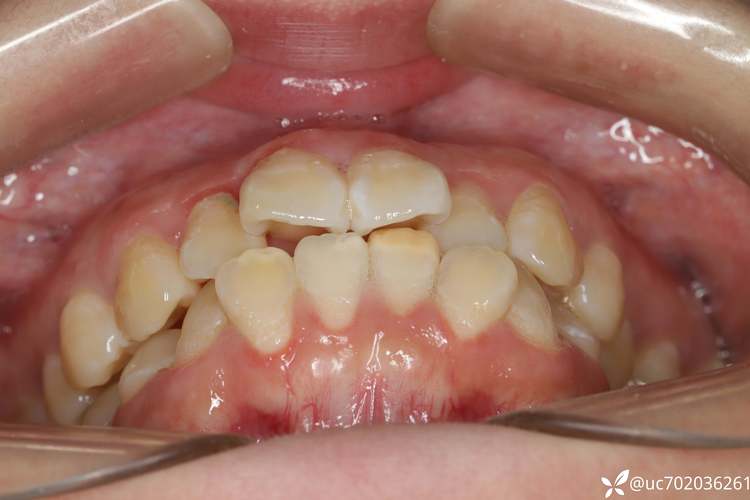
牙周健康风险:牙缝变大与清洁困难
过度拔牙后,剩余牙齿需移动较大距离关闭间隙,若移动过程中控制不当,可能导致牙根吸收(牙根变短,影响牙齿稳定性)、牙龈萎缩(牙根暴露),若牙齿移动后排列仍不整齐,牙缝会变大,食物残渣易堆积,增加牙周炎风险。
心理影响:美观焦虑与治疗信心下降
部分患者拔牙后,短期内会出现牙齿敏感、说话漏气等情况,若对矫治效果预期过高,可能产生焦虑心理,甚至影响治疗依从性。
如何避免“拔牙太多”:关键在于专业评估与沟通
规避“拔牙太多”的风险,需医患双方共同努力:
选择经验丰富的正畸医生
正畸治疗需综合考虑牙齿、骨骼、肌肉、软组织等多因素,经验丰富的医生能通过精准测量(如头影测量、数字化口扫)预测拔牙后的效果,避免“过度拔牙”,对于 borderline case(临界病例),医生可能通过“不拔牙试戴”观察牙齿移动情况,再决定是否拔牙。
充分的术前沟通与方案设计
患者需主动向医生说明诉求(如希望改善的面部细节、对拔牙的顾虑),医生则需详细解释拔牙的必要性、拔牙数量、预期效果及替代方案,对于青少年患者,可通过“生长改良治疗”(如功能矫治器)利用颌骨生长潜力减少拔牙需求;对于成年人,若担心拔牙,可考虑种植体支抗(植入微型种植钉辅助牙齿移动),实现“不拔牙矫治”。
非拔牙矫治的合理应用
非拔牙矫治并非“万能”,但在特定情况下可有效避免拔牙:
- 扩大牙弓:对于轻度牙弓狭窄患者,可通过快速扩弓或慢速扩弓增加横向空间;
- 邻面去釉:适用于轻中度拥挤(每侧磨除0.25-0.5mm牙釉质,单侧可提供1-3mm空间);
- 直立后牙:将倾斜的后牙直立,释放前牙移动空间。
治疗过程中的动态调整
正畸治疗周期通常为1.5-3年,医生需定期复诊(每4-6周),观察牙齿移动情况、咬合变化及患者反馈,若发现拔牙后效果不理想(如内收不足或过度),可及时调整矫治力,避免偏差扩大。
常见误区澄清:“拔牙”不等于“伤牙”
误区1:“拔牙矫正会导致牙齿提前松动”
真相:正常牙齿有一定生理动度,矫正中牙齿在牙槽骨内移动,移动后牙槽骨会改建重建,稳定后不会比正常牙齿更松动,若出现松动,多因矫治力过大、牙周病未控制或保持不当,而非拔牙本身。
误区2:“拔牙后脸一定会变凹”
真相:面型凹陷与“拔牙数量”无直接关系,而与“牙齿内收程度”及“面部基础”相关,拔除4颗第一前磨牙后,若前牙内收3-4mm,对于面部饱满者可能改善突度;而对于面部本身较平者,过度内收(如>5mm)则可能凹陷,医生会通过头影测量预测内收量,避免此类问题。
牙齿矫正中的拔牙是“工具”而非“目的”,是否拔牙、拔几颗牙,需基于个体化的牙量骨量分析、面型评估及功能需求,所谓“拔牙太多”,本质是超出实际需求的过度治疗,可通过专业医生的精准评估、充分沟通及动态调整有效规避,患者无需对“拔牙”谈虎色变,而应理性看待其必要性——在保障口腔健康与功能的前提下,适度拔牙是实现理想矫治效果的重要手段。
相关问答FAQs
Q1:拔牙矫正后,牙齿会更容易松动吗?老了会不会掉牙?
A:拔牙矫正本身不会导致牙齿提前松动或掉牙,矫正过程中牙齿会在牙槽骨内移动,移动后牙槽骨会改建,使牙齿在新位置稳定,若矫正后保持不当(如不戴保持器)或本身有牙周病未治疗,才可能导致牙齿松动,建议矫正后终身佩戴保持器(初期全天,后期夜间),并定期进行牙周检查,维护口腔健康。
Q2:拔牙后牙缝会变大吗?食物嵌塞怎么办?
A:正常情况下,拔牙后的间隙会通过牙齿移动完全关闭,不会留下永久性牙缝,若治疗后出现牙缝变大,多因牙齿移动未到位(如未关闭拔牙间隙)或邻牙倾斜,食物嵌塞可能与牙齿排列不齐或牙缝有关,建议及时复诊调整,同时使用牙线、牙缝刷等工具清洁,避免嵌塞引发龋齿或牙周炎。











