牙龈萎缩与矫正牙齿的关系是口腔健康领域备受关注的话题,许多人在考虑牙齿矫正时会担心是否会导致牙龈萎缩,而本身存在牙龈萎缩的人群也疑惑是否还能进行矫正,要全面理解这一问题,需先明确牙龈萎缩的成因、矫正牙齿对牙龈的影响机制,以及如何在矫正过程中维护牙龈健康。
牙龈萎缩的基础认知
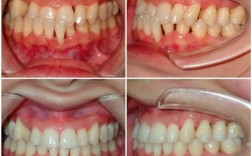
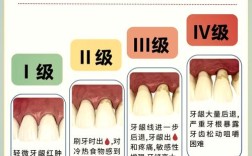
牙龈萎缩是指牙龈组织向牙根方向退缩,导致牙根暴露、牙缝增大的现象,其本质是牙龈附着水平的降低,严重时可能影响牙齿稳固性,从病理学角度看,牙龈萎缩可分为两类:一是生理性萎缩,多随年龄增长出现,牙龈组织自然退变,速度缓慢且程度较轻;二是病理性萎缩,由局部或全身因素导致,进展较快,危害更大。
病理性牙龈萎缩的常见原因包括:
- 牙周炎:最主要的诱因,牙菌斑堆积形成牙结石,引发牙周袋形成、牙槽骨吸收,进而导致牙龈失去支撑而萎缩。
- 机械性损伤:长期使用硬毛牙刷、横向大力刷牙,或牙缝清洁工具使用不当(如牙签用力过猛),会直接损伤牙龈边缘。
- 正畸因素:牙齿矫正过程中,若矫正力过大、移动速度过快,或口腔卫生维护不到位,可能对牙龈产生刺激。
- 其他因素:激素变化(如妊娠期、更年期)、吸烟、糖尿病等全身性疾病,以及牙齿排列不齐(如牙拥挤、深覆𬌗)导致的咬合创伤,也会加速牙龈萎缩。
矫正牙齿对牙龈健康的影响机制
牙齿矫正通过施加持续、轻柔的力,引导牙齿在牙槽骨中缓慢移动,最终达到排列整齐、咬合功能良好的目的,这一过程中,牙龈作为牙齿周围的重要支持组织,会受到直接或间接影响,具体表现为:
菌斑堆积与牙龈炎症风险增加
传统矫正器(如金属托槽、陶瓷托槽)和隐形矫正的附件会粘附在牙齿表面,形成“清洁死角”,容易堆积食物残渣和牙菌斑,若患者刷牙、使用牙线不到位,菌斑会刺激牙龈引发牙龈炎(表现为牙龈红肿、出血),长期炎症可能导致牙龈纤维破坏和附着丧失,进而萎缩,研究显示,矫正期间牙龈炎的发生率比非矫正人群高2-3倍,若未及时控制,可能进展为牙周炎,加剧牙龈萎缩。
牙齿移动对牙龈附着的动态影响
牙齿移动时,牙槽骨会发生“吸收-重建”的改建过程:受压侧牙槽骨吸收,牵引侧牙槽骨新生,牙龈组织会随牙齿移动进行适应性调整,若移动速度过快(超过牙槽骨改建能力)或移动方向不当(如牙根唇向移动过度),可能导致牙龈附着点降低,出现暂时性或永久性萎缩,前牙内收时,若牙根唇侧骨板较薄,牙龈组织可能随牙根移动而退缩,暴露牙根。
矫正前牙龈状态的潜在影响
若患者在矫正前已存在轻度牙龈萎缩或牙周炎,矫正过程可能加重病情,牙周炎患者的牙槽骨已有吸收,牙齿移动时骨改建能力较差,牙龈更易出现退缩;而牙龈退缩导致牙根暴露后,牙齿对矫正力的敏感性增加,可能引发不适或牙根吸收风险。
矫正过程中牙龈萎缩的风险因素与预防措施
并非所有矫正都会导致牙龈萎缩,其发生风险受多种因素共同影响,通过科学管理可显著降低风险,以下是关键风险因素及针对性预防建议:
风险因素与预防建议
| 风险因素 | 具体表现 | 预防建议 |
|---|---|---|
| 口腔卫生维护不佳 | 托槽周围菌斑堆积、牙龈红肿出血、牙结石形成加速 | ① 使用正畸专用牙刷(如小头软毛牙刷)、牙缝刷、冲牙器;② 每天至少刷牙2次,每次3分钟,采用“巴氏刷牙法”;③ 定期(3-6个月)进行专业洁治,清除牙结石。 |
| 矫正力过大或移动不当 | 牙齿酸痛明显、牙龈退缩、牙根吸收(通过X光片可见) | ① 选择经验丰富的正畸医生,制定个性化矫正方案;② 遵医嘱定期调整矫正力,避免急于求成;③ 矫正中定期拍摄X光片,监测牙槽骨和牙根状况。 |
| 矫正前牙周基础病未控制 | 牙龈出血、牙周袋深度>3mm、牙槽骨吸收(通过牙周探诊和X光片确认) | ① 矫正前进行全面牙周检查,若有牙周炎需先进行系统治疗(洁治、刮治、牙周手术);② 矫正中每3个月复查牙周状况,必要时加强牙周维护。 |
| 个体差异(年龄与骨代谢) | 青少年骨代谢活跃,牙龈适应性强;成年人骨改建慢,牙龈萎缩风险相对较高 | ① 成年人矫正前需充分评估牙周和骨条件;② 矫正中更注重口腔卫生和牙周维护,必要时延长矫正周期。 |
牙龈萎缩患者的矫正注意事项
对于已存在牙龈萎缩的人群,是否可以矫正、如何矫正需谨慎评估,遵循“先治疗、后矫正,边矫正、边维护”的原则:
矫正前的全面评估
需通过牙周探诊(测量牙龈退缩程度、牙周袋深度)、X光片(评估牙槽骨高度、密度)、牙龈厚度检测(超声或CBCT)等检查,明确萎缩原因和严重程度,若为轻度萎缩(牙根暴露<2mm,无牙周炎),可在控制炎症后开始矫正;若为中重度萎缩(牙根暴露>2mm,伴牙槽骨吸收),需先进行牙周治疗(如引导性组织再生术、牙龈移植术),待牙龈稳定后再考虑矫正。

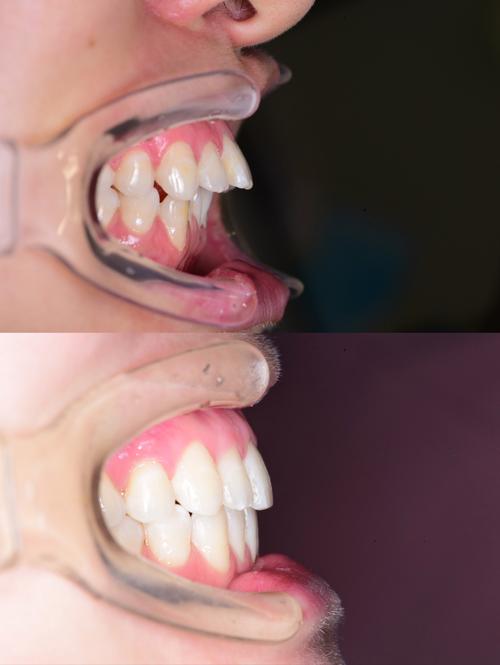
矫正方案的特殊设计
- 优先选择对牙龈刺激小的矫正方式:隐形矫正(如隐形牙套)表面光滑,无托槽和弓丝刺激,清洁难度低,更适合牙龈萎缩患者;自锁托槽摩擦力较小,可减少矫正力对牙龈的压迫,优于传统托槽。
- 控制牙齿移动速度与方向:避免大幅度、快速移动牙齿,尤其前牙区应避免过度唇向移动,防止牙根唇侧骨板变薄导致牙龈进一步退缩,可采用“轻力矫治”原则,延长复诊间隔,给牙龈和牙槽骨充分的改建时间。
矫正中的强化牙周维护
- 增加牙周复查频率(每1-2个月一次),监测牙龈退缩程度、牙周袋深度和菌斑控制情况;
- 使用抗炎漱口水(如0.12%氯己定漱口液)辅助控制炎症,但需在医生指导下短期使用,避免长期使用导致菌群失调;
- 若出现牙龈退缩加重或牙根吸收,及时暂停矫正,调整方案或终止治疗。
牙龈萎缩与矫正牙齿的关系并非绝对“因果”,而是受多种因素共同作用的结果,矫正本身并非牙龈萎缩的直接原因,但若矫正前存在牙周问题、矫正中口腔卫生维护不当或矫正力控制不佳,可能增加萎缩风险,对于牙龈萎缩患者,通过全面评估、个性化方案设计和严格的牙周维护,仍可安全完成牙齿矫正,关键在于:矫正前控制牙周炎症,矫正中加强口腔卫生,矫正后定期复查,才能在获得整齐牙齿的同时,保障牙龈长期健康。
相关问答FAQs
问题1:矫正牙齿一定会导致牙龈萎缩吗?
解答:不一定,牙龈萎缩的发生与矫正过程中的口腔卫生维护、矫正力控制、牙周基础状态等因素密切相关,若矫正前牙周健康,矫正中认真刷牙、使用牙缝清洁工具,并定期复查牙周,牙龈萎缩的风险极低,研究显示,规范矫正且口腔卫生良好的人群,矫正后牙龈退缩程度通常<1mm,属于生理性轻微变化。
问题2:已经有牙龈萎缩的人,还能做牙齿矫正吗?
解答:需根据萎缩程度和原因决定,轻度牙龈萎缩(牙根暴露<2mm,无牙周炎)且牙槽骨稳定者,可在医生指导下选择合适的矫正方式(如隐形矫正、自锁托槽),并加强牙周维护;中重度萎缩(牙根暴露>2mm,伴牙槽骨吸收)需先进行牙周治疗(如植骨、牙龈移植),待牙龈和牙槽骨稳定后再评估矫正可行性,矫正过程中需密切监控牙龈变化,必要时调整方案。