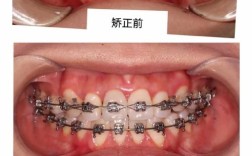
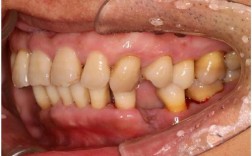
牙周问题与正畸的关系是口腔医学中备受关注的议题,两者相互影响、密不可分,牙周问题是指发生在牙齿支持组织(包括牙龈、牙周膜、牙槽骨、牙骨质)的疾病,常见类型包括牙龈炎、牙周炎等,主要表现为牙龈出血、牙周袋形成、牙槽骨吸收、牙齿松动等,正畸学则是通过矫治装置调整牙齿及颌骨位置,改善咬合功能和面部美观,正畸治疗并非人人适用,牙周健康状况直接影响正畸的安全性与效果,同时正畸过程中若维护不当,也可能诱发或加重牙周问题,因此需系统评估、全程管理。
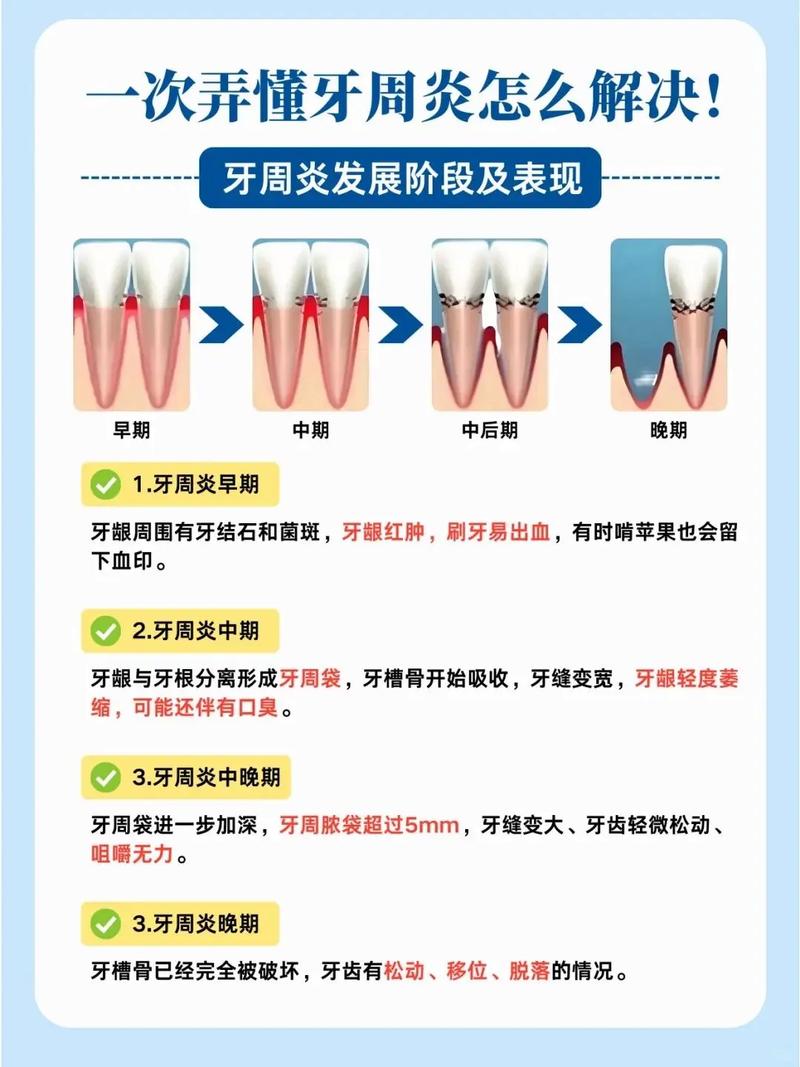
牙周问题对正畸治疗的影响
牙周组织是牙齿移动的生物学基础,其健康状况直接决定正畸的可行性和预后,若患者存在未控制的牙周问题,正畸治疗可能带来多重风险。
牙齿移动受限与骨改建异常
牙齿移动依赖于牙槽骨的生理性改建——压力侧骨吸收、张力侧骨沉积,而牙周炎患者常伴随牙槽骨吸收,牙槽骨量减少会降低牙齿移动的效率,严重时甚至导致牙齿无法移动,重度牙周炎患者牙槽骨吸收超过根长1/2时,牙齿移动的支抗不足,易出现牙根暴露、牙齿松动加剧,甚至导致牙齿脱落。
感染风险增加与炎症扩散
牙周炎患者牙周袋内存在大量细菌(如牙龈卟啉单胞菌、具核梭杆菌),这些细菌及其毒素可能通过正畸过程中产生的微小创口进入血液循环,引发局部或全身感染,正畸装置(如托槽、弓丝)会聚集食物残渣,若口腔卫生维护不佳,会进一步加重牙周炎症,导致牙龈红肿、溢脓,甚至形成牙周脓肿。
正畸后复发风险升高
牙周支持组织受损的牙齿,即使通过正畸排齐,也因骨量不足而缺乏稳定支撑,治疗后若牙周问题未得到有效控制,牙齿易回到原始位置,导致畸形复发,研究显示,未经治疗的牙周炎患者正畸后5年复发率可达40%以上,显著高于牙周健康者。
正畸过程中可能引发的牙周问题
正畸治疗本身是一种机械性刺激,若操作不当或患者维护不佳,可能诱发一系列牙周问题,主要与矫治装置的佩戴和牙齿移动的生物学反应相关。
牙龈炎与牙龈增生
正畸装置(如托槽、带环、弓丝)会阻碍牙齿自洁,导致菌斑堆积,引发牙龈炎,表现为牙龈红肿、刷牙出血,部分患者因牙龈对刺激敏感,或口腔卫生习惯差,可能进一步发展为牙龈增生——牙龈组织异常肥大,覆盖部分牙面,不仅影响美观,还增加菌斑滞留风险,形成恶性循环。
牙周袋加深与牙槽骨吸收
牙齿移动过程中,若矫治力过大或移动方向不当,可能压迫牙周组织,导致牙槽骨吸收,倾斜移动的牙齿易在根尖处形成骨皮质穿孔,引发局部牙槽骨吸收;而正畸过程中未能及时清除的菌斑会持续破坏牙周组织,导致牙周袋加深,加速牙槽骨丧失。
牙根吸收
正畸牙齿移动过程中,牙根表面可能出现不同程度的吸收,表现为牙根变短,多数情况下为轻度吸收,不影响牙齿功能;但若矫治力过大、移动速度过快,或患者存在易感因素(如遗传、根管治疗史),可能发生重度牙根吸收,导致牙齿松动、脱落风险增加。
牙齿釉质脱矿
正畸患者因口腔清洁困难,牙面长期与酸性物质(菌斑代谢产物)接触,可能导致釉质脱矿,表现为白垩色斑块,严重时形成龋齿,釉质脱矿虽不属于牙周问题,但与牙周健康密切相关——龋齿进展可能引发根尖周炎,破坏牙周支持组织。
正畸全程牙周管理策略
为确保正畸治疗安全有效,需将牙周管理贯穿始终,涵盖治疗前评估、治疗中维护及治疗后随访三个阶段。
正畸前:全面牙周评估与预处理
正畸前必须进行系统牙周检查,包括:①临床检查:探诊深度(PD)、附着丧失(AL)、牙龈出血指数(BI)、牙齿松动度;②影像学检查:曲面断层片、根尖片评估牙槽骨量、牙根形态;③实验室检查:必要时检测牙周致病菌或炎症指标(如C反应蛋白)。
若存在牙周问题,需先进行牙周治疗:①基础治疗:洁治(洗牙)、龈下刮治、根面平整,清除菌斑和牙石;②药物治疗:局部使用抗生素(如米诺环素凝胶)或抗菌漱口水(如氯己定);③手术治疗:中重度牙周炎患者需行牙周翻瓣术、骨移植术等,重建牙周支持组织,待牙周指标稳定(PD≤3mm,AL≤1mm,BI=0)至少3个月后,方可开始正畸。
正畸中:强化口腔卫生与定期监测
正畸期间牙周管理的核心是控制菌斑、减少刺激,具体措施包括:①口腔卫生指导:教会患者使用正畸专用牙刷(如V型刷)、牙缝刷、冲牙器,强调“饭后刷牙、早晚使用牙线”,每日至少清洁3次;②调整矫治装置:选择表面光滑的托槽和弓丝,避免刺激牙龈;对已出现的牙龈增生,可切除多余牙龈或更换低摩擦力矫治器;③控制矫治力:采用轻力矫治,避免牙齿移动过快(每月移动量≤1mm),定期拍摄根尖片监测牙根吸收和牙槽骨变化;④定期牙周复查:每3-6个月进行一次牙周检查,包括洁治、菌斑染色指导,及时发现并处理牙周问题。
正畸后:保持器维护与长期随访
正畸结束后,牙齿位置尚未稳定,需佩戴保持器防止复发,此时牙周仍处于脆弱状态,需注意:①保持器清洁:可摘式保持器用牙刷刷洗,必要时用义齿清洁剂浸泡;固定保持器需使用牙线辅助清洁;②牙周巩固治疗:拆除矫治器后进行一次全面牙周洁治和评估,清除牙面残留菌斑;③长期随访:正畸后每6个月复查一次牙周状况,监测牙槽骨稳定性和牙齿松动度,尤其对牙周病史患者需延长随访时间。
正畸常见牙周问题及应对措施(表格)
| 常见问题 | 临床表现 | 发生原因 | 应对措施 |
|---|---|---|---|
| 牙龈炎 | 牙龈红肿、出血、探诊易出血 | 菌斑堆积、矫治器刺激 | 加强口腔清洁、局部使用抗菌漱口水 |
| 牙龈增生 | 牙龈肥大、覆盖牙面、易出血 | 口腔卫生差、矫治器机械刺激 | 牙龈切除术、更换低摩擦力矫治器 |
| 牙周袋加深 | 探诊深度>3mm、牙龈溢脓 | 菌斑未清除、牙槽骨吸收 | 龈下刮治、牙周手术、调整矫治力 |
| 牙根吸收 | 牙根变短、牙齿松动 | 矫治力过大、移动速度过快 | 减轻矫治力、停止移动、定期监测 |
| 釉质脱矿 | 牙面白垩色斑块、龋齿 | 口腔清洁差、酸性物质滞留 | 氟化物涂布、改善清洁习惯、充填治疗 |
相关问答FAQs
Q1:有牙周炎的人能做正畸吗?
A1:需视牙周炎严重程度而定,轻度牙周炎(PD≤3mm,AL≤1mm,无松动)经系统牙周治疗后可开始正畸;中重度牙周炎(PD≥4mm,AL≥2mm,牙齿松动)需先通过牙周手术控制炎症、重建骨支持,待病情稳定至少6个月后,在牙周医生与正畸医生共同监测下谨慎进行,治疗期间需缩短复诊间隔(1-2个月/次),优先解决牙齿拥挤导致的清洁困难,避免复杂移动。
Q2:正畸过程中牙龈肿了怎么办?
A2:首先需区分原因:若因口腔卫生差导致菌斑堆积,应加强清洁(使用正畸牙刷、牙缝刷),配合抗菌漱口水(如0.12%氯己定,连用1周);若因矫治器刺激(如托槽边缘粗糙),可复诊请医生调整或打磨;若出现牙龈增生明显或溢脓,需及时进行牙周治疗(如龈切除术、局部上药),必要时暂停正畸移动,待牙周炎症控制后再继续,避免自行用药,以免掩盖病情。