正畸牙弓长度测量是口腔正畸诊断与治疗设计中的核心环节,通过定量评估牙弓内可供牙齿排列的空间与实际牙齿所需空间的关系,为判断牙列拥挤/间隙、制定拔牙方案、设计牙弓扩展计划等提供客观依据,其测量精度直接影响治疗效果的稳定性和美观性,是连接临床检查与治疗方案制定的关键桥梁。
正畸牙弓长度测量的临床意义
牙弓长度是指牙弓内从一侧第一恒磨牙近中接触点到对侧第一恒磨牙近中接触点,沿牙弓曲线测量的弧线长度,反映牙弓容纳牙齿的总空间,而牙齿所需长度则是牙弓内所有牙齿近远中宽度之和,两者差值即为“拥挤度”(拥挤度=牙弓长度-牙齿总长度),正值代表间隙,负值代表拥挤,牙弓长度测量还可用于评估基骨弓与牙齿弓的关系、判断替牙列期颌骨发育潜力(如“牙弓长度预测”),以及修复前正畸中为义齿修复预留空间等,在严重拥挤病例中,若牙弓长度不足牙齿总长度10mm以上,通常需考虑拔牙矫治;而在轻度拥挤或颌骨发育不足的青少年中,可通过扩大牙弓长度(如腭中缝扩张、颊侧扩展)为牙齿排列创造空间。
常用测量方法及操作要点
正畸牙弓长度测量可分为直接测量法(口内测量)和间接测量法(模型/影像测量),临床中以后者为主,因可重复性高且便于保存记录。
(一)直接测量法
采用游标卡尺或分规直接在口内测量,适用于临时评估或无条件制取模型的情况,测量内容包括:
- 牙冠宽度测量:用分规抵住牙齿邻面接触点,测量每个牙冠近远中径,通常测量上/下颌双侧第一前磨牙至第一恒磨牙(共12颗牙齿),因这些牙齿位置相对稳定,且对拥挤度判断影响显著。
- 牙弓长度测量:将细软丝线或分段钢丝沿牙颊(舌)侧牙弓形态弯曲,使其紧贴牙面接触点,从一侧第一磨牙近中接触点延伸至对侧第一磨牙近中接触点,标记后拉直测量丝线长度。
缺点:口内操作空间有限,易受唾液、软组织干扰,精度较低,现多作为辅助参考。
(二)间接测量法
通过石膏模型或数字化模型进行测量,是临床主流方法,可分为传统模型测量和数字化模型测量。
-
传统石膏模型测量
(1)模型制取:用藻酸盐或硅橡胶印模材料制取上下颌印模,超硬石膏灌注,模型厚度需均匀(约1.5-2cm),牙列清晰无气泡。
(2)测量工具:游标卡尺(精度0.02mm)、分规、牙弓弧形尺(带刻度的柔性金属尺)。
(3)操作步骤: (图片来源网络,侵删)
(图片来源网络,侵删)- 标记接触点:用细铅笔在模型上标记所有牙齿邻面接触点,重点确认第一恒磨牙近中接触点(因其在牙弓中位置相对恒定)。
- 测量牙冠宽度:用分规逐个测量牙齿近远中径,记录数据并计算上下颌单侧牙齿总宽度(通常以一侧第一前磨牙至第一磨牙6颗牙齿之和为代表,或计算全牙列)。
- 测量牙弓长度:将牙弓弧形尺沿牙颊侧牙尖顶或接触点弯曲,使其贴合牙弓形态,读取一侧第一磨牙近中接触点至对侧第一磨牙近中接触点的弧线长度。
-
数字化模型测量
通过口内扫描仪(如iTero、3Shape)获取牙列三维数字模型,利用配套软件进行自动化测量,是目前高效精准的方法。
(1)数据获取:口内扫描获取牙列数字图像,软件自动生成三维模型,可任意旋转、缩放。
(2)测量操作:- 标记关键点:软件中自动识别或手动标记牙齿邻面接触点(尤其是第一磨牙近中接触点)。
- 自动计算:软件内置算法,可自动沿牙弓曲线生成弧线,测量牙弓长度;同时自动测量各牙冠宽度并计算总和,直接输出拥挤度值。
- 优势:可重复测量、数据存储便捷、可模拟牙弓扩展后的长度变化,但需注意扫描时的定位准确性(避免因扫描偏差导致接触点标记错误)。
(三)影像学测量(辅助参考)
对于存在埋伏牙、多生牙或骨性异常的病例,可通过X线头颅侧位片、曲面断层片或CBCT进行牙弓长度评估,主要测量基骨弓长度(从基骨第一磨牙近中到对侧基骨第一磨中沿基骨缘的距离),判断牙齿与颌骨的关系,若基骨弓长度明显小于牙齿弓长度,提示骨性空间不足,需联合正畸-正颌治疗。
不同测量方法的优缺点对比
| 方法 | 操作步骤 | 适用情况 | 优点 | 缺点 |
|---|---|---|---|---|
| 直接测量法 | 口内用分规、丝线测量 | 临时评估、无条件制取模型 | 快速便捷,无需额外设备 | 精度低,易受干扰,不可重复 |
| 传统石膏模型 | 制取模型→标记接触点→用工具测量 | 常规正畸病例,无数字化设备 | 成本低,直观 | 操作繁琐,存储不便,误差依赖经验 |
| 数字化模型 | 口内扫描→软件自动测量 | 现代正畸诊所,追求精准高效 | 精度高,可重复,数据可存储 | 设备成本高,需软件操作培训 |
| 影像学测量 | X线/CBCT定位解剖标志点→测量基骨弓长度 | 骨性异常、埋伏牙等复杂病例 | 可评估骨性空间,三维立体 | 存在辐射,精度受投照角度影响 |
影响测量结果准确性的关键因素
- 接触点标记准确性:牙齿邻面接触点未清晰标记或磨损(如磨耗症),会导致牙弓长度和牙冠宽度测量偏差,直接影响拥挤度计算结果。
- 牙弓形态定义:不同测量者对“牙弓曲线”的贴合程度不同(如沿牙尖顶还是接触点),可能导致长度差异1-3mm,需统一测量标准。
- 牙齿萌出状态:替牙列期恒牙未完全萌出(如第二磨牙未萌),需预测其牙冠宽度(常用方法:对侧同名牙宽度+参考值),预测误差会影响最终测量结果。
- 工具与软件精度:传统测量工具的精度(如游标卡尺刻度)、数字化模型的扫描分辨率(如30μm vs 100μm)均影响数据可靠性,需定期校准设备。
临床应用实例
病例1:替牙列期轻度拥挤
患儿,10岁,上颌牙列轻度拥挤,下颌正常,测量显示:上颌单侧第一前磨牙至第一磨牙牙冠总宽度=20.5mm,牙弓长度=22.0mm,拥挤度=1.5mm(正值),结合骨龄片显示颌骨发育潜力良好,设计观察+早期矫治(如扩弓器增加牙弓长度),避免恒牙列期严重拥挤。
病例2:恒牙列严重拥挤
患者,25岁,全牙列拥挤,上颌拥挤度8mm,下颌10mm,测量显示:牙弓长度明显不足,且患者拒绝拔牙,设计“非拔牙矫治+微种植体支抗辅助扩弓”,通过扩大牙弓长度(腭侧扩展3mm,颊侧扩展2mm)创造6mm空间,最终排齐牙列。
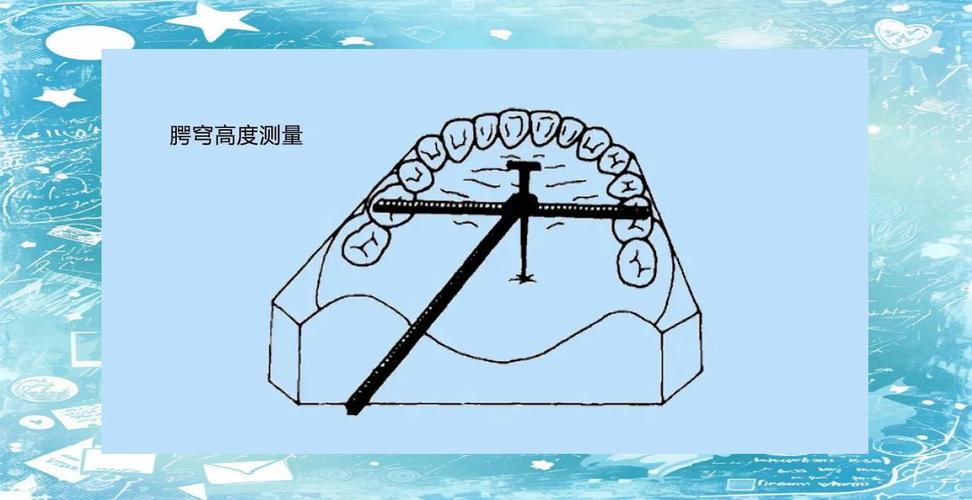
注意事项
- 标准化操作:模型测量时需由同一操作者完成,减少人为误差;数字化测量需统一扫描参数(如咬合关系、扫描范围)。
- 对称性测量:需测量双侧牙弓长度,取平均值,避免因单侧异常(如多生牙)导致整体判断偏差。
- 动态评估:正畸治疗中需定期复测牙弓长度(如每3个月),观察牙弓变化,及时调整治疗方案。
相关问答FAQs
Q1:正畸牙弓长度测量时,如何处理未萌出的第二磨牙?
A:对于第二磨牙未萌出的病例(常见于青少年),需预测其牙冠宽度以准确计算牙齿总长度,常用方法有两种:①对侧同名牙法:测量已萌出的对侧第二磨牙牙冠宽度,作为未萌侧的参考值;预测公式法:采用“下颌第一磨牙宽度×1.3±0.5mm”或“上颌第一磨牙宽度×1.2±0.5mm”估算第二磨牙宽度(不同种族公式略有差异),预测后需在治疗方案中注明“待第二磨牙萌出后复测,必要时调整方案”,避免因萌出后实际宽度大于预测值导致新的拥挤。
Q2:数字化模型测量与传统石膏模型测量在牙弓长度评估中,结果一致性如何?
A:研究表明,在标准化操作下,数字化模型与传统石膏模型的牙弓长度测量结果一致性较高(组内相关系数ICC>0.85),但数字化模型的优势在于可重复性更强——同一模型可多次测量且结果差异<0.1mm,而传统模型因工具操作(如弧形尺贴合力度)可能产生0.5-1mm的误差,数字化模型可模拟“牙弓扩展后长度”“拔牙后剩余间隙”等动态变化,为治疗设计提供更直观的参考,因此在现代正畸中已逐渐替代传统模型成为首选。