正畸治疗是通过施加矫治力引导牙齿移动,从而达到排列整齐、咬合稳定的目的,但在这个过程中,部分患者可能出现牙根吸收的现象,牙根吸收是指牙根表面牙骨质和牙本质的病理性吸收,严重时可能影响牙齿的稳固性和使用寿命,因此了解其发生机制、影响因素及防治策略对正畸治疗的安全性和有效性至关重要。
牙根吸收的病理机制主要与正畸力作用下牙根周围组织的改建失衡有关,牙齿移动时,牙根表面会受到压力侧和张力侧的机械刺激,正常情况下,压力侧破骨细胞会吸收牙根表面少量牙骨质,张力侧成骨细胞则沉积新骨,实现牙齿生理性移动,但当矫治力过大、持续时间过长或个体易感性较高时,破骨细胞过度活跃,同时牙骨质修复能力不足,便会导致牙根吸收,从细胞层面看,正畸力会激活牙根表面的破骨细胞,通过分泌酸性物质和蛋白酶溶解牙骨质,而牙根表面的成纤维细胞和牙周膜细胞若无法及时修复吸收区域,吸收便会持续进展,牙根吸收还可能与牙根组织本身的抗吸收能力下降有关,比如牙骨质发育不良或牙本质代谢异常。
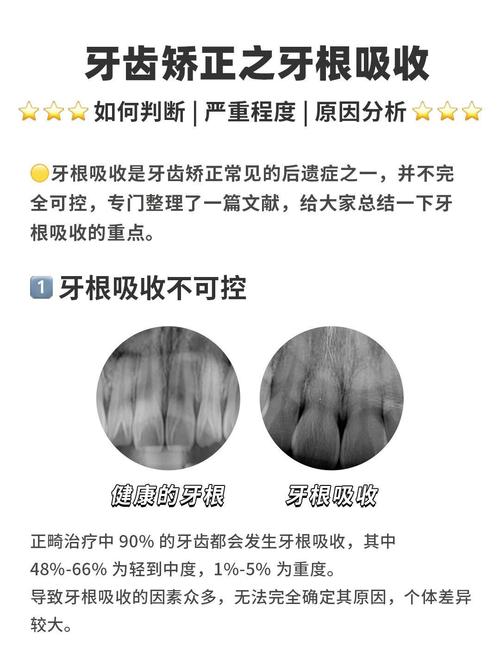
根据吸收部位和形态,牙根吸收可分为表面吸收、颈部吸收和内部吸收三种类型,表面吸收是最常见的类型,表现为牙根表面浅层、点状或线状的吸收,通常局限于牙骨质层,预后较好,多数可在去除矫治力后自行修复;颈部吸收则发生在牙根靠近牙颈部的区域,呈“碟形”或“沟状”缺损,由于该部位牙骨质较薄,吸收可能累及牙本质,严重时导致牙齿颈部薄弱,增加牙齿折裂风险;内部吸收较为少见,表现为牙髓腔或根管内壁的吸收,多与牙髓感染或创伤有关,若不及时处理可能发展为根尖周病变,临床诊断主要依靠X线检查,根尖片可显示牙根长度变化和吸收范围,而锥形束CT(CBCT)则能更清晰地呈现吸收的三维形态和程度,是目前诊断和评估牙根吸收的重要工具。
影响牙根吸收的因素可分为个体因素和治疗因素两大类,具体如下表所示:
| 因素类别 | 具体因素 | 对牙根吸收的影响 |
|---|---|---|
| 个体因素 | 年龄 | 青少年牙根未完全发育,牙骨质较薄,吸收风险高于成年人;老年人牙骨质修复能力下降,吸收后修复较慢 |
| 遗传因素 | 某些基因多态性(如IL-1β、MMPs、RANK/RANKL等基因)可调节破骨细胞活性,增加吸收易感性 | |
| 牙根形态 | 牙根短、弯曲、锥形或牙根形态不规则者,移动时应力集中,吸收风险更高 | |
| 牙周健康状况 | 牙周炎患者牙周组织破坏,牙骨质修复能力下降,吸收风险增加;有正畸或创伤史者风险亦升高 | |
| 治疗因素 | 矫治力大小 | 力值超过生理阈值(通常20-30g/cm²)时,破骨细胞过度激活,吸收风险显著增加;持续重力比间歇轻力风险更高 |
| 力持续时间 | 长期持续力(如超过4-6小时)会导致牙根组织缺血,抑制修复,增加吸收风险 | |
| 牙齿移动类型 | 扭转、倾斜移动时牙根表面压力分布不均,吸收风险高于整体移动;压低、伸长移动时牙根尖端压力集中,风险增加 | |
| 矫治器类型 | 传统托槽矫治器中,不锈钢丝与牙根表面摩擦可能加重吸收;隐形矫治器因力值较轻,吸收风险相对较低,但复杂病例仍需警惕 | |
| 治疗时间 | 疗程越长,牙根暴露于矫治力的时间累积,吸收风险增加;超过2年的疗程需密切监测 |
正畸中牙根吸收的临床表现因吸收程度而异,轻度吸收多无明显症状,常在治疗结束后复查时通过X线发现;中度吸收可能出现牙齿轻微松动、咬合敏感,但通常不影响功能;重度吸收则会导致牙齿明显松动、咬合疼痛,甚至牙根暴露,严重时需终止正畸治疗并保存患牙,目前临床常采用Andersen分级法评估吸收程度:1级(吸收<根长1/3)、2级(吸收1/3-2/3)、3级(吸收>2/3),其中1-2级多可继续治疗,3级需谨慎评估预后。
预防牙根吸收的关键在于规范治疗流程和个体化方案设计,治疗前需进行全面评估,包括拍摄根尖片和CBCT,了解牙根形态、长度及潜在风险因素,对高风险患者(如牙根弯曲、有吸收史)制定个性化矫治计划;治疗中应遵循“轻力矫治”原则,优先使用镍钛丝等轻力材料,避免过大矫治力,控制牙齿移动速度,尤其是扭转、压低等高风险移动;同时定期复查(每6-12个月拍摄根尖片),动态监测牙根变化,一旦发现吸收迹象及时调整矫治方案,如减小力值、延长复诊间隔或暂停加力。
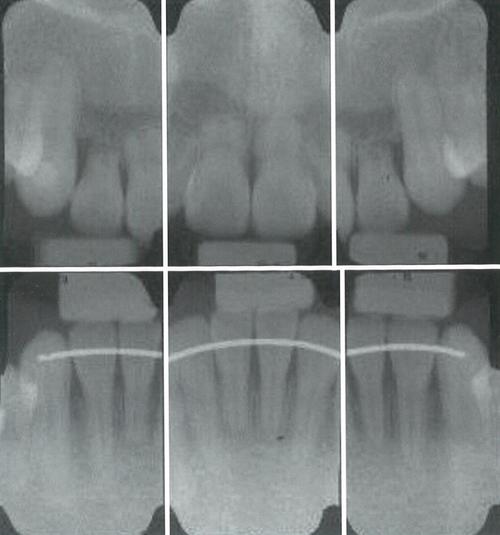
对于已发生的牙根吸收,处理需根据吸收程度和阶段综合判断,轻度吸收(1级)通常无需特殊处理,去除矫治力后牙骨质可自行修复,建议延长保持时间,密切随访;中度吸收(2级)需调整矫治力,避免进一步刺激,同时加强口腔卫生维护,必要时进行牙周治疗控制炎症;重度吸收(3级)则应终止正畸治疗,评估牙齿预后,若牙根剩余长度足够且无松动,可尝试根管治疗和牙周修复,严重松动或根尖周病变者需拔除患牙,研究表明,维生素D、双膦酸盐等药物可能抑制破骨活性,但其在正畸牙根吸收防治中的临床应用仍需更多研究支持。
正畸中的牙根吸收是多种因素共同作用的结果,虽然无法完全避免,但通过规范治疗、个体化设计和密切监测,可有效降低其发生率和严重程度,患者在接受正畸治疗时应充分了解相关风险,与医生密切配合,定期复查,以确保治疗安全与效果。
相关问答FAQs
Q1:正畸中牙根吸收可以避免吗?
A1:完全避免牙根吸收较困难,但可通过规范操作显著降低风险,治疗前通过CBCT等检查评估牙根情况,识别高风险个体;治疗中严格遵循“轻力矫治”原则,避免过大或持续过久的矫治力,减少扭转、压低等高风险移动;定期复查监测牙根变化,及时发现并调整治疗方案,多数情况下,牙根吸收为轻度,不影响牙齿功能和寿命,无需过度担忧。
Q2:牙根吸收会影响牙齿寿命吗?
A2:轻度牙根吸收通常不影响牙齿寿命,牙根仍能稳固支持牙齿行使咀嚼功能;中度吸收可能导致牙齿轻微松动,但通过延长保持时间、加强牙周维护,多数可长期保存;重度吸收若累及牙本质过多或导致根尖周病变,可能影响牙齿寿命,需及时终止正畸并进行根管治疗或牙周修复,总体而言,正畸治疗后绝大多数牙齿的牙根吸收在可控范围内,不影响其长期使用。