头影测量是正畸诊断与治疗设计中的核心环节,通过拍摄X线头颅定位片,对颅颌面骨骼、牙齿及软组织的解剖结构进行定量分析,为制定个性化治疗方案提供客观依据,其过程严谨且系统,涉及影像获取、标志点定位、数据测量及综合分析等多个步骤,以下从操作流程、关键指标及临床意义等方面展开详细说明。
头影测量的操作流程
头影测化的首要步骤是获取高质量的X线头颅定位片,拍摄时需严格遵循标准定位:患者取自然头位,眶耳平面与地面平行,X球管至胶片距离150cm,中心线对准外耳道上方5cm处,确保影像清晰无失真,常用的定位片包括侧位片和正位片,侧位片主要用于分析矢状向、垂直向及前后向的骨骼与牙齿关系,正位片则侧重观察面部对称性及横向发育情况。

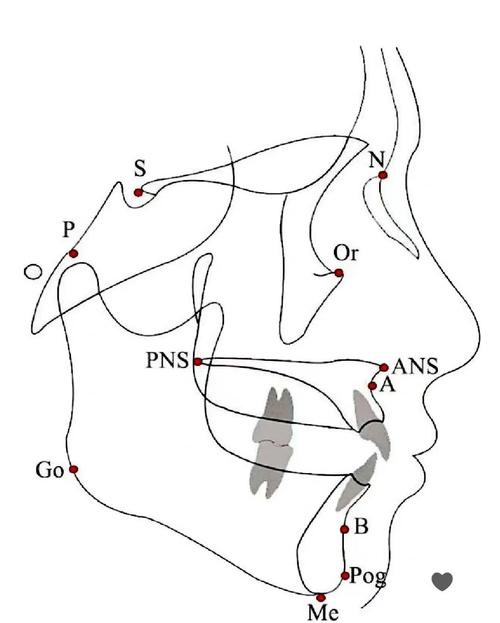
影像获取后,需在透明硫酸纸上绘制头颅影像轮廓,并标注关键标志点,标志点是头影测量的基础,分为颅部标志点(如蝶鞍点S、鼻根点N、耳点P等)和面部标志点(如眶点Or、上齿槽座点A、下齿槽座点B、颏前点Pg等),每个标志点均有明确的解剖定义,例如蝶鞍点(S)是蝶鞍影像的中心点,鼻根点(N)是鼻额缝的最前点,这些点的定位准确性直接影响测量结果的可靠性。
标志点标注完成后,通过几何学方法连接成参考平面(如颅底平面SN、眶耳平面FH、下颌平面MP等),再基于参考平面进行各项指标的测量,测量项目包括角度测量(如SNA角、ANB角)、线距测量(如NA距、NB距)及比例测量(如有效上颌长度、下颌体长度),最终通过数据分析评估颅颌面结构的协调性。
常用头影测量指标及其临床意义
头影测量指标可分为骨骼、牙齿及软组织三大类,综合反映患者的错颌机制。
骨骼测量指标
-
矢状向骨骼关系
 (图片来源网络,侵删)
(图片来源网络,侵删)- SNA角:由蝶鞍点(S)、鼻根点(N)与上齿槽座点(A)构成,反映上颌骨相对于颅底的前后位置,正常值约82°±3°,SNA角增大提示上颌前突,减小提示上颌后缩。
- SNB角:由蝶鞍点(S)、鼻根点(N)与下齿槽座点(B)构成,反映下颌骨相对于颅底的前后位置,正常值约80°±3°,SNB角增大提示下颌前突,减小提示下颌后缩。
- ANB角:由上齿槽座点(A)、鼻根点(N)与下齿槽座点(B)构成,是上下颌骨相对位置的差异指标,正常值2°±2°,ANB角增大提示上颌相对前突或下颌后缩,减小反之。
-
垂直向骨骼关系
- MP-FH角:下颌平面(MP,通过颏下点与下颌角点的连线)与眶耳平面(FH)的夹角,反映下颌骨的倾斜度,正常值约25°±3°,增大提示下颌顺时针旋转(面部垂直高度增加),减小提示逆时针旋转(面部垂直高度不足)。
- PP-FH角:上颌平面(PP,由腭骨前后缘中点连线)与FH平面的夹角,反映上颌骨的倾斜度,正常值约2°±3°,增大提示上颌后下旋转,减小提示前上旋转。
牙齿测量指标
- U1-SN角:上颌中切牙长轴与SN平面的夹角,反映上颌切牙的倾斜度,正常值105°±6°,过大提示上颌切唇倾,过小提示舌倾。
- L1-MP角:下颌中切牙长轴与下颌平面的夹角,反映下颌切牙的倾斜度,正常值97°±5°,异常倾斜可能导致牙根吸收或唇侧骨穿孔。
软组织测量指标
- 鼻唇角:鼻小柱基部与上唇唇缘的夹角,反映上唇与鼻部的协调性,正常值90°~100°,减小提示上唇前突,影响面部美观。
- 颏唇沟深度:下唇与颏部之间的软组织凹陷深度,正常值4mm±2mm,过浅可能导致“凸面型”外观。
以下为常用头影测量标志点及指标总结表:
| 类别 | 标志点/指标 | 定义 | 正常值范围 |
|---|---|---|---|
| 颅部标志点 | 蝶鞍点(S) | 蝶鞍影像的中心点 | |
| 鼻根点(N) | 鼻额缝的最前点 | ||
| 面部标志点 | 上齿槽座点(A) | 上颌牙槽突最前点 | |
| 下齿槽座点(B) | 下颌牙槽突最前点 | ||
| 骨骼角度 | SNA角 | S-N-A夹角,上颌骨位置 | 82°±3° |
| ANB角 | A-N-B夹角,上下颌骨关系 | 2°±2° | |
| 牙齿角度 | U1-SN角 | 上中切牙长轴与SN平面夹角 | 105°±6° |
| 软组织角度 | 鼻唇角 | 鼻小柱基部与上唇唇缘夹角 | 90°~100° |
头影测量的临床应用
头影测量的核心价值在于指导正畸临床决策,通过分析骨骼、牙齿及软组织的协调性,可明确错颌畸形的类型(如骨性Ⅰ类、Ⅱ类、Ⅲ类),判断是否需要联合正颌外科治疗,对于ANB角>8°的骨性Ⅱ类错颌,若上颌前突为主,可能需配合上颌前部节段性 osteotomy;若下颌后缩明显,则可采用功能性矫治器引导下颌发育,头影测量还能预测治疗结果:通过模拟牙齿移动后的位置,评估是否会出现牙根吸收、关节区压力过大等风险,确保治疗方案的安全性与有效性。
在正畸治疗过程中,头影测量还可作为疗效评估的工具,治疗前后对比分析,可观察骨骼、牙齿及软组织的改善程度,例如SNA角减小提示上颌前突得到矫正,U1-SN角减小反映上颌切牙舌倾至正常位置,为调整后续治疗计划提供依据。
相关问答FAQs
Q1:头影测量需要定期拍摄吗?
A:头影测量的拍摄频率需根据治疗阶段和个体情况决定,通常在初诊时拍摄作为诊断依据,方案设计前需精确测量;治疗中若出现骨骼反应异常(如下颌后缩患者使用功能矫治器后SNB角无明显改善),需复查调整方案;治疗结束后拍摄评估疗效,并作为长期随访的基线数据,对于生长发育期的患者,若治疗周期跨越快速生长期,可能需额外拍摄监测骨骼变化。
Q2:头影测量结果会受到哪些因素影响?
A:头影测量结果的准确性受多因素影响:①影像质量:定位偏差(如眶耳平面未与地面平行)或影像模糊会导致标志点定位误差;②标志点定义:部分标志点(如下颌角点)存在个体解剖变异,可能影响一致性;③测量工具:传统手工测量存在人为误差,而计算机辅助测量软件(如Dolphin、OrthoInsight)可提高精度;④生长发育:青少年患者的骨骼处于动态变化中,需结合年龄和骨龄综合分析,避免误判。