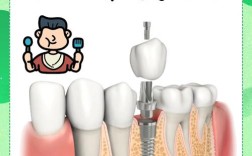
种植牙作为目前修复缺失牙的理想方式,凭借较高的成功率和良好的功能恢复,受到越来越多缺牙患者的青睐,作为一种外科手术,种植牙存在术后并发症的风险,其中感染是最常见且需警惕的问题,种植体感染轻则影响种植牙的使用寿命,重则可能导致种植体松动脱落,甚至引发更严重的口腔及全身健康问题,了解种牙感染的早期症状、进展规律及应对措施,对保障种植效果至关重要。
种牙感染的常见类型及症状表现
种植牙感染根据发生部位、病程阶段及感染范围,可分为种植体周围黏膜炎、种植体周围炎及术后急性感染三种主要类型,每种类型的症状特点存在差异,需针对性识别。
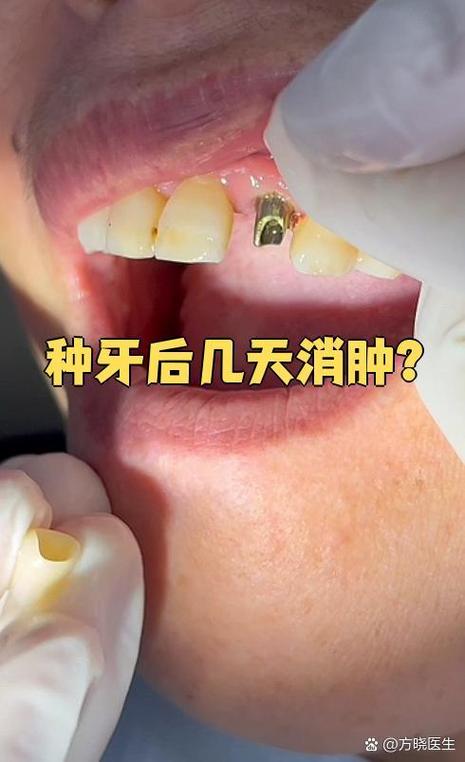
种植体周围黏膜炎:软组织感染的早期信号
种植体周围黏膜炎是局限于种植体周围软组织(牙龈)的炎症,通常由菌斑积聚引发,属于感染初期阶段,若及时干预可有效逆转,其核心症状集中在牙龈局部,表现为:
- 牙龈颜色改变:种植体周围的牙龈颜色从正常的粉红色变为鲜红色或暗红色,牙龈缘可能伴有轻微肿胀,牙龈乳头(牙齿之间的牙龈组织)饱满度增加。
- 牙龈出血:在刷牙、使用牙线或进食时,种植体周围牙龈容易出血,有时甚至可观察到自发性出血或血性分泌物。
- 牙龈质地变化:牙龈组织变软,失去原有的韧性,用轻压探诊时可有凹陷,且易出血。
- 轻微不适感:部分患者可能感到牙龈局部轻微瘙痒、胀痛,但通常不影响正常咀嚼,容易被忽视。
种植体周围炎:骨组织感染的严重阶段
种植体周围炎是种植体周围软组织炎症进展至骨组织的感染,可导致牙槽骨吸收,是种植体失败的主要原因之一,其症状较黏膜炎更严重,且可能伴随种植体稳定性下降:
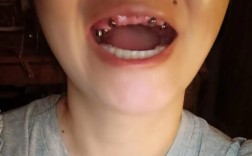
- 牙周袋形成:种植体与牙龈交界处形成深度超过3mm的牙周袋,用牙周探针可探及袋内出血、溢脓(脓液呈灰白色或黄色,有异味)。
- 牙龈退缩:牙龈缘向根方退缩,导致种植体颈部暴露,严重时可见种植体金属部分外露。
- 种植体松动:随着骨吸收加剧,种植体出现不同程度的松动,初期可能在咀嚼硬物时感到晃动,后期甚至可能出现种植体与骨组织分离。
- 咀嚼功能异常:咬合时种植体周围疼痛,或感觉咬合无力、异物感,部分患者可能因疼痛不敢用种植牙咀嚼。
- 持续性口臭:感染部位细菌分解食物残渣产生硫化物,导致口臭反复出现,通过口腔清洁无法改善。
术后急性感染:手术早期的并发症
术后急性感染通常发生在种植术后3-7天内,多与手术操作、术后护理不当或患者自身免疫力低下有关,属于细菌直接种植引发的急性炎症反应:
- 疼痛加剧:术后疼痛持续加重,且服用常规止痛药后无法缓解,疼痛可放射至耳颞部、下颌区域。
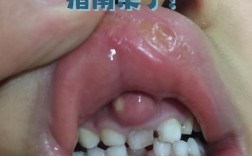
- 局部肿胀明显:种植术区周围组织(面部、牙龈)肿胀范围扩大,皮肤紧绷发亮,可能伴有张口受限、吞咽疼痛。
- 发热及全身不适:体温升高(通常超过38℃),伴有乏力、头痛、食欲不振等全身症状,提示感染可能扩散。
- 脓性分泌物:术区切口或牙龈处可见脓液溢出,脓液黏稠,有时带有血丝,按压周围组织可有波动感。
种牙感染的症状进展规律
种植感染的症状并非一成不变,而是呈现阶段性进展,早期识别对阻止恶化至关重要:
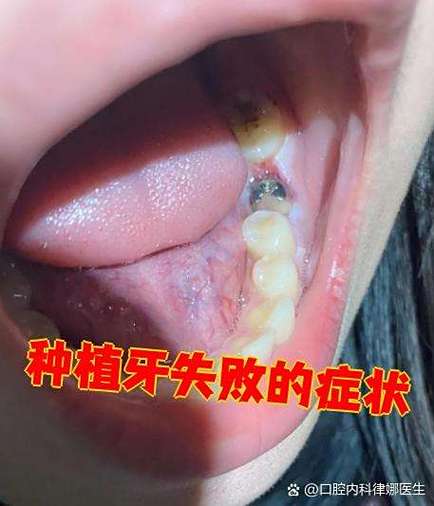
- 潜伏期(术后1-2周):术后初期可能出现轻微肿胀、疼痛,属于正常术后反应,通常3-5天内逐渐缓解,若术后1周后症状无改善或加重,需警惕感染可能。
- 急性期(术后1-4周):术后急性感染多在此阶段显现,表现为疼痛、肿胀、发热等急性炎症症状,若未及时干预,可能发展为慢性感染。
- 慢性期(术后1-3个月及以上):感染转为慢性后,症状可能不典型,如仅有轻微牙龈出血、口臭,但骨吸收持续进展,直至种植体松动脱落,慢性感染病程缓慢,患者易忽视,但危害更大。
种牙感染的伴随症状与高危因素
伴随症状
除上述局部症状外,严重感染可能伴随全身表现,如:
- 淋巴结肿大:颌下、颈部淋巴结肿大、压痛,提示感染扩散至淋巴系统。
- 口腔黏膜溃疡:感染波及周围黏膜时,可能出现糜烂、溃疡,影响进食和说话。
- 种植体周牙龈萎缩:长期慢性感染可导致牙龈组织退缩,种植体“变长”,影响美观。
高危因素
部分人群或情况更容易发生种植感染,需重点预防:
- 患者自身因素:糖尿病(血糖控制不佳)、吸烟(尼古丁影响血液循环)、免疫缺陷疾病(如HIV)、长期服用免疫抑制剂或骨质疏松患者。
- 手术相关因素:手术时间过长、术中污染(如器械消毒不彻底)、种植体植入位置不佳(易堆积食物残渣)、即刻负重(过早受力导致骨创伤)。
- 术后护理因素:口腔卫生维护不当(未正确刷牙、使用牙线)、过早食用过硬或刺激性食物、未遵医嘱服用抗生素或漱口水。
种牙感染的应对与预防建议
早期识别与就医
若出现以下症状,需及时复诊:
- 术后疼痛超过7天且持续加重;
- 局部肿胀范围扩大或出现脓液;
- 牙龈出血、口臭超过2周未改善;
- 种植体出现松动或咀嚼时异常疼痛。
医生通过临床检查(探诊、叩诊、松动度测试)、影像学检查(X光片、CBCT观察骨吸收情况)可明确感染类型及严重程度,并制定治疗方案(如局部清创、抗生素治疗、翻瓣刮治、骨移植等,严重时需取出种植体)。
预防措施
- 术前准备:控制血糖、戒烟、治疗口腔内其他炎症(如牙周炎、根尖周炎),确保口腔健康状况良好。
- 术中规范:选择正规医疗机构,确保无菌操作,缩短手术时间。
- 术后护理:保持口腔卫生(正确使用巴氏刷牙法、牙线、冲牙器),遵医嘱服用抗生素和漱口水,避免过早用种植牙咀嚼硬物,定期复查(术后1周、1个月、6个月及每年1次)。
相关问答FAQs
Q1:种牙后多久可能出现感染症状?如何区分正常恢复和感染?
A:种牙后感染可分为急性感染和慢性感染,急性感染多发生在术后3-7天,表现为疼痛加重、肿胀明显、发热等,与正常术后反应(轻微肿胀、疼痛3-5天缓解)的区别在于:正常反应逐渐减轻,而感染症状持续加重或出现脓液、发热等全身表现,慢性感染则多在术后数月至数年出现,主要表现为牙龈出血、种植体松动、骨吸收,需通过影像学检查与正常生理性骨改建区分,若术后1周后症状无改善或出现异常,应及时就医检查。
Q2:种牙感染不治疗会怎么样?种植体还能保留吗?
A:种牙感染若不治疗,会持续进展,导致牙槽骨吸收加剧,种植体周围支持组织丧失,最终出现种植体松动、脱落,甚至可能影响邻牙健康,早期感染(如种植体周围黏膜炎)通过及时治疗(如洁治、局部上药)通常可保留种植体;中期感染(种植体周围炎早期)需通过翻瓣刮治、骨移植等手术控制炎症,部分患者可保留种植体;晚期感染(骨吸收严重、种植体明显松动)则可能需取出种植体,待骨愈合后重新植入,感染一旦发现,需尽早干预,避免种植体失效。