种植牙作为目前修复缺失牙的有效方式,其成功与否与口腔多因素相关,其中牙龈的健康状况常被关注,所谓“没牙龈”,通常指牙龈萎缩、牙龈组织量不足或角化龈缺失等情况,那么这种情况是否还能进行种植牙呢?需结合具体口腔条件综合判断。
“没牙龈”的常见类型与影响
“没牙龈”并非单一状态,主要包括以下几种情况:

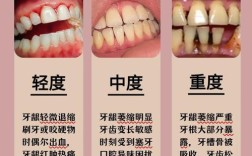
- 牙龈萎缩:多由牙周炎、刷牙方式不当、年龄增长等导致,牙龈边缘向牙根方向退缩,使牙根暴露,牙槽骨随之吸收。
- 角化龈不足:角化龈(附着在牙齿表面的致密牙龈,具有耐磨、抗感染作用)宽度小于2mm时,易发生牙龈退缩、种植体周围炎。
- 牙龈缺失:外伤、肿瘤手术等可能导致牙龈组织完全缺失,缺牙区无牙龈覆盖。
牙龈在种植牙中具有重要作用:封闭种植体与牙槽骨之间的间隙,防止食物嵌塞和细菌入侵;维持口腔软组织美观;分散咀嚼力,保护种植体。“没牙龈”会增加种植难度,但并非绝对禁忌,需通过专业评估制定方案。
“没牙龈”能否种牙?关键看这3点
牙槽骨条件是基础
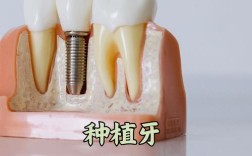
种植牙的核心是“骨结合”,即种植体与牙槽骨紧密结合,若牙龈萎缩伴随牙槽骨严重吸收(如骨宽度不足5mm、高度低于10mm),则需先进行植骨手术(如自骨移植、骨粉填充),等待骨愈合(通常3-6个月)后再种植,若牙槽骨条件尚可(虽吸收但能满足种植体初期稳定性),可考虑同期植骨与种植。
牙龈组织量决定修复效果
- 轻微萎缩/角化龈不足:若牙龈仅轻微退缩,角化龈宽度1-2mm,且无红肿出血,可通过“引导性牙龈再生术”(在缺损区放置生物膜,引导牙龈组织再生)或“游离牙龈移植术”(从上颚取少量牙龈组织移植到缺牙区)增加牙龈量。
- 严重萎缩/牙龈缺失:需先通过软组织增量手术(如结缔组织瓣移植、隧道技术)重建牙龈形态,待牙龈愈合稳定后再种植,否则可能出现种植体暴露、牙龈穿孔等问题。
全身健康状况与口腔卫生
糖尿病患者血糖控制不佳、长期服用抗凝药物、吸烟者(吸烟会影响牙龈愈合)等,需先控制基础疾病;需确保口腔内无未控制的牙周炎,否则需先进行牙周治疗,避免种植体周围炎发生。
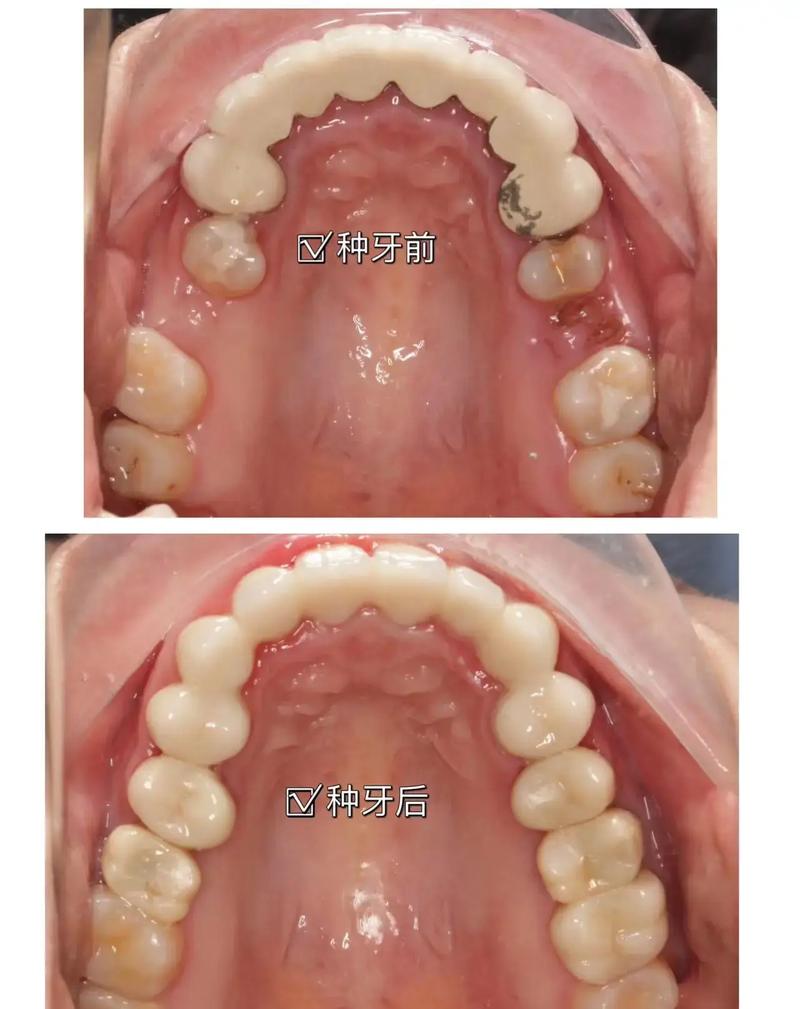
“没牙龈”种牙的常见解决方案
针对不同程度的“没牙龈”,临床中常采用以下联合治疗策略:
| 牙龈问题类型 | 牙槽骨条件 | 推荐治疗方案 | 预期效果 |
|---|---|---|---|
| 轻度牙龈萎缩 | 骨量充足 | 引导性骨组织再生术(GBR)+ 引导性牙龈再生术 | 增加骨量,轻度改善牙龈形态 |
| 角化龈不足(<1mm) | 骨量尚可 | 游离牙龈移植术(FGG)+ 种植体植入 | 增加角化龈宽度,预防种植体周围炎 |
| 严重牙龈萎缩+骨缺损 | 骨量严重不足 | 分期治疗:先植骨(自骨/骨粉)+ 生物膜引导再生,6个月后行软组织增量,再种植 | 恢复骨量与牙龈形态,支持种植体长期稳定 |
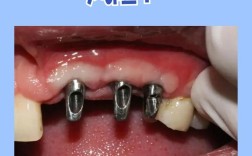
| 外伤导致的牙龈缺失 | 部分骨缺损 | 即刻种植(拔牙同期植入种植体)+ 结缔组织瓣移植 | 减少手术次数,快速恢复美观与功能 |
注意事项:降低种植风险的关键
- 术前精准评估:需通过CBCT(三维影像)测量牙槽骨高度、宽度,牙周探诊检查牙龈健康状况,必要时取模分析牙龈张力。
- 选择经验丰富的医生:软组织增量技术对医生操作要求高,需确保手术切口设计、移植体成活率符合预期。
- 术后严格护理:避免咀嚼硬物、使用含酒精漱口水(影响愈合),戒烟(吸烟者种植失败率是非吸烟者的3倍),定期复查(术后1周、1个月、3个月检查牙龈愈合情况)。
相关问答FAQs
Q1:牙龈萎缩严重,种牙前必须先植骨吗?
A:不一定,若牙槽骨吸收程度较轻(如剩余骨高度≥8mm、宽度≥5mm),且种植体直径与骨宽度匹配,可考虑同期植骨与种植(即“骨增量+种植体植入”一步完成);若骨量严重不足,则需先植骨,待骨结合后再种植,否则种植体初期稳定性不足,易松动失败。
Q2:种牙后牙龈还会继续萎缩吗?
A:若术前牙龈萎缩由牙周炎引起,且未进行系统治疗,种牙后仍可能继续萎缩;若通过软组织增量手术重建了足够的牙龈量,且术后保持良好口腔卫生(正确刷牙、使用牙线、定期洗牙),牙龈通常能稳定,不会继续萎缩,但需注意,种植体周围牙龈比天然牙龈更脆弱,需避免局部刺激。
“没牙龈”并非种植牙的绝对禁忌,关键在于通过专业评估明确牙龈与牙槽骨的具体条件,制定个性化的“骨增量+软组织增量”联合治疗方案,选择正规医疗机构和经验丰富的医生,配合严格的术前准备与术后护理,仍可成功实现种植牙功能与美观的恢复。