牙龈萎缩是口腔临床中常见的牙周问题,主要表现为牙龈缘向牙根方向退缩,牙根暴露,常伴随牙齿敏感、牙缝变大、咀嚼功能下降等,许多患者因此担心“牙龈萎缩后还能不能种牙”,其实这一问题需结合具体病情综合判断,并非所有牙龈萎缩都丧失种牙机会,关键在于剩余牙槽骨的条件、牙龈组织的健康状况以及是否经过规范的术前治疗与术后维护。
牙龈萎缩对种牙的影响
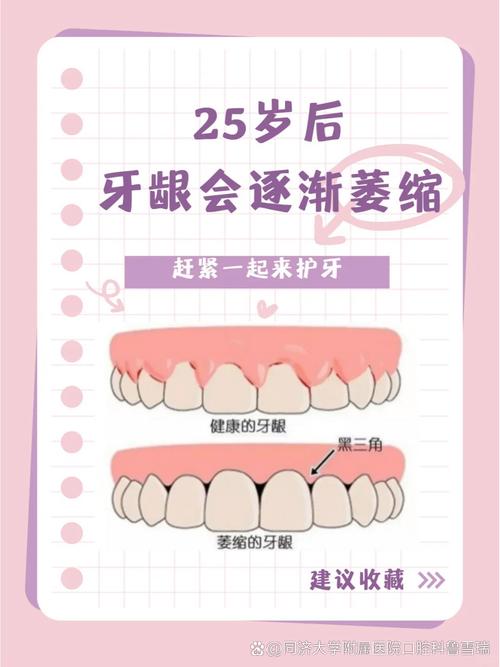
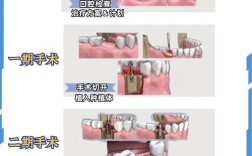
种牙的核心条件是“有足够的牙槽骨支持种植体”,而牙龈萎缩常与牙槽骨吸收相伴发生——长期牙周炎、刷牙方式不当(如横向用力刷牙)、佩戴不合适的义齿、年龄增长等因素,可能导致牙龈和牙槽骨同步萎缩,若牙槽骨量严重不足,种植体缺乏稳固的“土壤”,确实会增加种牙难度或风险;但若萎缩程度较轻,或通过治疗可改善骨量与牙龈条件,种牙仍可实现。
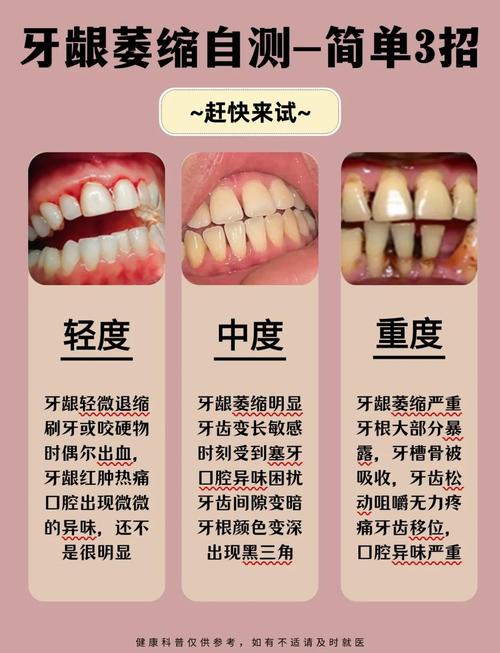
牙龈萎缩患者种牙的可行性评估
轻度牙龈萎缩:通常可直接种牙
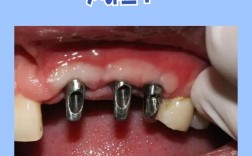
若牙龈退缩量<2mm,牙根暴露轻微,且通过CBCT检查显示牙槽骨高度、宽度能满足种植体植入要求(一般种植体长度需8-10mm,直径≥3.5mm),牙周无活动性炎症(如牙龈出血、牙周袋深度≤3mm),可直接进行种牙手术,此时种植体可替代牙根刺激牙槽骨,延缓骨吸收,术后通过规范维护,牙龈状态可保持稳定。
中度牙龈萎缩:需联合骨增量或软组织移植
当牙龈退缩量达3-4mm,牙槽骨吸收明显(如骨宽度不足种植体直径的1/3,或骨高度低于种植体长度),需先进行“骨增量治疗”,如引导骨再生术(GBR):在骨缺损处植入人工骨粉,覆盖生物膜,引导自体骨再生,3-6个月后待骨量充足再种牙,若牙龈组织过薄(厚度<1mm),还需同期行“软组织移植”,如游离龈瓣移植,从上颚取部分牙龈组织移植至种植区,增加牙龈厚度,降低术后退缩风险,确保种植体周围软组织封闭良好。
重度牙龈萎缩:需多学科联合治疗
牙龈退缩>4mm,牙根大面积暴露,牙槽骨吸收严重(甚至达到根尖1/3),此时种牙难度较高,需先控制牙周炎症(进行牙周基础治疗或牙周手术),评估骨再生潜力,若骨量严重不足,可能需“骨牵引术”(如牵张成骨)或“上颌窦内外提升术”(针对后牙区上颌骨量不足),待骨条件改善后再种牙,部分患者若骨量无法满足种植要求,或全身状况不适合复杂手术(如未控制的糖尿病、严重骨质疏松),则可能需选择活动义齿或固定桥修复。
牙龈萎缩患者种牙的关键技术与注意事项
技术选择:精准评估与微创操作
- 数字化导板种植:通过CBCT、口扫数据制作3D导板,精准控制种植体植入位置、角度和深度,避开骨量薄弱区域,减少对剩余牙槽骨的损伤。
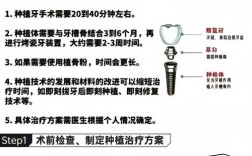
- 即刻种植与延期种植:若牙槽骨条件允许(如新鲜拔牙窝骨量充足),可考虑“即刻种植”,缩短缺牙等待期;若骨量需增量,则选择“延期种植”(骨再生术后3-6个月种植)。
- 亲水表面种植体:选择具有亲水表面的种植体,可加速骨结合(骨结合时间缩短至6-8周),尤其适合骨条件稍差的中度萎缩患者。
注意事项:术前控制与术后维护
- 术前必须控制牙周炎症:牙龈萎缩常由牙周炎引发,若术前存在牙龈出血、牙周溢脓等,需先进行牙周治疗(洁治、刮治、根面平整),待炎症消退后再种牙,否则术后易发生种植体周围炎,导致牙龈进一步萎缩、种植体松动。
- 术后严格口腔卫生维护:使用软毛牙刷、牙线、冲牙器清洁种植体周围,避免食物嵌塞;戒烟(吸烟会降低骨结合成功率,加重牙龈萎缩);每3-6个月复查,检查牙龈状态、种植体稳定性及咬合情况。
牙龈萎缩程度与种牙方案参考
| 萎缩程度 | 临床表现 | 种牙方案 | 预期效果 |
|---|---|---|---|
| 轻度(<2mm) | 牙根轻微暴露,无松动 | 直接种植 | 恢复咀嚼功能,牙龈稳定 |
| 中度(3-4mm) | 牙根暴露明显,牙缝增大 | 骨增量+软组织移植+种植 | 改善美观,降低退缩风险 |
| 重度(>4mm) | 牙根大面积暴露,牙齿松动 | 牙周治疗+骨再生/牵引术+延期种植 | 保留邻牙功能,延缓骨吸收 |
相关问答FAQs
Q1:牙龈萎缩种牙后,牙龈还会继续萎缩吗?
A:部分患者可能发生术后牙龈退缩,主要与术前牙龈厚度、术后口腔卫生维护、是否发生种植体周围炎有关,若术前牙龈较薄、术后清洁不当或出现种植体周围炎(牙菌斑刺激导致),可能导致牙龈进一步退缩,术前需评估牙龈条件并必要时进行软组织移植,术后坚持正确刷牙、使用牙线,定期复查,可显著降低退缩风险。
Q2:牙龈萎缩种牙比普通人更贵吗?
A:可能存在一定差异,牙龈萎缩患者若需联合骨增量、软组织移植等附加治疗,费用会高于直接种植(骨增量费用约5000-15000元/部位,软组织移植约3000-8000元/部位),具体费用需根据萎缩程度、选择的种植体品牌(如欧美品牌费用较高)、医院等级等综合评估,建议术前与医生详细沟通治疗方案及费用明细。