正畸治疗的核心目标之一是通过精确控制牙齿移动实现咬合与面型的改善,而支抗控制则是决定治疗成败的关键,所谓“最强支抗移动模式”,是指在正畸治疗中,通过生物力学原理与临床技术的优化组合,实现目标牙最大程度移动(如前牙大量内收、磨牙远移),同时将支抗牙的位移控制在最小范围(甚至零移动)的牙齿移动策略,这种模式在拔牙病例、骨性错颌代偿治疗、修复前准备等复杂病例中具有不可替代的价值,其本质是对“作用力与反作用力”的极致调控。
最强支抗的生物学与力学基础
支抗的强度取决于“支抗单位”的稳定性与“力系统”的精准性,从生物学角度看,支抗牙的牙周组织健康状况(牙槽骨密度、牙龈附着)、牙根数量(多根牙比单根牙支抗强)以及牙位(磨牙>前磨牙>前牙)是基础;从力学角度看,力的作用点、方向、大小及持续时间是核心,最强支抗移动模式需同时满足两个条件:一是支抗单位具备“绝对稳定性”(如微种植体直接锚固于骨组织),二是力系统实现“精准传递”(避免分力导致支抗牙移位),传统颌内支抗通过增加支抗牙数量(如用4个前磨牙作为支抗内收2个切牙)可增强支抗,但受限于牙周生理性移动,仍无法实现“零位移”;而微种植体支抗通过将支抗单位从牙齿转移至骨骼,从根本上突破了牙周组织的限制,成为目前“最强支抗”的技术载体。
最强支抗移动模式的核心技术类型
(一)微种植体支抗(绝对支抗模式)
微种植体支抗(Micro-implant Anchorage, MIA)是目前公认的“最强支抗”技术,其核心是通过植入颌骨的钛合金种植钉(直径1.2-2.0mm,长度6-12mm)提供“骨性直接支抗”,由于种植钉与骨组织形成骨结合(osseointegration),不受牙齿移动影响,可承受100-300g的持续力,实现目标牙的“三维控移”。
- 技术要点:种植钉植入部位需避开牙根、神经血管(如上颌颧牙槽嵴、下颌颏部、上下颌后牙区根尖下),植入方向与牙长轴平行,确保骨皮质厚度≥1mm;术后施加轻力(50-150g),避免过大力量导致种植钉松动。
- 典型应用:
- 最大支抗前牙内收:拔除4颗第一前磨牙病例,通过植入上颌颧牙槽嵴种植钉,配合滑动法关闭间隙,可实现上颌6颗前牙(切牙+尖牙)整体内收6-8mm,磨牙几乎无前移(支抗丧失<10%);
- 磨牙绝对远移:在第二磨牙与牙槽骨之间植入种植钉,直接施加远中移动力,可将上颌第一磨牙远移8-10mm,无需依赖颌间牵引;
- 垂直向控制:种植钉高位植入(如颧牙槽嵴),结合垂直牵引,可压低伸长的磨牙或伸长的上前牙,改善深覆颌。
(二)强化颌内支抗(多单位联合支抗模式)
在无法使用微种植体的条件下,通过多颗牙齿联合、增加支抗牙数量及辅助装置,可提升颌内支抗强度至“次强”水平。
- 技术组合:
- 多带环联合固定:将支抗牙(如第一磨牙、第二前磨牙)通过带环与弓丝结扎成整体,分散受力,减少单牙移动;
- 腭杆/舌弓辅助:在上颌戴入Nance腭托(抵住硬腭)或下颌舌弓,利用腭部软组织与骨面提供对抗力,防止磨牙近中倾斜;
- 支抗预备:对支抗牙进行牙体预备(如降低牙尖、减少轴面凸度),或制作冠、嵌体增加接触面积,增强抗旋转能力。
- 局限性:即使强化颌内支抗,磨牙仍会发生生理性近中移动(支抗丧失约15-20%),无法达到微种植体的“绝对控制”效果。
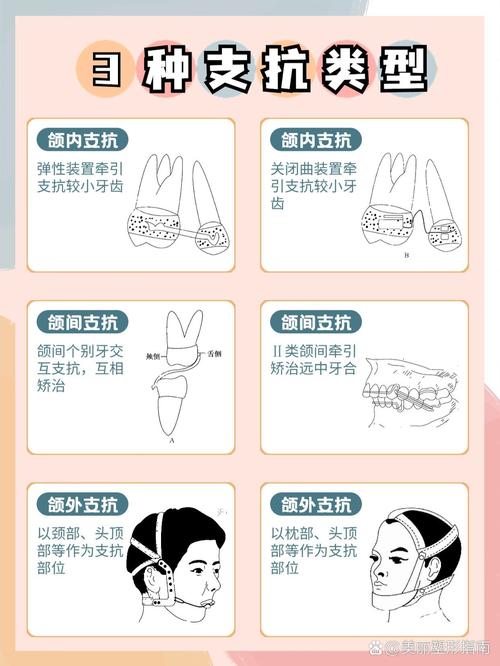
(三)颌间支抗与口外支抗的协同强化
颌间支抗(如Ⅲ类牵引)与口外支抗(如头帽口外弓)通过外部力量辅助增强支抗,常与其他支抗模式联合使用。
- 口外弓+磨牙带环:通过头帽施加颈牵引或枕牵引,力值可达300-500g,可有效抑制上颌磨牙前移,为前牙内收提供空间;
- Ⅲ类牵引强化:在骨性Ⅲ类错颌病例中,通过微种植体支抗压低下前牙,同时配合Ⅲ类牵引牵引上颌磨牙远中,实现“上颌磨牙远移+下颌前牙内收”的协同移动,增强支抗效率。
不同支抗模式的强度对比与选择策略
为直观对比不同支抗模式的强度,以下从支抗等级、稳定性、适用场景等方面进行总结:

| 支抗模式 | 支抗等级 | 支抗稳定性 | 舒适度 | 主要适应症 |
|---|---|---|---|---|
| 微种植体支抗 | 绝对支抗(Ⅴ级) | 高(骨结合) | 中(植入创伤) | 拔牙病例大量前牙内收、磨牙绝对远移 |
| 强化颌内支抗 | 次强支抗(Ⅳ级) | 中(牙周限制) | 高 | 非拔牙病例轻度拥挤、磨牙支抗维持 |
| 口外支抗 | 强支抗(Ⅲ级) | 中(依赖配合) | 低 | 骨性Ⅲ类、Ⅱ类错颌的垂直向控制 |
| 传统颌内支抗 | 中等支抗(Ⅱ级) | 低(易丧失) | 高 | 简单病例的少量牙齿移动 |
| 牙齿本身支抗 | 弱支抗(Ⅰ级) | 极低 | 高 | 单个牙移动(如扭转牙纠正) |
选择策略:
- 优先选择微种植体支抗:对于需要“最大支抗”的复杂病例(如成人严重拥挤、骨性畸形代偿),微种植体支抗因具备绝对控制优势,应作为首选;
- 强化颌内支抗作为替代:对微种植体植入禁忌(如严重骨质疏松、青少年颌骨发育未完成)或患者恐惧有创操作时,可通过多单位联合、腭杆等强化颌内支抗;
- 联合口外支抗弥补不足:对于垂直向异常(如长面型、开颌倾向)的病例,口外支抗可提供额外垂直控制,与微种植体或颌内支抗协同使用。
临床注意事项与风险控制
- 微种植体支抗的风险管理:植入前需拍摄CBCT定位牙根与神经血管,术中无菌操作,术后避免咀嚼硬物,定期复查松动情况(松动率约5-10%);
- 支抗牙牙周健康维护:无论何种支抗模式,均需加强支抗牙的口腔卫生指导,避免因菌斑堆积导致牙周炎,影响支抗稳定性;
- 力系统的精准调控:过大的力会导致支抗牙牙根吸收、种植钉松动,过小的力则会延长治疗时间,需通过定期调整力值(如每4-6周复诊加力)优化移动效率。
“正畸最强支抗移动模式”是生物力学与临床技术的深度融合,其核心是通过微种植体支抗实现“骨性绝对支抗”,结合强化颌内、颌间及口外支抗的协同,达到目标牙最大化移动与支抗牙最小化位移的平衡,随着材料学(如种植钉表面涂层)与数字化技术(如3D打印导板引导植入)的发展,最强支抗的精准性与安全性将进一步提升,为复杂错颌畸形的治疗提供更广阔的空间。
相关问答FAQs
Q1:微种植体支抗一定比传统支抗强吗?是否存在失败风险?
A1:微种植体支抗在“支抗强度”上显著优于传统支抗(如颌内支抗、口外支抗),可实现“绝对支抗”效果,但其强度依赖于种植钉的骨结合质量,失败风险主要包括松动(植入部位骨量不足、受力过大)、感染(口腔卫生不佳)以及折断(材料疲劳),临床可通过术前CBCT评估骨量、选择合适直径/长度的种植钉、术后保持口腔卫生及控制力值(避免>300g)将失败率控制在10%以内,微种植体支抗虽“强”,但需严格掌握适应症与操作规范,并非适用于所有患者。
Q2:使用最强支抗模式会影响牙齿寿命吗?
A2:规范使用最强支抗模式(如微种植体支抗)对牙齿寿命无负面影响,反而可通过改善咬合关系、减少创伤咬合,长期保护牙齿健康,但需注意:①支抗牙在治疗过程中可能出现短暂性牙根吸收(lt;2mm),停加力后可自行修复;②若支抗牙本身存在牙周炎、牙根吸收等病变,需先进行牙周治疗再加强支抗,否则可能加重病变;③治疗后需佩戴保持器(如Hawley保持器、透明保持器),防止复发,最强支抗的安全性关键在于严格的病例筛选与规范的操作流程。