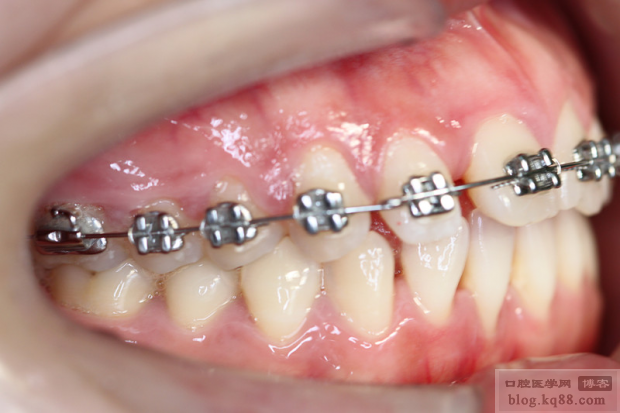
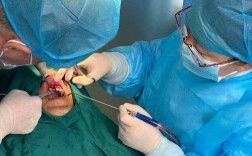
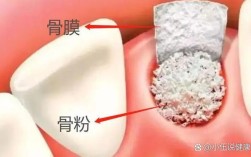
“牙周加速成骨正畸治疗”这个术语,在正畸领域通常指的是通过微创手术干预牙周组织(主要是牙槽骨)来加速牙齿移动和骨改建过程的一种正畸加速技术,其核心目标是缩短整个正畸治疗的时间。
这个概念涵盖了多种具体的技术,其中最常见和最核心的是骨皮质切开术(Corticotomy)及其改良技术(如微创骨皮质切开术 - Minimally Invasive Corticotomy, MDO)。
核心原理
- 传统正畸的局限: 在传统正畸中,牙齿移动依赖于牙周膜的改建和牙槽骨的生理性重建,这个过程相对缓慢,通常牙齿移动速度约为每月1毫米左右,骨改建完全稳定需要更长时间。
- 加速原理: 通过在牙槽骨的特定区域(通常是牙齿移动路径上的皮质骨)进行微创的、有控制的切割或骨折,制造一个“加速区”。
- 激活骨改建: 这种微骨折会触发身体强烈的创伤愈合反应,激活成骨细胞和破骨细胞。
- 暂时性骨重塑: 在加速区内,骨改建过程被显著加速,骨组织变得暂时性地“更软”或更具可塑性。
- 快速牙齿移动: 在这个加速区内,牙齿可以更快速、更轻松地移动,因为骨组织对正畸力的反应更快,阻力减小。
- 周围骨稳定: 在加速区以外的区域,骨改建相对正常,为牙齿提供必要的支抗和稳定性。
主要技术类型
- 骨皮质切开术:
- 方法: 在需要加速移动的牙齿周围的牙龈做切口,翻开黏骨膜瓣,暴露牙槽骨,使用高速手机或超声骨刀在牙根周围的牙槽骨皮质上做多个线性或网状的切口,深度达松质骨。
- 特点: 创伤相对较大,需要缝合,术后反应(肿胀、疼痛)可能较明显。
- 微创骨皮质切开术: 这是目前更主流、更受欢迎的方法。
- 方法: 通常不需要做大的翻瓣手术,通过牙龈上微小的切口(有时甚至用牙周刮治器的工作头或专用的微创器械),在牙槽骨皮质上制造微小的、穿透性的骨折线或隧道。
- 特点: 创伤小、手术时间短、术后肿胀疼痛轻、恢复快、患者舒适度高,效果与传统的骨皮质切开术相当或更优。
其他可能的加速方法(有时也广义归入此类)
- 激光辅助加速: 使用特定波长的激光(如Er:YAG激光)照射牙槽骨,产生微效应,加速骨改建。
- 超声波加速: 利用超声波能量在牙槽骨上制造微效应。
- 药物辅助: 如使用RANKL抑制剂(如Denosumab)等药物暂时性抑制破骨细胞活性,在正畸力去除后可能有助于更快稳定(但这更侧重于稳定而非移动加速,且应用较少)。
适应症
- 成年正畸患者(尤其对治疗时间敏感者)。
- 需要大量牙齿移动的情况,
- 前牙内收(关闭拔牙间隙)。
- 磨牙远中移动。
- 矫正深覆合、深覆盖。
- 矫正开合。
- 骨性畸形正畸掩饰治疗。
- 正畸-正颌联合治疗中,术前正畸阶段加速牙齿移动。
- 希望显著缩短治疗周期的患者。
禁忌症
- 未经控制的牙周炎(活动期)。
- 严重的全身性疾病(如未控制的糖尿病、凝血功能障碍、严重骨质疏松等)。
- 吸烟者(影响骨愈合)。
- 对手术有严重恐惧或无法配合良好口腔卫生维护者。
- 局部牙龈或牙槽骨有严重炎症或病变者。
优势
- 显著缩短治疗时间: 这是最大的优势,研究表明,可缩短治疗时间30%-70%不等,具体取决于病例复杂度和加速技术应用的范围。
- 减轻患者不适: 相比传统正畸,牙齿移动过程中的酸痛感可能减轻(因为移动更“轻松”)。
- 提高患者依从性: 治疗时间缩短,患者更容易坚持完成治疗。
- 可能减少支抗丧失: 在加速区内移动的牙齿速度快,但支抗区(非加速区)的骨改建正常,有助于更好地控制支抗。
风险与注意事项
- 手术风险: 感染、出血、神经损伤(罕见)、术后疼痛肿胀。
- 牙齿敏感: 术后牙齿可能出现短暂性敏感。
- 牙龈退缩: 在手术切口区域可能发生轻微牙龈退缩。
- 牙根吸收: 理论上风险可能略有增加,但研究显示在严格适应症和规范操作下,发生率与传统正畸无显著差异。
- 术后护理要求高: 需要患者严格遵守医嘱,保持极佳的口腔卫生,以预防感染和促进愈合。
- 费用增加: 需要额外的手术费用。
- 非万能: 并非所有病例都需要或适合,不能替代规范的生物力学正畸原则。
- 术后反应: 虽然微创技术反应轻,但仍需一定恢复期。
“牙周加速成骨正畸治疗”(核心是微创骨皮质切开术)是一种革命性的辅助技术,通过微创手术干预牙槽骨,显著加速牙齿移动和骨改建过程,从而大幅缩短正畸治疗周期,它特别适合需要大量牙齿移动的成年正畸患者,虽然存在一定的手术风险和额外费用,但在严格筛选适应症、规范操作和患者良好配合的前提下,其带来的治疗时间缩短的优势非常显著,已成为现代正畸治疗中一个重要的选择。务必由经验丰富的正畸医生和牙周医生/口腔外科医生团队评估和实施。