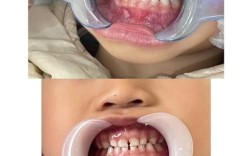
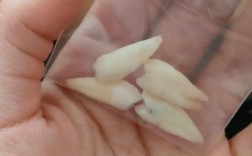
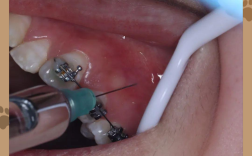
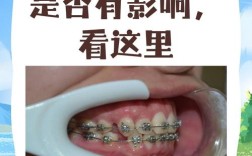
正畸治疗中是否需要拔除埋伏牙,没有绝对的“是”或“否”,需要根据埋伏牙的具体情况、患者的口腔状况、正畸目标以及医生的专业判断来综合决定。 这是一个高度个体化的决策过程。
以下是影响决策的关键因素:
🦷 1. 埋伏牙本身的情况
- 位置和方向: 埋伏牙是位于骨内、牙龈下还是接近牙根?它朝哪个方向?是垂直位、水平位还是倒置?位置越深、方向越异常,牵引萌出的难度和风险越大。
- 与邻牙的关系:
- 压迫邻牙牙根: 是否已经压迫或即将压迫邻近牙齿的牙根,导致邻牙吸收、松动或移位?这是最常见且重要的拔除指征之一。
- 阻碍其他牙齿萌出或排列: 是否占据了其他牙齿正常萌出的位置,导致牙列拥挤或错位?
- 形成囊肿或病变: 埋伏牙周围是否形成了含牙囊肿、牙源性肿瘤或其他病理性病变?病变会破坏骨组织,影响周围牙齿健康,通常需要拔除。
- 牙根发育情况: 埋伏牙的牙根是否已经发育完成?发育中的牙根更容易在牵引过程中受损。
- 牙齿本身的状态: 埋伏牙本身是否有严重龋坏、变色、形态异常或已经坏死?如果牙齿本身没有保留价值,拔除是更合理的选择。
- 类型: 是恒牙(如上颌尖牙、前磨牙、智齿)还是多生牙?多生牙通常没有功能且常导致问题,拔除是首选,恒牙(尤其是尖牙)通常更值得尝试保留。
🧭 2. 患者的口腔状况和正畸目标
- 牙列拥挤程度: 患者本身是否存在严重的牙列拥挤?拔除埋伏牙(尤其是多生牙或位置不佳的恒牙)可能是为其他牙齿创造空间、简化正畸治疗的有效手段。
- 正畸目标:
- 如果目标是获得一个稳定、美观、功能良好的咬合,那么埋伏牙是否对达成这个目标构成阻碍?拔除可能使治疗更简单、更可预测。
- 如果患者强烈希望保留所有天然牙(尤其是重要的前牙或尖牙),那么尝试牵引萌出是合理的选择,但需告知患者复杂性和风险。
- 年龄因素: 年轻患者(青少年)颌骨发育潜力大,牵引萌出成功率相对较高,成年患者骨改建能力下降,空间有限,拔除的可能性增加。
- 口腔卫生状况: 患者口腔卫生习惯如何?牵引萌出过程漫长,需要良好的口腔卫生配合,否则增加牙龈炎、牙周炎风险。
- 患者意愿和依从性: 患者是否理解牵引过程的复杂性(可能需要多次手术、长时间正畸牵引)、费用和时间投入?患者是否愿意并能够严格遵医嘱?
⚕ 3. 医生的专业判断和风险评估
- 正畸医生和口腔外科医生的经验: 是否有处理类似埋伏牙的经验?手术和牵引技术是否成熟?
- 影像学评估: CBCT(锥形束CT)是评估埋伏牙位置、与邻牙关系、骨密度、是否存在病变的金标准,通过CBCT可以精确判断拔除或牵引的可行性、风险和预期效果。
- 预期效果和风险:
- 拔除: 手术风险(如神经损伤、邻牙损伤、感染)、牙槽骨缺损、可能需要后期种植修复(如果是重要牙齿)。
- 保留并牵引: 手术风险(暴露、开窗)、牵引失败(牙根吸收、牙齿移动不到位、无法萌出)、牙龈附着不良、牙齿颜色改变、治疗周期长、费用高、需要正畸和外科密切配合。
- 治疗方案的复杂性和可预测性: 拔除通常是一个相对简单、可预测的步骤,而牵引萌出方案复杂,涉及多学科合作,不确定性更大。
拔除埋伏牙的常见指征
- 压迫邻牙牙根: 导致或可能导致邻牙牙根吸收、松动或移位。
- 形成囊肿或病理性病变: 威胁周围骨组织和牙齿健康。
- 阻碍其他牙齿萌出或排列: 导致牙列严重拥挤或错位。
- 位置极深、方向异常: 牵引萌出难度极大,成功率低,风险高。
- 牙齿本身无保留价值: 严重龋坏、坏死、形态异常。
- 多生牙: 通常无功能且常导致问题。
- 正畸目标简化: 拔除能显著简化治疗、缩短时间、提高可预测性。
- 患者意愿或依从性不足: 无法配合复杂的牵引治疗过程。
尝试保留并牵引埋伏牙的常见情况
- 重要的恒牙(尤其是上颌尖牙): 对咬合和美观至关重要。
- 位置相对较好: 有空间萌出,方向尚可,邻牙牙根未受明显压迫。
- 患者强烈要求保留: 并理解相关风险和复杂性。
- 年轻患者: 颌骨发育潜力大。
- 无病理性病变: 周围骨组织健康。
- 正畸医生和外科医生有丰富经验: 能够制定并执行可靠的牵引方案。
📌 最终决策流程
- 全面检查: 临床检查、X光片(全景片、根尖片)、CBCT扫描。
- 多学科会诊: 正畸医生和口腔外科医生共同分析影像资料,评估埋伏牙情况、患者需求、治疗目标。
- 方案制定: 基于评估结果,制定拔除或牵引萌出(或观察)的详细方案,并充分告知患者利弊、风险、费用、时间。
- 患者知情同意: 患者理解并选择最终方案。
📌 重要提示
- 没有一刀切的答案。 每个埋伏牙案例都是独特的。
- 寻求专业意见至关重要。 务必咨询经验丰富的正畸医生和口腔外科医生进行评估,不要自行决定。
- CBCT是关键。 没有CBCT的精准评估,决策风险很高。
- 充分沟通。 医生需要详细解释所有选项,患者需要理解并参与决策过程。
正畸治疗中拔除埋伏牙是一个常见的临床决策,其核心在于权衡保留牙齿的益处与潜在风险(对邻牙、自身健康、治疗复杂性)以及拔除的利弊(手术风险、功能缺失、可能需修复),最终目标是达到最佳的口腔健康、功能和美观效果。🦷