正畸、颞颌关节紊乱(TMD)和颈椎病这三者之间存在着复杂且相互关联的关系,常常形成一个“恶性循环”,理解这种关联对于预防和治疗非常重要。
以下是它们之间主要的联系和相互作用机制:
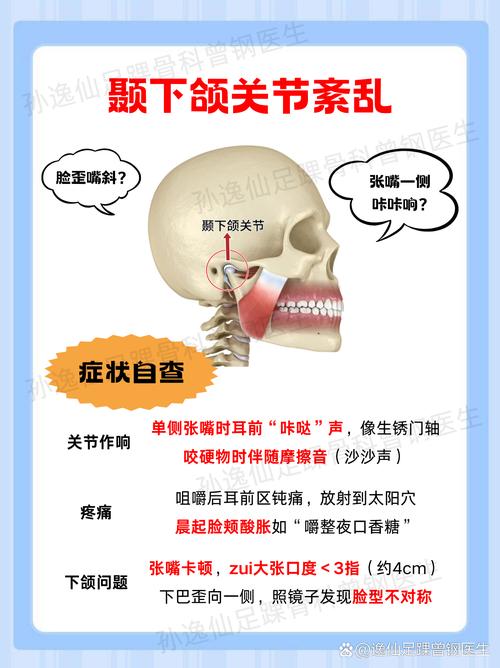
正畸与颞颌关节紊乱(TMD)
- 潜在风险: 正畸治疗本身是TMD的潜在风险因素之一,但并非必然导致TMD。
- 机制:
- 咬合改变: 正畸的核心是改变牙齿的排列和咬合关系,在治疗过程中和治疗后,牙齿的接触方式、颌位关系会发生显著变化,如果这种改变超出了颞颌关节及其相关肌肉的适应能力,就可能引起关节负担增加、肌肉功能紊乱,诱发或加重TMD症状(如关节疼痛、弹响、杂音、张口受限、咀嚼肌酸痛等)。
- 颌位不稳定: 治疗初期或调整阶段,牙齿可能处于不稳定状态,颌位关系不明确,患者可能不自觉地寻找新的舒适位,这种“寻找”过程可能增加关节和肌肉的负担。
- 肌肉适应性: 改变咬合后,咀嚼肌需要时间来适应新的工作模式,在适应期内,肌肉可能处于紧张或疲劳状态,导致疼痛。
- 个体差异: 患者本身的TMD易感性(如关节结构、肌肉张力、神经敏感性等)在正畸过程中会被放大,有潜在TMD问题的患者,正畸可能成为诱发因素。
- 关键点: 现代正畸学非常重视功能性咬合和关节健康,经验丰富的正畸医生会在治疗前评估患者的关节状况,制定方案时尽量考虑关节的承受能力,并在治疗过程中密切监测关节反应,及时调整,并非所有正畸都会导致TMD,但选择专业医生、充分沟通至关重要。
颞颌关节紊乱(TMD)与颈椎病
- 密切关联: TMD和颈椎病在临床中常常同时存在或相互诱发,关系非常密切。
- 机制:
- 解剖与功能联系:
- 肌肉链: 咀嚼肌(如咬肌、颞肌、翼内肌)和颈部肌肉(如胸锁乳突肌、斜角肌、肩胛提肌等)在功能上紧密相连,咀嚼肌的紧张或痉挛会向上牵拉颈部肌肉,颈部肌肉的紧张或痉挛会向下牵拉咀嚼肌,形成“肌肉-肌肉”联动。
- 神经反射: 颞下颌关节和颈椎都接受来自三叉神经和颈神经(特别是C1-C3)的感觉支配,这些神经通路存在交叉和汇聚,因此关节或颈椎的疼痛信号可能相互“串扰”,导致疼痛部位难以准确定位(牵涉痛),颈椎问题引起的疼痛可能被感觉为耳前或下颌痛。
- 姿势影响: 头颈姿势对TMD和颈椎病都有显著影响,头前倾(“乌龟颈”)是常见的不良姿势,这种姿势:
- 增加咀嚼肌(特别是翼外肌)的负荷,使其处于紧张状态,诱发TMD。
- 改变颈椎正常的生理曲度,增加颈椎小关节和周围韧带的压力,加速退变,导致颈椎病。
- 形成恶性循环:TMD疼痛导致患者避免某些咀嚼动作或改变头位,可能加重头前倾;颈椎病疼痛和僵硬也会影响头部位置,进而影响下颌位置和功能。
- 生物力学影响: 颞下颌关节是人体唯一的双侧联动关节,其运动(开闭口、前伸、侧方运动)需要颈椎的稳定性和灵活性作为基础,颈椎活动受限或疼痛会限制下颌的运动范围和自由度,迫使患者用异常方式张口或咀嚼,增加关节负担,反之,TMD导致的张口受限也会影响颈椎的活动(如抬头、转头)。
- 解剖与功能联系:
正畸与颈椎病
- 间接关联: 正畸本身通常不直接导致颈椎病,但通过影响TMD和头颈姿势,可以成为颈椎病的间接诱因或加重因素。
- 机制:
- 诱发或加重TMD: 如前所述,不当的正畸治疗可能诱发或加重TMD。
- 影响头颈姿势:
- 治疗不适: 正畸初期(粘接托槽、弓丝加力)或调整期间,牙齿和牙龈可能出现酸痛、异物感,患者可能不自觉地改变头颈姿势来缓解不适,例如歪头、低头或后仰,长期可能形成不良姿势习惯。
- 口腔操作: 正畸复诊时,患者需要长时间张口,保持固定姿势,如果操作时间较长或患者颈部肌肉较弱,容易导致颈部肌肉疲劳和紧张,诱发或加重颈椎不适。
- 咬合改变后的适应: 咬合改变后,为了寻找舒适位,患者可能不自觉地调整头颈位置,长期形成异常姿势。
- TMD作为桥梁: 正畸导致的TMD症状(疼痛、张口受限)会迫使患者改变咀嚼习惯和头颈姿势,进而增加颈椎负担,加速颈椎退变或诱发症状。
三者关系的核心——恶性循环
- 起点: 不良姿势(如头前倾)或潜在的关节/肌肉问题。
- 正畸介入: 改变咬合关系。
- TMD发生/加重: 咬合改变超出适应能力,或不良姿势影响咀嚼肌功能,导致TMD症状(疼痛、弹响、张口受限)。
- 姿势代偿: TMD疼痛或不适迫使患者改变头颈姿势(如歪头、避免某些动作),或患者本身存在不良姿势,形成恶性循环。
- 颈椎问题出现/加重: 异常姿势和TMD相关的肌肉紧张共同作用,增加颈椎负荷,导致肌肉痉挛、小关节紊乱、神经受压,引发颈椎病症状(颈肩痛、僵硬、手臂麻木/无力、头晕等)。
- 相互加剧: 颈椎病引起的疼痛和活动受限,又进一步限制下颌运动,加重TMD;TMD的疼痛也限制颈部活动,加重颈椎病,正畸治疗过程中的不适也可能加剧这种循环。
重要提示与建议
- 全面评估是关键: 在开始正畸治疗前,务必进行全面的口腔颌面部功能检查和颈椎功能评估,这包括:
- TMD症状筛查(关节弹响、疼痛、张口度、下颌运动轨迹)。
- 咬合分析(静态咬合、动态咬合)。
- 头颈姿势评估(有无头前倾、圆肩等)。
- 颈椎活动度和压痛检查。
- 选择专业医生: 寻找经验丰富、重视功能咬合和关节健康的正畸医生,沟通时要如实告知自己的TMD症状、颈椎不适或不良姿势习惯。
- 个体化治疗方案: 正畸方案应充分考虑患者的关节状况、肌肉功能和头颈姿势,可能需要:
- 先治疗或稳定TMD症状(如使用咬合板、物理治疗)再开始正畸。
- 在正畸过程中密切监测关节反应,及时调整治疗计划。
- 采用更温和的矫治力或阶段性治疗。
- 多学科协作: 如果TMD和颈椎问题严重或复杂,正畸医生可能需要与口腔颌面外科医生、物理治疗师、康复科医生、甚至神经科医生合作,制定综合治疗方案。
- 患者自我管理:
- 保持良好姿势: 避免长时间低头看手机/电脑,使用符合人体工学的桌椅,定时做颈部拉伸放松操。
- 避免不良习惯: 如咬牙、磨牙(夜磨牙需干预)、单侧咀嚼、托腮等。
- 热敷与冷敷: 在TMD或颈椎急性疼痛期,可遵医嘱进行冷敷或热敷。
- 适度锻炼: 加强颈部肌肉力量(如靠墙站立、米字操等)和核心肌群,但避免剧烈或不当运动。
- 及时反馈: 正畸期间或治疗后,一旦出现TMD或颈椎不适,立即告知你的正畸医生和相关专科医生,不要拖延。
正畸、TMD和颈椎病三者紧密相连,形成了一个复杂的“姿势-肌肉-关节-神经”相互作用网络,理解这种关联,在正畸治疗前进行充分评估,治疗中密切监测,并采取多学科协作和患者自我管理的综合策略,是预防和处理相关问题、确保治疗安全和效果的关键。 如果你正在考虑正畸或已出现相关症状,务必寻求专业医疗团队的全面评估和指导。