从初诊沟通到长期维护的5大关键步骤(新手医生必看)
在口腔医疗领域,种植牙因其“媲美天然牙”的功能与美观优势,已成为缺牙修复的首选方案。接诊质量直接决定患者信任度、方案转化率及长期治疗效果,作为牙科专家,我结合15年临床经验与诊所运营实践,总结出“种植牙接诊标准化流程”,涵盖从初诊接触到术后维护的全链路细节,助力医生提升接诊效率,让患者从“犹豫”到“安心”,实现口碑与业绩双增长。
接诊前:精准准备,打造“专业第一印象”
患者走进诊室的3分钟内,已对诊所环境、医生形象、服务细节形成初步判断,种植牙接诊前的准备,需围绕“消除陌生感、建立专业感”展开。
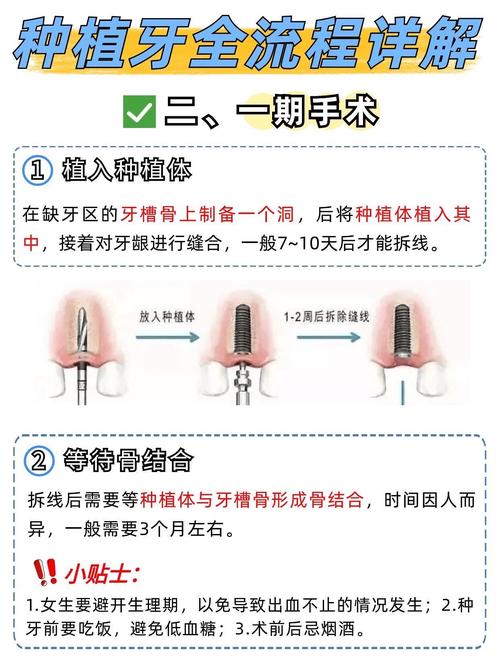
环境与设备:让患者“看见”专业
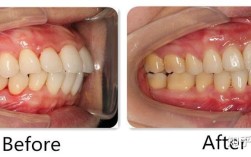
- 诊室布置:种植专属诊区需突出“技术感”——可播放种植牙科普动画(如3D导板技术、即刻种植流程),墙面张贴成功案例对比图(需经患者授权),桌上摆放种植体品牌模型(如Nobel、Straumann、ITI等)及数字化设备(口扫仪、CBCT)宣传册。
- 设备预检:确保口扫仪、CBCT、消毒设备处于备用状态,避免接诊时因设备故障打断流程,提前准备患者资料夹(含既往病历、影像片袋、方案书模板),体现“细节控”。
资料与知识:预判患者需求
- 患者信息前置:前台登记时,简单记录缺牙时长、缺牙原因(牙周炎、外伤、老龄化)、是否有种植牙咨询史,提前标注“高需求”(如对美观要求高的年轻患者)或“谨慎型”(对费用敏感的老年患者)。
- 知识储备:熟悉主流种植体系统的适应症(如骨质疏松患者可选亲水性表面种植体)、骨增量技术(GBR、上颌窦提升)的优缺点,以及当地医保/商业保险政策(部分商业保险覆盖种植牙部分费用)。
心态调整:从“医生”到“修复顾问”
种植牙患者往往伴随“焦虑”(怕疼、怕失败)与“期待”(想恢复咀嚼功能),接诊时需放下“权威感”,以“共情者”姿态切入:想象自己是缺牙10年的患者,最关心什么?“疼不疼?”“能用多久?”“要花多少钱?”——提前想好答案,才能从容应对。
初诊沟通:3步打开“患者心门”,挖掘真实需求
初诊沟通的核心不是“推销种植牙”,而是倾听患者的“缺牙困扰”与“修复期待”,通过精准提问找到“决策触发点”。
第一步:开放式提问,让患者主动倾诉
避免直接问“你想做种植牙吗?”,而是从“生活场景”切入:
- “您现在缺牙后,吃饭最不方便的是哪类食物?(如排骨、坚果)”
- “除了吃饭,缺牙还给您带来哪些困扰?(如说话漏风、不敢笑、邻牙松动)”
- “之前有没有了解过其他修复方式?(如活动假牙、固定桥)为什么没选择?”
通过这些问题,患者会感受到“医生在关心我,而不是我的钱包”,从而放下戒备,年轻患者可能更在意“美观”,老年患者可能更关注“咀嚼功能”,需针对性记录。
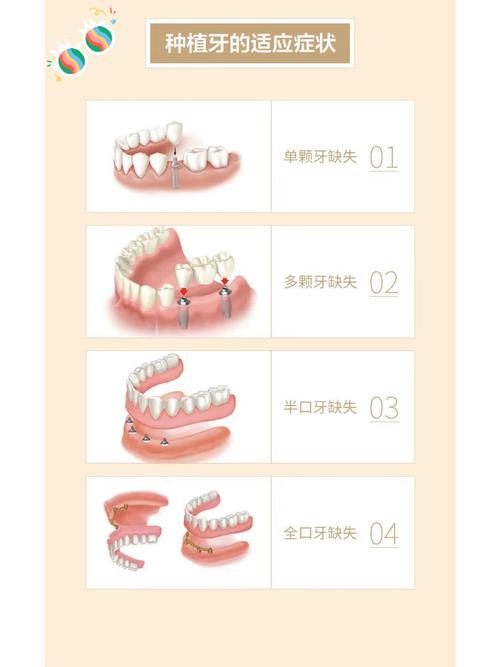
第二步:痛点放大,强化“修复必要性”
患者对“缺牙危害”的认知不足时,需用“可视化语言”放大痛点:
- 功能层面:“长期缺牙会导致邻牙倾斜、对颌牙伸长,后期可能需要多颗牙一起治疗,费用更高。”
- 健康层面:“食物嵌塞引发牙周炎,还可能增加胃病、糖尿病风险(引用临床研究数据)。”
- 心理层面:“缺牙不敢笑,影响社交自信,长期焦虑可能影响睡眠。”
注意:避免恐吓,而是用“后果+解决方案”的逻辑,让患者意识到“修复越早,代价越小”。
第三步:需求分类,定制“沟通侧重点”
根据患者年龄、职业、经济状况,将需求分为3类,针对性调整话术:
| 患者类型 | 核心需求 | 沟通侧重点 |
|--------------|-----------------------------|---------------------------------------------|
| 年轻患者 | 美观、耐用、恢复快 | 强调“即刻种植+临时冠”当天戴牙、全瓷冠自然通透度 |
| 中老年患者 | 咀嚼功能、性价比、操作便捷 | 推荐微创种植(创口小、恢复快)、解释种植体终身质保 |
| 高焦虑患者 | 安全、疼痛控制、医生经验 | 展示医生资质(种植专科认证)、成功案例数、无痛麻醉技术 |
全面检查:用“数据+影像”构建“可信赖的诊断依据”
种植牙是“精密修复工程”,任何遗漏都可能导致失败,检查环节需做到“全面、细致、可视化”,让患者直观理解“为什么需要这些检查”。

口腔临床检查:从“表面”到“深层”
- 视诊:观察缺牙区牙龈形态(是否有炎症、退缩)、邻牙松动度、咬合关系(是否有深覆颌、偏颌)。
- 探诊:用牙周探针测量牙周袋深度(>5mm需先治疗牙周炎)、缺牙区牙槽嵴宽度(是否需要骨增量)。
- 触诊:检查颌骨是否有压痛、隆起,排除颌骨囊肿或肿瘤。
技巧:检查时边操作边解释,如“您的牙龈有点红肿,需要先做牙周基础治疗,否则种植体周围炎风险会增高,就像在松软的土地上盖房子,不牢固”。
影像学检查:数字化精准评估
- CBCT(必做):拍摄3D影像,重点评估:
- 骨量:缺牙区牙槽嵴高度、宽度(种植体直径通常3.5-5mm,长度8-12mm,骨高度需>8mm);
- 骨密度:根据Hounsfield值判断骨质类型(Ⅰ类骨为致密骨,愈合快;Ⅳ类骨为疏松骨,需植骨);
- 重要结构:种植区与下牙神经管、上颌窦的距离(下颌需>2mm,上颌需>1mm)。
- 口内扫描(可选):对前牙美观区患者,扫描获取牙模,用设计软件模拟种植后冠部形态,让患者“预览”效果。
可视化呈现:用CBCT影像在电脑上演示“种植体植入位置”,标注“避开神经”“骨量充足”等关键信息,患者会立刻明白“为什么需要植骨”或“为什么选择短种植体”。
全身健康评估:排除“绝对禁忌症”
种植牙虽是微创手术,但部分全身疾病需控制后才能进行:
- 禁忌症:未控制的严重心脏病、高血压(>160/100mmHg)、糖尿病(空腹血糖>8mmol/L)、骨质疏松(长期服用双膦酸盐类药物者需谨慎);
- 相对禁忌症:吸烟(每天>10支者种植失败率增加3倍,需术前戒烟1周)、长期服用抗凝药(如阿司匹林,需停药3-7天,心内科医生评估)。
沟通话术:“您的高血压目前控制得不错,但手术时紧张可能导致血压波动,建议术前1天测个血压,我们再调整麻醉方案,确保安全。”
方案设计:用“个性化+可视化”让患者“说YES”
方案设计是接诊的“临门一脚”,需避免“一套方案包打天下”,而是结合患者需求、检查结果,提供“2-3个选项”,并清晰对比优劣,让患者感觉“这是我自己的选择”。
方案定制:3大维度匹配需求
- 种植体选择:根据骨质、预算推荐(以主流品牌为例):
- 高端:Nobel Biocare(瑞锆)、Straumann(士卓曼)——适合骨质差、追求长期稳定性的患者;
- 中端:Osstem(奥齿泰)、Dentium(登腾)——性价比高,适合骨质条件尚可的患者;
- 特殊:亲水性种植体(如Straumann BLX)——适合糖尿病患者、吸烟者,骨结合速度更快。
- 手术方式:根据骨量选择:
- 即刻种植(拔牙后立即植入)——适合前牙区、骨量充足、无急性炎症的患者;
- 延期种植(拔牙后3-6个月)——适合有慢性炎症、骨量不足需植骨的患者;
- 微创种植——借助数字化导板,创口<5mm,恢复快,适合怕疼患者。
- 修复设计:根据缺牙数量选择:
- 单颗牙:种植体+全瓷冠(强度高、美观);
- 多颗牙:种植桥(减少种植体数量,降低费用);
- 半口/全口:All-on-4/6技术(仅需4-6颗种植体,恢复全天咀嚼功能)。
可视化沟通:让患者“看见”方案
- 3D方案演示:用种植设计软件(如NobelClinician、Straumann CARES)模拟种植体植入位置、角度、深度,以及修复后的牙冠形态,动态展示“咬合是否顺畅”“邻牙是否协调”。
- 费用透明化:列出明细表(种植体+基台+牙冠+手术费+检查费),并解释“为什么这个价格”:“您选择的是亲水性种植体,比普通种植体贵2000元,但骨结合时间缩短1/3,降低失败风险”。
- 风险告知:客观说明可能的并发症(如感染、神经损伤、种植体脱落),并强调“发生率<5%,且可通过规范操作规避”,同时出示《种植牙知情同意书》,让患者签字确认,既保护医生,也让患者感受到“被尊重”。
促成技巧:用“紧迫感”推动决策
当患者犹豫时,可适当用“稀缺性+利益点”引导:
- “本月有种植体品牌补贴活动,立减3000元,下个月就结束了。”
- “您现在骨量还够,如果再拖半年,可能需要植骨,费用增加1万,恢复时间也延长。”
- “我们已经为您预留了下周的手术档期,需要先定金500元锁定吗?”(避免患者“回去考虑”后流失)
术后随访:从“一次性服务”到“终身健康管理”
种植牙的成功,不仅靠手术技术,更靠“长期维护”,术后随访能提升患者满意度,降低并发症风险,还能通过“老带新”带来转介绍。
术后即时指导:消除“术后焦虑”
手术当天,向患者及家属发放《种植牙术后护理手册》,重点说明:
- 饮食:术后2小时温凉流食(粥、酸奶),1周内避免患侧咀嚼,1个月内禁食过硬、过黏食物;
- 口腔卫生:术后24小时刷牙(避开术区),用漱口水(如氯己定)每日3次,术后1周拆线;
- 紧急情况:若出现术区肿胀加剧、出血不止、下唇麻木,立即联系诊所。
技巧:术后1小时内,医生亲自打电话回访:“张阿姨,手术还疼吗?有没有哪里不舒服?”患者会感受到“被重视”,信任度倍增。
定期复查:早发现、早处理
- 术后1周:拆线,检查伤口愈合情况;
- 术后1个月:评估牙龈形态,调整咬合;
- 术后3-6个月:拍摄CBCT,确认骨结合(种植体与骨组织融合);
- 每年1次:复查种植体周围状况(探诊深度、出血指数),清洁种植体基台。
数据支撑:研究表明,定期复查的患者,种植体周围炎发生率降低40%,使用寿命延长10-15年。
长期关怀:从“患者”到“朋友”
- 节日发送祝福短信,提醒“该复查啦”;
- 建立“种植牙患者群”,定期分享护牙知识、优惠活动;
- 对10年以上患者,赠送“深度洁牙”服务,传递“您的种植牙,我们管一辈子”的理念。
写在最后:种植牙接诊的本质是“信任传递”
种植牙接诊没有“万能话术”,但有“万能逻辑”:用专业消除疑虑,用共情建立信任,用细节打动人心,作为医生,我们不仅要“种好牙”,更要“接好人”——让患者在每一个环节感受到“被重视、被理解、被负责”,这才是种植牙接诊的终极密码。
患者的“犹豫”往往源于“未知”,医生的“专业”照亮未知的灯”,当你真正站在患者角度思考问题,业绩与口碑自然会随之而来。