核心设计原则
-
生物相容性与骨结合:
- 材料选择: 种植体、基台、修复体材料必须具有优良的生物相容性,无毒、无致敏、无致癌性,钛及其合金(如纯钛、Ti-6Al-4V)是金标准,氧化锆陶瓷因其美学和生物相容性在特定区域(如前牙美学区)应用增多。
- 表面处理: 种植体表面(如喷砂酸蚀、阳极氧化、羟基磷灰石涂层)对促进骨细胞附着、增殖和分化至关重要,直接影响骨结合的速度和质量,合理设计需选择适合患者骨质条件的表面处理技术。
- 无菌操作: 手术过程中的严格无菌是避免感染、确保骨结合成功的基础。
-
力学分布与负荷控制:
- 分散咬合力: 种植牙的设计必须能有效承受并分散咀嚼力,避免应力集中在种植体-骨界面或修复体内部,防止骨吸收、种植体松动或修复体折裂。
- 避免侧向力/非轴向力: 种植体缺乏天然牙的牙周韧带缓冲,过大的侧向力是导致失败的主要原因之一,设计应确保咬合力尽可能沿种植体长轴传递。
- 种植体数量与位置: 根据缺牙情况、骨质条件、咬合关系,合理设计种植体的数量、分布和植入位置(角度、深度),以形成稳定的支持基础,后牙区通常需要更多种植体支持多颗牙或全口修复。
- 基台设计: 基台的连接方式(内连接、外连接)、角度、高度、材料影响力的传导和稳定性,角度基台可帮助调整修复体方向,减少侧向力。
- 修复体设计: 牙冠/桥体的形态、咬合面设计(尖窝形态、接触点位置)、材料强度都需考虑咬合力的分布和分散。
-
空间与软组织考量:
- 骨量评估: 通过CBCT精确评估缺牙区骨高度、宽度、密度,是决定种植体直径、长度、是否需要植骨/上颌窦提升/骨劈开等手术方案的基础。
- 软组织美学: 尤其在前牙美学区,种植体植入的三维位置(唇舌向、近远中向、垂直向)必须考虑未来牙龈乳头高度、龈缘形态的建立,基台穿龈轮廓、个性化基台、临时修复体的设计对引导牙龈塑形至关重要。
- 邻牙与对颌牙关系: 设计需考虑与邻牙和对颌牙的咬合关系、接触点位置,避免干扰或创伤。
-
长期稳定性与可维护性:
- 抗旋转设计: 种植体-基台连接方式需具备良好的抗旋转能力,防止修复体松动。
- 平台转移: 采用平台转移设计(基台直径小于种植体平台直径),可将微生物和微动产生的应力集中在种植体内部,减少边缘骨吸收。
- 螺丝固位 vs 粘接固位: 螺丝固位(尤其是前牙美学区)便于清洁和维修,避免粘接剂残留问题;粘接固位在某些后牙多单位修复中可能更简便,合理选择并优化设计。
- 可及性: 修复体设计需考虑未来清洁和维护的便利性,避免形成清洁死角。
- 材料耐久性: 修复体材料需具备足够的强度和耐磨性,能长期承受咀嚼功能。
关键设计环节与考量
-
种植体选择:
- 直径: 根据骨宽度和修复需求选择(常规3.5-5.0mm,窄种植体3.0-3.5mm,宽种植体>5.0mm),过小可能强度不足,过大可能损伤骨壁。
- 长度: 通常需要8-13mm以上,以确保足够的骨结合面积和稳定性,骨高度不足时需考虑植骨或选择特殊设计(如短种植体)。
- 形态: 锥形、螺纹设计影响初始稳定性和骨结合,光滑颈部设计有助于减少边缘骨吸收。
- 表面处理: 根据骨质(D1-D4骨)选择合适的表面处理(粗糙表面利于骨结合,尤其适用于骨质不佳者)。
- 品牌与系统: 选择临床证据充分、设计成熟、质量可靠的品牌和系统。
-
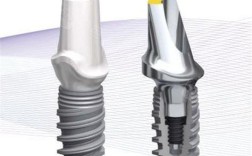
基台设计:
- 类型: 成品基台 vs 个性化基台,个性化基台能更好地优化穿龈轮廓、角度和位置,尤其适用于美学区和复杂病例。
- 角度: 标准基台(0°)或角度基台(15°, 25°, 30°等),角度基台用于补偿种植体植入方向与修复体理想位置之间的偏差,减少侧向力。
- 材料: 钛合金、氧化锆、PEEK等,钛合金强度高,氧化锆美学效果好,PEEK弹性模量接近骨组织。
- 连接方式: 内连接通常更稳定,抗旋转好,平台转移更易实现。
-
修复体设计:
- 材料:
- 全瓷: 美学性能最佳,生物相容性好,强度足够(如二硅酸锂玻璃陶瓷、氧化锆),前牙美学区首选。
- 金属烤瓷: 传统选择,强度高,但金属边缘可能影响美观和生物相容性(镍过敏风险)。
- 高密度聚合物: 如PEEK,弹性模量接近骨组织,减轻骨负荷,美观性不如全瓷,适用于特定情况(如对颌牙重度磨损)。
- 形态:
- 咬合面: 尖窝形态需模拟天然牙,分散咬合力,避免早接触和干扰,通常设计为组牙功能或尖牙保护颌。
- 邻面接触点: 位置和大小需模拟天然牙,保证食物排溢和自洁,同时避免过大导致食物嵌塞或过小导致邻牙移位。
- 轴面外形: 协调美观,提供足够的突度利于牙龈健康。
- 固位方式: 螺丝固位或粘接固位(见上文)。
- 咬合调整: 精确的咬合调整是保证长期成功的关键,需在修复体戴入后仔细检查并调整,确保正中、前伸、侧向咬合无早接触和干扰。
- 材料:
-
数字化设计(CAD/CAM):
- 流程: CBCT数据获取 + 口内扫描/模型扫描 + 计机辅助种植规划软件(如NobelClinician, BlueSkyPlan等) + 3D打印手术导板 + 数字化基台设计 + 数字化修复体设计/切削。
- 优势: 提高种植体植入位置、角度、深度的精确性;优化修复体设计;缩短治疗时间;提升可预测性;改善医患沟通。
- 核心: 数字化工具是手段,合理的设计理念才是核心,数字化设计必须基于前述的生物力学和生物学原则。
个体化考量
- 患者因素: 年龄、全身健康状况(糖尿病、骨质疏松、吸烟等)、口腔卫生习惯、咬合习惯(紧咬牙、夜磨牙)、美学期望、经济预算。
- 局部因素: 缺牙位置(前牙美学区 vs 后牙功能区)、缺牙时间、骨质条件(高度、宽度、密度)、软组织状况(牙龈厚度、生物型)、邻牙和对颌牙状态。
- 术者因素: 医生的经验、技术、理念以及对不同种植系统和材料的熟悉程度。
合理设计的目标总结
一个合理的种植牙设计最终应实现:
- 长期成功率: 高的骨结合率,稳定的骨水平,无种植体松动、折断、感染等并发症。
- 功能恢复: 良好的咀嚼效率,舒适无异物感,发音正常。
- 美学效果: 自然逼真,与邻牙协调,牙龈健康美观(尤其在前牙区)。
- 生物相容性: 无过敏反应,组织无不良反应。
- 可维护性: 易于清洁,便于日后可能的维修或更换。
- 患者满意度: 功能、美观、舒适度达到患者期望。
合理的种植牙设计绝非简单的“选个种植体、打个牙冠”,而是一个基于循证医学、生物力学、材料学、美学和患者个体情况的系统性、个体化工程,它需要经验丰富的种植团队(种植外科医生、修复医生、技师)在充分评估患者条件后,运用先进技术和专业知识,共同制定并执行一个以长期成功、功能、美学和维护性为核心目标的综合方案,患者与医生的充分沟通和配合也是设计成功的重要保障。