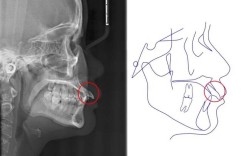
矫正牙齿(正畸治疗)和颞下颌关节(TMJ)之间的关系非常密切且复杂,两者相互影响,理解这种关系对于制定成功的正畸治疗方案至关重要,尤其是对于已有或潜在TMJ问题的患者。
以下是对两者关系的详细分析:
🦴 1. 颞下颌关节(TMJ)的基本功能
- 定义: TMJ是连接下颌骨(下巴)和颅骨(颞骨)的关节,位于耳朵前方。
- 功能: 负责完成张口、闭口、咀嚼、说话、吞咽等所有下颌运动。
- 结构: 关节盘(位于关节头和窝之间的纤维软骨垫)、韧带、肌肉(主要是咀嚼肌群)共同作用,确保关节运动的顺畅和稳定。
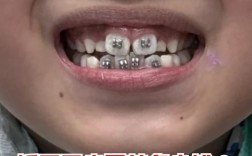
- 咬合与TMJ: 上下牙齿的咬合关系(即“咬合”)是影响TMJ功能和健康的最重要因素之一,一个稳定、协调的咬合有助于关节处于最舒适、压力最小的位置;而不良的咬合(如深覆合、深覆盖、反合、锁合、牙齿缺失、不良修复体等)可能导致下颌位置偏移,增加关节负担,引发或加重TMJ问题。
🦷 2. 牙齿矫正(正畸治疗)对颞下颌关节的影响
牙齿矫正的核心目标是移动牙齿到理想位置,建立稳定、健康、美观的咬合关系,这个过程对TMJ的影响是双向的:
✅ 积极影响(通常期望的结果)
- 改善咬合关系: 这是最主要的目标,通过排齐牙齿、纠正深覆合/深覆盖、调整中线、建立尖窝交错关系等,可以:
- 恢复下颌自然位置: 让下颌在关节窝内处于最放松、最稳定的位置,减少关节盘和关节头的异常压力。
- 平衡咀嚼肌群: 咬合改善后,咀嚼肌群(如颞肌、咬肌、翼内肌)的张力趋于平衡,减少肌肉痉挛和疼痛。
- 减轻或消除TMJ症状: 对于因不良咬合引起的关节弹响、杂音、疼痛、张口受限等问题,成功的矫正治疗可以显著缓解甚至消除这些症状。
- 稳定关节: 建立良好的咬合后,关节的受力更均匀,长期来看有助于维持关节健康。
⚠️ 潜在风险或负面影响(需要警惕和预防)
- 矫正过程中的暂时性不适: 在牙齿移动、咬合调整的初期,关节和肌肉可能需要一个适应期,可能出现短暂的轻微疼痛、弹响或张口不适,这通常是暂时的。
- 加重原有TMJ问题:
- 如果患者存在未被识别或未处理的TMJ紊乱: 正畸治疗(尤其是需要较大移动或拔牙矫正时)可能成为诱因或加重因素,牙齿移动过程中咬合关系不断变化,可能暂时增加关节的负担,诱发或加重疼痛、弹响、张口受限等症状。
- 治疗设计不当: 如果正畸医生在治疗计划制定时没有充分考虑患者的TMJ状况(如关节盘移位、骨关节炎等),或者移动牙齿的方式导致下颌位置进一步偏移、咬合不稳定,则可能对关节造成不良影响。
- 拔牙矫正的潜在影响: 拔牙(通常拔除前磨牙)是常见的正畸手段,拔牙后,需要利用拔牙间隙进行牙齿移动(如前牙内收、后牙前移),如果移动设计不当,可能改变下颌的旋转角度或前后位置,理论上可能对关节产生一定影响,但在经验丰富的医生精心设计和操作下,拔牙矫正通常不会对健康的TMJ造成长期损害,反而有助于建立更协调的咬合。
- 保持阶段的重要性: 矫正结束后,佩戴保持器维持新的咬合关系至关重要,如果咬合不稳定复发,同样可能再次引发TMJ问题。
🧩 3. 颞下颌关节问题对牙齿矫正的影响
- 增加治疗复杂性和风险: 对于存在明显TMJ紊乱(如疼痛、弹响、张口受限、关节杂音等)的患者,正畸治疗需要更加谨慎。
- 可能需要先处理TMJ问题: 在某些情况下(如急性炎症期、严重的关节盘移位伴功能障碍),医生可能会建议先进行TMJ相关治疗(如咬合板治疗、物理治疗、药物治疗、甚至微创手术等),稳定关节状态,再开始或继续正畸治疗。
- 影响治疗目标和方案:
- 目标调整: 治疗目标可能需要从单纯的“排齐牙齿”调整为“建立稳定、舒适的咬合,保护TMJ”,有时,为了关节健康,可能需要牺牲一些理想化的牙齿排列或面部美学效果。
- 方案选择: 可能需要选择更轻柔的矫正力(如隐形矫正、自锁托槽),避免复杂的牙齿移动或拔牙,优先考虑稳定咬合,可能需要使用咬合板作为治疗的一部分或过渡。
- 影响治疗进程和结果: TMJ症状可能在矫正过程中波动,需要密切监控和及时调整方案,最终效果评估不仅要看牙齿排列,更要看咬合稳定性和关节功能是否改善。
- 多学科协作: 对于复杂的TMJ-正畸病例,正畸医生通常需要与颌面外科医生、物理治疗师、康复科医生等紧密合作。
📌 4. 关键原则和建议
- 全面评估是前提: 在开始正畸治疗前,必须进行全面的口腔检查和TMJ评估。 这包括:
- 详细病史采集(关节症状、头痛、耳部症状、习惯等)。
- 临床检查(关节触诊、听诊、张口度、张口型、咬合分析、肌肉触诊等)。
- 影像学检查(如关节X光片、CT、MRI - MRI是评估关节盘和软组织的金标准)。
- 必要时进行模型分析、头影测量分析等。
- 沟通与知情同意: 医生应充分告知患者正畸治疗与TMJ的潜在关系、风险和预期效果,特别是对于已有TMJ问题的患者,患者需理解治疗目标可能因关节状况而调整。
- 个体化治疗计划: 没有放之四海而皆准的方案,治疗计划必须基于患者的具体牙齿问题、TMJ状况、年龄、全身健康状况、诉求等量身定制。
- 经验丰富的医生: 选择一位在正畸学和TMJ领域都有丰富经验的正畸医生至关重要,他们能识别潜在风险,制定合理的治疗策略,并在治疗过程中密切监控TMJ状况。
- 循序渐进与密切监控: 治疗过程中应循序渐进施加矫治力,定期复诊(包括TMJ状况的评估),根据反馈及时调整方案,如果出现明显的TMJ症状加重,需暂停治疗并寻找原因。
- 关注舒适性与功能: 治疗过程中应尽量减少不适,优先考虑建立稳定、舒适的咬合关系和健康的关节功能,而非单纯追求牙齿的“完美”排列。
- 保持阶段的重要性: 矫正结束后,严格佩戴保持器,定期复查,确保咬合长期稳定,防止复发影响TMJ。
牙齿矫正和颞下颌关节健康息息相关。成功的正畸治疗通常能通过改善咬合关系来促进TMJ健康;反之,忽视TMJ状况或处理不当的正畸治疗则可能诱发或加重关节问题。
对于考虑矫正牙齿的患者,尤其是已有TMJ症状者,务必在治疗前进行全面的TMJ评估,并与经验丰富的正畸医生充分沟通,制定兼顾牙齿排列和关节健康的个体化治疗方案。 在治疗过程中,保持密切沟通和监控,及时调整策略,是确保最终效果良好、避免并发症的关键。🦷💪🏻