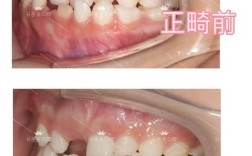
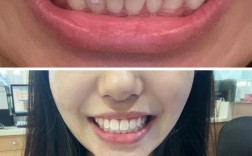
牙周炎患者进行牙齿矫正(正畸治疗)存在显著的风险和潜在危害,强烈不建议在牙周炎未得到有效控制的情况下直接进行矫正。 这是因为矫正过程会施加额外的力量移动牙齿,而牙周炎已经破坏了牙齿赖以稳固的牙周组织(牙龈、牙槽骨、牙周膜等),这可能导致一系列严重问题。

以下是牙周炎矫正牙齿可能带来的主要危害:
-
加速牙周组织破坏和牙槽骨吸收:
- 核心危害: 牙周炎的本质是牙周组织的慢性炎症和进行性破坏,导致牙槽骨吸收,矫正过程中施加的矫治力会直接作用在已经受损的牙周组织上。
- 后果: 这会显著加速牙槽骨的吸收速度,导致牙齿松动度进一步增加,甚至可能在矫正过程中就出现牙齿脱落的风险,原本可能需要多年发展的骨吸收,在矫正力的刺激下可能大大缩短时间。
-
加重牙龈炎症和退缩:
- 机制: 矫正装置(托槽、弓丝、橡皮圈等)会阻碍口腔清洁,使得菌斑堆积更容易,牙周炎患者本身牙龈就处于炎症状态,菌斑刺激会进一步加剧牙龈红肿、出血、疼痛。
- 后果: 牙龈退缩会更加明显,牙根暴露,牙齿敏感度增加,美观受损,并且为菌斑附着提供了更多区域,形成恶性循环。
-
增加牙齿松动和脱落风险:
- 基础薄弱: 牙周炎导致牙周支持组织减少,牙齿本身就已经存在松动。
- 矫治力叠加: 矫正力施加在已经松动的牙齿上,超出了牙周组织所能承受的范围。
- 后果: 牙齿可能出现过度移动,甚至不可逆的松动,最终导致牙齿脱落,这是最严重的危害之一。
-
矫正效果不佳或失败:
- 移动受限: 牙槽骨严重吸收的区域,牙齿移动困难,无法达到预期的矫正目标(如排齐、关闭间隙、调整咬合)。
- 稳定性差: 即使暂时排齐,由于牙周支持不足,牙齿容易复发到原来的位置,矫正效果难以长期维持。
- 计划变更: 可能需要延长矫正时间,甚至无法完成原定的矫正计划。
-
矫正装置相关的并发症风险增高:
- 清洁困难加剧: 牙周炎患者口腔卫生通常较差,矫正装置的存在使得清洁更加困难,更容易导致牙龈炎、牙周炎恶化、龋齿(蛀牙)。
- 装置周围炎症: 托槽、弓丝边缘可能刺激发炎的牙龈,导致溃疡、疼痛。
-
矫正后牙周问题复发和加重:
- 基础未解决: 矫正完成后,如果牙周炎的根本病因(如菌斑控制不佳、咬合创伤等)未得到解决,牙周问题会迅速复发甚至加重。
- 维护要求极高: 矫正后的牙齿排列可能更难清洁,对患者的口腔卫生维护能力要求极高,如果无法维持良好的口腔卫生,牙周炎会迅速恶化,导致矫正效果前功尽弃,牙齿健康受损。
-
治疗复杂性和风险增加:
- 多学科协作需求: 需要牙周科医生和正畸医生紧密合作,制定复杂的治疗方案,增加了治疗难度和时间成本。
- 治疗不确定性高: 即使经过牙周治疗,在矫正过程中仍可能出现预料之外的牙周问题,需要随时调整方案甚至暂停矫正。
- 经济负担重: 长期、复杂的牙周治疗加上矫正治疗,费用高昂。
关键结论与建议:
- 绝对禁忌: 活动期、未经控制的牙周炎是牙齿矫正的绝对禁忌症。 此时强行矫正,弊远大于利,可能导致不可逆的牙齿丧失。
- 治疗顺序至关重要: 必须先进行系统、彻底的牙周治疗,控制炎症,消除病因(如菌斑、牙石),重建牙周健康(包括必要的牙周手术如翻瓣术、植骨术等),只有在牙周状况稳定、炎症得到控制、骨吸收停止后,才能考虑是否适合进行矫正。
- 严格评估: 即使牙周炎经过治疗稳定,正畸医生和牙周医生仍需进行非常严格的评估,判断剩余的牙周支持量是否足以承受矫正力,制定极其谨慎的矫正方案(使用轻力、延长复诊间隔、加强监控)。
- 患者配合是关键: 患者必须具备极高的口腔卫生维护能力和依从性,能够做到每天彻底清洁(包括矫正装置),并严格遵医嘱定期进行牙周维护和专业洁治。
- 终身维护: 对于有牙周炎病史的患者,即使成功完成矫正,也需要进行终身的、定期的牙周专业维护(通常每3-6个月一次),以防止牙周炎复发和进展。
牙周炎患者进行牙齿矫正风险极高,核心在于会加速牙周组织的破坏,导致牙齿松动甚至脱落,并可能使矫正效果大打折扣甚至失败。正确的做法是:先彻底治疗牙周炎,待其稳定后,由牙周医生和正畸医生共同评估,在确保牙周健康的前提下,制定极其谨慎的矫正方案,并要求患者具备极高的口腔卫生维护能力。 切勿在牙周炎未控制的情况下盲目进行矫正。