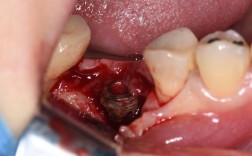
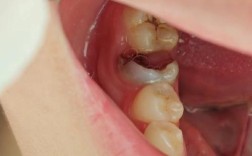
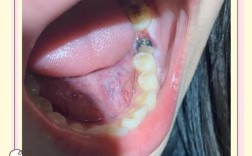
种植牙戴上牙冠后出现“吸收”是一个需要重视的问题,通常指的是骨吸收和/或牙龈萎缩,这两种情况虽然都被称为“吸收”,但原因、表现和处理方式有所不同。
🦴 一、常见的“吸收”类型及原因
🦴 1. 骨吸收(种植体周围骨吸收)
这是种植牙最需要关注的问题,因为它直接关系到种植牙的长期稳定性和寿命。
- 主要原因:
- 种植体周围炎: 这是导致骨吸收最常见的原因,类似于天然牙的牙周病,是由细菌(牙菌斑、牙结石)在种植体周围积聚引发的慢性炎症,炎症会刺激牙龈组织,并破坏支撑种植体的牙槽骨。
- 咬合力过大或创伤性咬合: 如果牙冠的咬合面调磨不当(过高、过陡、有早接触点),或者患者有夜磨牙、紧咬牙等习惯,种植体长期承受过大的非正常咬合力,会导致骨头被吸收。
- 种植体位置不佳: 种植体植入时位置、角度或深度不当,导致其受力不均,某些区域应力集中,长期下来会引起骨吸收。
- 种植体表面处理问题: 极少数情况下,种植体表面处理材料或工艺可能引发慢性炎症反应,导致骨吸收(现代种植体技术已极大降低此风险)。
- 初期稳定性不足: 手术中种植体获得的初期稳定性不够,或者手术创伤过大影响骨结合,可能导致后期骨吸收。
- 全身性疾病: 严重的糖尿病、骨质疏松症(未控制好)、免疫系统疾病等可能影响骨代谢和愈合能力,增加骨吸收风险。
- 吸烟: 吸烟是种植体周围炎和骨吸收的重要危险因素。
- 微动: 种植体与基台、牙冠之间连接松动(螺丝松动、粘接剂残留等),导致种植体微动,刺激骨吸收。
🦷 2. 牙龈萎缩(牙龈退缩)
指牙龈组织向根方退缩,导致种植牙颈部甚至部分“牙根”(实际上是种植体)暴露。
- 主要原因:
- 牙冠边缘不密合或位置不当: 牙冠与种植体基台连接的边缘(肩台)如果制作不密合、悬突、或者位置过深(侵犯生物学宽度),会持续刺激牙龈组织,导致其退缩。
- 侵犯生物学宽度: 这是牙龈萎缩的常见原因,生物学宽度是指牙龈上皮附着和结缔组织附着在牙体(或种植体)表面所需的高度(通常约2mm),如果牙冠边缘位置过深,侵犯了这部分空间,牙龈会自动退缩(骨也会吸收)以重新建立生物学宽度。
- 创伤性咬合或正畸力: 过大的咬合力或不当的正畸力量也可能损伤牙龈,导致其退缩。
- 口腔卫生不良: 菌斑、牙结石堆积导致牙龈炎,长期炎症会破坏牙龈组织,导致萎缩。
- 手术创伤: 种植手术过程中,如果翻瓣范围过大、操作粗暴或缝合时张力过大,可能损伤牙龈组织,影响其血供和愈合,导致后期萎缩。
- 牙龈组织厚度不足: 原本牙龈组织就比较薄的患者,术后更容易发生萎缩。
- 自然老化: 随着年龄增长,牙龈组织本身会有一定程度的生理性退缩。
🩺 二、症状表现
- 骨吸收:
- 通常没有明显自觉症状,早期不易察觉。
- 严重时可能出现:种植体周围牙龈反复红肿、出血、溢脓、牙周袋形成、种植体松动、咀嚼无力或疼痛。
- X光片检查是诊断骨吸收的主要依据,可见种植体周围骨高度下降,形成“骨下袋”。
- 牙龈萎缩:
- 牙龈边缘位置降低,种植牙颈部或种植体金属部分暴露。
- 可能出现“黑三角”,影响美观。
- 暴露的种植体表面或相邻牙齿表面可能更容易堆积食物残渣和菌斑。
- 牙根(或种植体)暴露可能导致牙齿敏感(冷热酸甜刺激不适)。
- 可能影响发音。
🔍 三、诊断
- 临床检查: 医生会检查牙龈颜色、形态、质地,探诊深度(PD)、出血指数(BI)、有无溢脓、种植体动度、咬合关系等。
- X光片检查: 根尖片或曲面断层片是评估骨吸收程度和范围的基础,必要时可能需要更精确的CBCT(锥形束CT)来三维评估骨吸收量和种植体位置。
- 牙周检查: 评估种植体周围炎的程度。
- 模型分析: 检查咬合关系。
🛠 四、处理方法
处理方法取决于“吸收”的类型、严重程度、原因以及患者的具体情况。
🦴 针对骨吸收(尤其是种植体周围炎)
- 基础治疗(首要步骤):
- 彻底的清创: 医生会使用专业器械(如种植体专用刮治器、超声波洁治器)清除种植体表面、牙龈沟内的菌斑和牙结石,可能需要在局部麻醉下进行。
- 抗菌治疗: 可能使用局部抗菌药物(如米诺环素凝胶、洗必泰含漱液)或全身性抗生素(中重度感染时)。
- 口腔卫生强化指导: 患者必须掌握并严格执行有效的口腔清洁方法(巴氏刷牙法、牙线、牙缝刷、冲牙器等)。
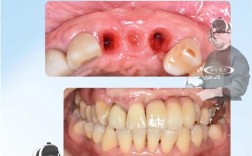
- 手术治疗(中重度骨吸收或基础治疗后效果不佳):
- 引导骨再生术: 清创后,在骨缺损处放置骨移植材料(骨粉)和生物膜,引导骨组织再生,重建骨高度。
- 翻瓣清创术: 翻开牙龈瓣,更彻底地清创种植体表面和骨缺损区,有时会联合GBR。
- 截骨术: 对于位置不佳导致受力异常的种植体,可能需要手术截骨调整位置或拔除。
- 修复体调整:
- 调整咬合,消除早接触点和干扰。
- 如果牙冠连接松动,需重新固位(拧紧螺丝或更换粘接剂)。
- 严重咬合问题可能需要重做牙冠。
- 控制全身因素: 如控制血糖、戒烟等。
🦷 针对牙龈萎缩
- 修复体调整:
- 如果是牙冠边缘问题(不密合、悬突、位置过深),最根本的解决方法通常是重新制作牙冠,确保边缘密合、位置正确(不侵犯生物学宽度)。
- 牙周手术:
- 牙龈成形术/牙龈切除术: 修整牙龈形态,改善美观。
- 牙龈移植术: 对于萎缩明显、影响美观或导致敏感的患者,可从口腔其他部位(如上颚)取少量牙龈组织,移植到种植牙周围,增加牙龈厚度和覆盖度,这是解决严重牙龈萎缩的主要方法。
- 根面覆盖术: 如果牙龈萎缩导致相邻牙齿牙根暴露,也可考虑此手术。
- 脱敏处理: 对于敏感问题,可使用脱敏牙膏或进行专业脱敏治疗。
🛡 五、预防
预防永远胜于治疗:
- 选择经验丰富的医生和正规机构: 术前评估充分,手术操作规范是成功的基础。
- 严格的口腔卫生维护: 这是预防种植体周围炎和牙龈炎(进而导致吸收)的核心,每天认真刷牙(至少2次,每次2分钟)、使用牙线/牙缝刷/冲牙器清洁种植牙邻面和牙龈沟处,定期(至少每年1-2次)进行专业的种植体周围维护洁治。
- 定期复查: 遵医嘱定期复查(通常术后第一年每3-6个月一次,之后每年1-2次),让医生检查种植体周围状况、咬合关系、牙冠情况等,及早发现问题。
- 避免不良习惯: 戒烟,避免用种植牙啃咬硬物(如骨头、螃蟹壳、开酒瓶盖等),积极治疗夜磨牙/紧咬牙(可能需要佩戴夜磨牙垫)。
- 控制全身疾病: 如糖尿病、骨质疏松等需在医生指导下良好控制。
- 修复体质量保证: 确保牙冠制作精良,边缘密合,咬合调整准确。
种植牙戴牙冠后出现“吸收”(骨吸收或牙龈萎缩)是一个警示信号,绝不能忽视。及时就医是关键!医生会通过专业检查明确原因和严重程度,然后制定针对性的治疗方案,早期干预(如及时治疗种植体周围炎、调整咬合、重做牙冠)效果通常较好,能最大程度挽救种植牙,避免其松动脱落,良好的口腔卫生习惯和定期复查是预防吸收、保障种植牙长期成功最重要的措施。💪🏻