植牙作为一种理想的牙齿修复方式,已被广泛应用于临床,但并非所有人群都适合接受植牙手术,植牙的成功依赖于患者全身健康状况、口腔局部条件以及术后维护等多方面因素,若存在某些禁忌情况,强行植牙不仅可能导致手术失败,还可能引发严重并发症,以下从全身禁忌症、局部禁忌症及特殊人群禁忌症三个维度,详细说明哪些情况不能植牙。
全身禁忌症:全身性疾病未控制或存在严重风险
植牙手术属于有创操作,需患者具备一定的身体耐受能力,若存在未控制的全身性疾病,可能增加手术风险或影响植体骨结合。
未控制的重度全身性疾病
- 心血管疾病:如未控制的高血压(血压≥160/100mmHg)、心力衰竭(NYHA分级III级以上)、6个月内)发生心肌梗死或 unstable angina(不稳定型心绞痛)、严重心律失常等,这类患者术中或术后可能出现心脑血管意外,需等病情稳定、心功能改善后再评估植牙可行性。
- 内分泌疾病:未控制的糖尿病(空腹血糖≥7.8mmol/L,糖化血红蛋白≥7%)是植牙的绝对禁忌,高血糖会抑制成骨细胞活性,降低骨结合率,同时增加术后感染风险(如植体周围炎、颌骨骨髓炎),需先通过药物、饮食控制血糖达标,且无急性并发症(如酮症酸中毒)方可考虑植牙。
- 血液系统疾病:凝血功能障碍(如INR>1.5、血小板<50×10^9/L)、血友病、白血病等患者,术中易出现难以控制的出血,术后伤口也难以愈合,需先纠正凝血功能或血液科医生会诊评估。
- 严重肝肾功能障碍:肝功能衰竭(Child-Pugh C级)、肾功能衰竭(未透析或透析不充分)患者,药物代谢和身体修复能力差,手术创伤可能加重器官负担,需专科医生评估手术耐受性。
活动性传染病
- 乙肝、梅毒、艾滋病等传染病若处于活动期(如乙肝病毒DNA载量高、HIV患者CD4+T淋巴细胞计数<200/μL),术中可能发生交叉感染,术后伤口愈合也受影响,需先控制病情,病毒载量检测达标,并在感染科医生指导下进行。
- 活动性结核、口腔内存在急性化脓性感染(如颌骨骨髓炎、间隙感染)时,需先抗感染治疗,待炎症完全消退后再植牙,否则感染可能扩散至植体周围,导致植体失败。
长期服用特殊药物
- 抗凝药物:长期服用华法林、阿司匹林等抗凝药物的患者,INR需控制在1.2-2.5(根据手术创伤程度调整),否则术中易出血,若无法调整药物剂量(如机械瓣膜置换术后患者),需谨慎评估或选择创伤更小的修复方式。
- 双膦酸盐类药物:长期静脉使用双膦酸盐(如治疗骨质疏松、肿瘤骨转移)的患者,颌骨坏死风险显著增加(约0-10%),需停药3-12个月(根据药物类型)后再评估,口服双膦酸盐风险较低,但仍需告知医生用药史。
- 免疫抑制剂:器官移植后服用他克莫司、环孢素等药物,或自身免疫性疾病活动期患者,免疫力低下,术后感染和植体周围炎风险高,需免疫科医生会诊,病情稳定后再植牙。
局部禁忌症:口腔局部条件不满足植牙要求
植牙需植体与牙槽骨形成稳定的“骨结合”,若口腔局部条件不佳,可能导致植体松动、脱落或周围组织病变。
牙槽骨条件不足
植牙需足够的骨量和骨密度支撑植体,若存在以下情况,需先植骨或选择其他修复方式:
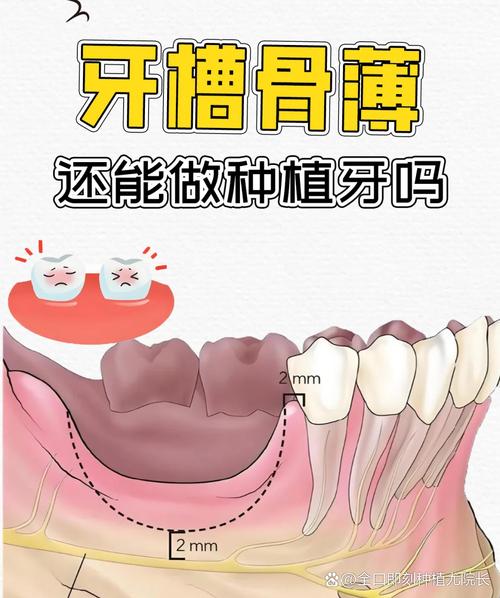
- 骨量不足:牙槽骨严重吸收(垂直高度<8mm、厚度<5mm),或因外伤、肿瘤切除导致骨缺损过大,无法为植体提供初期稳定性。
- 骨密度异常:骨质疏松(T值<-3.5SD)、骨纤维异常增殖症、放射性颌骨骨坏死(放疗后颌骨血供差,呈“朽木样”改变)等,骨质量差,植体骨结合率低。
口腔内存在急性炎症或感染
- 牙周炎活动期:牙龈红肿、牙周袋深度>5mm、牙槽骨吸收、溢脓等,需先进行牙周基础治疗(洁治、刮治)及系统抗炎,待牙周指标稳定(牙周袋≤3mm、无出血溢脓)后再植牙,否则炎症会蔓延至植体周围,引发植体周围炎。
- 根尖周炎、根管残留:拟植牙区域邻牙存在未治疗的根尖周炎、根管内有残留物或根尖脓肿,需先根管治疗,待炎症消退(X线片显示根尖暗影缩小)方可手术,避免感染通过骨扩散至植体床。
咬合关系异常与口腔卫生差
- 严重咬合紊乱:如夜磨牙(磨牙症)、紧咬牙、咬合过紧,或存在早接触、干扰,导致植体承受过大非功能性侧向力,易导致植体周围骨吸收和松动,需先佩戴咬合板、调磨或正畸治疗改善咬合。
- 口腔卫生极差:菌斑指数(PLI)>2、牙石指数(CI)>3,且患者无法配合口腔清洁(如认知障碍、不配合刷牙),术后植体周围炎风险极高,需先进行口腔卫生宣教,菌斑控制达标后再植牙。
解剖结构限制
- 下颌神经管或上颌窦位置异常:下颌后牙区种植时,若下牙槽神经管位置过低(距离牙槽嵴顶<5mm),可能损伤神经导致下唇麻木;上颌后牙区种植时,若上颌窦底过突(窦嵴距<5mm),可能穿入上颌窦引发感染或鼻衄,需通过CBCT评估,必要时选择短植体、植骨或上颌窦提升术。
- 邻牙或重要结构损伤风险:拟种植区域邻牙牙根吸收、倾斜,或存在颏孔、颏神经管等解剖结构,植入时可能损伤邻牙牙根或神经,需精确设计种植位置和角度。
特殊人群禁忌症:年龄或生理状态不适宜
未成年人颌骨未发育完全
青少年(<18岁)颌骨处于生长发育阶段,植体位置可能随颌骨生长而改变,影响最终修复效果,且骨改建活跃,可能导致植体周围骨吸收,需待颌骨发育完全(通常女性18岁、男性20岁后)再植牙。
妊娠期与哺乳期女性
妊娠期女性体内激素水平变化(雌激素、孕激素升高),可能加剧牙龈炎症,且手术创伤和麻醉药物(局部麻醉药)可能影响胎儿发育;哺乳期女性需考虑药物代谢对婴儿的影响,建议推迟至哺乳结束后再植牙。
精神或认知障碍无法配合者
患有严重精神疾病(如精神分裂症、躁狂症发作期)、阿尔茨海默病或癫痫未控制的患者,无法配合手术指令(如张口、保持体位),可能因术中误伤或术后护理不当导致并发症,需在病情稳定、有监护人陪同的情况下谨慎评估。
局部禁忌症总结表
| 禁忌类型 | 具体情况 | 原因与风险 |
|---|---|---|
| 骨量不足 | 垂直高度<8mm、厚度<5mm;骨缺损过大 | 植体初期稳定性差,易松动、失败 |
| 骨密度异常 | 重度骨质疏松、放射性颌骨骨坏死 | 骨结合率低,术后骨吸收风险高 |
| 急性炎症 | 牙周炎活动期、根尖周炎未治疗 | 感染扩散至植体周围,引发植体周围炎 |
| 咬合紊乱 | 夜磨牙、咬合过紧、早接触 | 植体承受过大侧向力,导致骨吸收和松动 |
| 解剖结构限制 | 下颌神经管过突、上颌窦底过突 | 损伤神经或穿入上颌窦,引发麻木、感染 |
相关问答FAQs
Q1:糖尿病患者血糖控制在什么范围可以植牙?
A:糖尿病患者需将空腹血糖控制在7.8mmol/L以下,糖化血红蛋白(HbA1c)控制在7%以内,且无酮症酸中毒、高渗昏迷等急性并发症,若血糖控制不达标,术后感染风险会增加3-5倍,骨结合时间延长,植体失败率显著升高,术前需检查末梢感觉和血运情况(如糖尿病足患者慎植),术后需加强血糖监测和口腔护理。
Q2:长期吸烟会影响植牙成功率吗?吸烟者植牙需要注意什么?
A:长期吸烟是植牙失败的重要危险因素,吸烟者植体失败率是非吸烟者的2-3倍,尼古丁会导致血管收缩,减少骨组织血供,抑制成骨细胞活性,延缓骨结合;同时吸烟者口腔卫生较差,菌斑堆积易引发植体周围炎,吸烟者植牙前需至少戒烟1周,术后避免吸烟(尤其是术后1个月内),每日吸烟量>10支者建议延长戒烟时间,并加强口腔清洁(如使用冲牙器、定期洁牙),以降低失败风险。