正畸治疗过程中,部分患者会出现中途磨牙的现象,表现为夜间或白天无意识地上下牙齿摩擦,可能伴随牙齿酸痛、肌肉疲劳、头痛等不适,这一现象并非偶然,而是多种因素共同作用的结果,涉及生理、心理、治疗技术及咬合调整等多个层面,以下从具体原因展开分析,帮助理解正畸中途磨牙的发生机制。
生理与遗传因素:个体差异的基础反应
部分患者的磨牙行为与自身生理特点或遗传背景相关,从生理角度看,睡眠时的神经肌肉调控异常是重要诱因,正常情况下,人在睡眠时咀嚼肌会处于放松状态,但部分人由于中枢神经系统对咀嚼肌的抑制能力不足,可能导致肌肉不自主收缩,引发磨牙,这类患者可能在正畸前就有夜间磨牙的习惯,正畸治疗中,由于口腔环境发生变化,原有的磨牙行为可能被放大或变得更加明显。
遗传因素同样不可忽视,临床观察发现,磨牙症存在家族聚集性,若父母有磨牙史,子女发生磨牙的概率较高,这类患者正畸过程中,牙齿移动、矫治器佩戴等刺激可能更易触发原有的神经肌肉反射,导致磨牙加重,年龄因素也可能影响磨牙的发生,青少年正畸患者由于处于生长发育期,激素水平波动较大,神经肌肉系统尚未完全稳定,更容易出现磨牙行为。
心理因素:压力与焦虑的肌肉表现
心理状态是正畸中途磨牙的重要触发因素,正畸治疗周期较长,患者可能因治疗过程中的不适(如初戴矫治器的异物感、复诊加力的酸胀感)、对治疗效果的担忧、社交中的形象焦虑等产生心理压力,长期或急性的压力会导致交感神经兴奋,释放肾上腺素等激素,使咀嚼肌处于紧张状态,睡眠时肌肉无法完全放松,从而引发磨牙。
研究显示,学业压力、生活事件变化(如考试、升学)与正畸患者的磨牙发生率呈正相关,这类患者往往在白天无明显症状,但夜间入睡后,压力通过无意识的磨牙行为释放,性格特质也可能影响磨牙风险,性格急躁、追求完美的人群更容易因正畸治疗中的细节问题产生焦虑,进而诱发磨牙。
正畸治疗的技术因素:口腔环境变化的直接刺激
正畸治疗本身通过外力调整牙齿位置,过程中口腔环境的改变可能直接导致磨牙,具体包括以下几方面:
- 矫治器的异物感与适应问题:固定矫治器(如托槽、弓丝)的佩戴初期,患者需适应牙齿表面新增的装置,舌头、脸颊与矫治器的频繁接触可能引发口腔黏膜的不适,部分患者会通过咬牙或磨牙来缓解异物感,形成习惯性动作。
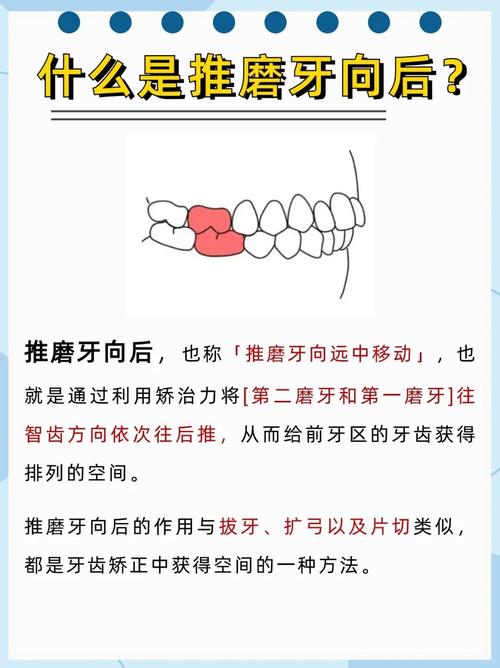
- 咬合干扰与咬合不稳定:正畸过程中牙齿需按设计方向移动,移动过程中牙齿的咬合关系处于动态调整期,若个别牙齿移动速度过快或咬合高点未及时打磨,可能形成咬合干扰(即某颗牙齿先于其他牙齿接触),为避免不适,咀嚼肌会通过磨牙试图调整咬合,消除干扰点。
- 弓丝加力后的反应:复诊时医生常会对弓丝加力以推动牙齿移动,加力后3-5天内牙齿可能出现轻微酸胀、松动,这种不适感可能刺激患者无意识地紧咬牙或磨牙,以试图“缓解”牙齿的移动感。
- 口腔空间与肌肉协调性变化:牙齿移动过程中,牙弓形态、牙齿排列逐渐改变,可能影响舌体、嘴唇等软组织的空间位置,导致口腔肌肉(如咬肌、颞肌)的协调性暂时失衡,肌肉为适应新环境而出现异常收缩,引发磨牙。
咬合关系调整的必然过程:从紊乱到重建的过渡
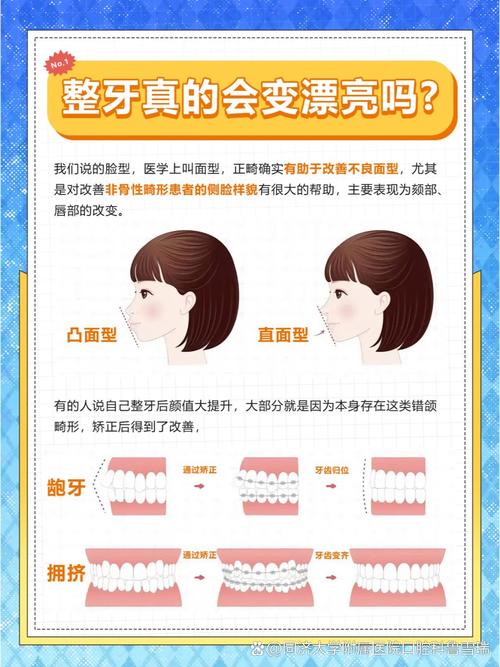
正畸治疗的核心目标是纠正咬合紊乱,而咬合调整过程中必然经历“不稳定-稳定”的过渡阶段,这一阶段是磨牙的高发期,治疗前,患者可能存在牙齿拥挤、深覆合、深覆盖等问题,咬合时牙齿接触点分散、受力不均;治疗中,随着牙齿排列整齐、咬合关系重建,新的咬合接触点逐渐形成,但肌肉和关节尚未完全适应新的咬合模式,可能会通过磨牙来“打磨”牙齿接触面,寻找更稳定的咬合位置。
这种磨牙在多数情况下是暂时性的,随着咬合关系的稳定(通常在治疗中后期),磨牙行为会逐渐减轻或消失,但若咬合调整过程中存在技术问题(如牙齿移动方向偏差、咬合平面不平等),可能导致咬合干扰持续存在,磨牙则会反复发作,甚至加重。
口腔肌肉与颞下颌关节(TMJ)的联动反应
咀嚼肌和颞下颌关节是口腔功能的重要结构,二者与磨牙密切相关,正畸治疗中,牙齿移动可能改变颞下颌关节的受力,若关节负荷过大或关节盘位置发生轻微移位,可能引发关节区不适,机体通过磨牙动作来调整关节压力,试图缓解不适。
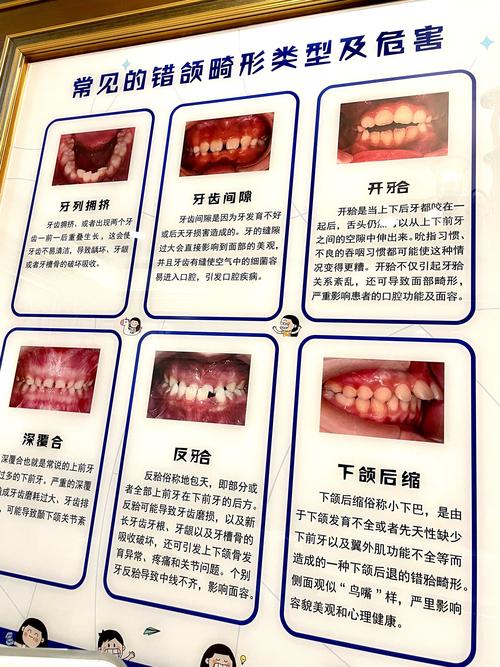
部分患者存在咀嚼肌功能亢进的问题(如咬肌肥大、肌肉张力过高),正畸前可能表现为白天紧咬牙,治疗中矫治器的佩戴进一步限制了牙齿的自由度,导致肌肉能量无处释放,夜间磨牙因此加重,若患者本身存在颞下颌关节紊乱病(TMD),如关节弹响、疼痛等,正畸治疗中的咬合调整可能成为TMD的诱发因素,而磨牙既是TMD的症状,也是加重TMD的因素,形成恶性循环。
其他可能的诱发因素
除上述原因外,部分全身性因素或生活习惯也可能参与正畸中途磨牙的发生,胃肠道功能紊乱(如消化不良、胃食管反流)可能刺激神经系统,间接引发磨牙;某些药物(如抗抑郁药、抗组胺药)的副作用可能导致肌肉兴奋性增加;长期熬夜、睡眠不足、咖啡因摄入过多等生活习惯,会降低神经系统的抑制能力,增加磨牙风险,这些因素与正畸治疗相互作用,可能使磨牙问题更加复杂。
正畸中途磨牙原因分类与表现总结
为更直观理解,以下将主要原因分类及具体表现整理如下:
| 原因分类 | 具体因素 | 作用机制/表现 |
|---|---|---|
| 生理与遗传因素 | 年龄、遗传、睡眠神经调控异常 | 青少年激素波动、家族史、睡眠时肌肉抑制不足导致不自主收缩 |
| 心理因素 | 压力、焦虑、性格特质 | 交感神经兴奋,咀嚼肌紧张,夜间通过磨牙释放压力 |
| 治疗技术因素 | 矫治器异物感、咬合干扰、弓丝加力 | 口腔不适感、咬合高点、牙齿移动酸胀引发无意识磨牙 |
| 咬合调整因素 | 咬合关系重建、肌肉适应新咬合模式 | 从咬合紊乱到稳定过渡期,肌肉通过磨牙寻找平衡点 |
| 肌肉与关节因素 | 咀嚼肌功能亢进、颞下颌关节紊乱 | 关节负荷过大、肌肉张力高,磨牙为调整关节压力或缓解肌肉不适 |
| 其他因素 | 胃肠道问题、药物副作用、生活习惯 | 全身刺激、药物影响、睡眠不足等间接增加磨牙风险 |
相关问答FAQs
问题1:正畸中途出现磨牙需要立即处理吗?
解答:需根据磨牙的频率、程度及伴随症状判断,若磨牙偶发(每周1-2次)且无不适(如牙齿酸痛、肌肉疲劳),多属于治疗过程中的暂时性适应反应,可观察,通常随着咬合稳定会自行缓解,若磨牙频繁(每晚发生)、伴随牙齿松动、牙本质敏感、头痛或颞下颌关节疼痛,需及时复诊,医生会检查是否存在咬合干扰、矫治器问题或TMD,必要时调整咬合、佩戴咬合垫或进行心理疏导,避免加重牙齿损伤或关节问题。
问题2:正畸期间如何缓解磨牙问题?
解答:可通过多方面综合缓解:①心理调节:通过放松训练(如深呼吸、冥想)、规律作息减轻压力,避免睡前摄入咖啡因;②咬合调整:复诊时告知医生磨牙情况,医生会检查并打磨咬合高点,消除干扰;③口腔习惯训练:白天有意识地避免紧咬牙,可通过舌尖抵上颚、下颌放松等动作调整肌肉状态;④辅助工具:若磨牙严重,医生可能建议佩戴正畸专用的软性咬合垫,夜间佩戴以保护牙齿和肌肉;⑤口腔卫生维护:保持牙龈健康,避免炎症刺激肌肉紧张;⑥复诊沟通:定期向医生反馈治疗感受,及时调整治疗方案,确保咬合关系平稳重建。