全口植牙作为一种针对全牙列缺失的修复方式,凭借其接近天然牙的咀嚼功能和美观效果,成为越来越多缺牙患者的选择,但任何手术都存在风险,全口植牙因涉及多颗植体植入、手术范围较大,风险因素相对复杂,需从术前、术中、术后及长期维护等多个维度全面了解。
全口植牙的术前风险
术前风险评估是手术安全的基础,若忽视患者自身条件或口腔环境,可能直接导致手术失败或并发症。
骨量不足与骨质量差
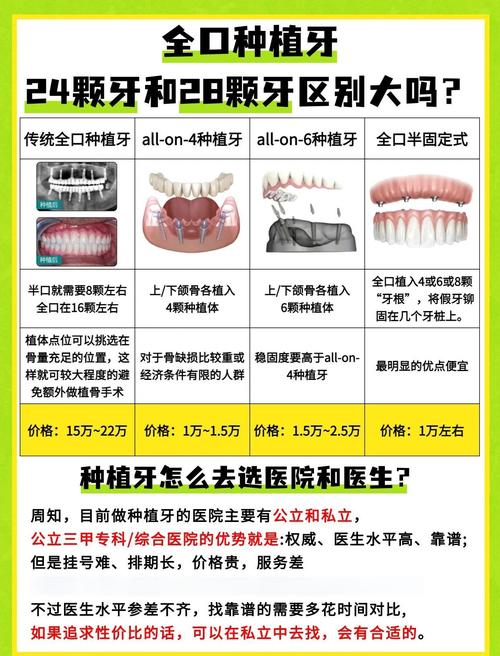
全口植牙通常需要植入4-12颗不等的植体(根据“All-on-4”等技术方案),对牙槽骨的量和质量要求较高,长期缺牙会导致牙槽骨吸收萎缩,尤其是上颌后牙区靠近上颌窦、下颌后牙区靠近下牙槽神经管,骨量往往不足,若骨宽度小于5mm、高度低于8mm,直接植入植体可能穿透骨壁或损伤重要结构,需通过植骨、上颌窦提升等附加手术解决,而附加手术本身会增加创伤、感染及愈合时间延长的风险。
全身性疾病影响
患者若有未控制的全身性疾病,会显著增加手术风险。
- 糖尿病:血糖过高会抑制成骨细胞活性,影响骨结合,且高血糖环境下伤口易感染,愈合延迟;
- 高血压:术中可能因紧张或手术刺激导致血压波动,增加术中出血风险;
- 骨质疏松:尤其是使用双膦酸盐类药物的患者(如治疗骨质疏松的阿仑膦酸钠),可能引发颌骨坏死(ONJ),虽罕见但后果严重;
- 血液系统疾病:如凝血功能障碍患者,术中术后易出现难以控制的出血。
口腔软组织与牙周条件不佳
全口植牙需健康的牙龈和角化龈支持,若存在牙龈炎、牙周炎或软组织过薄,术后易出现牙龈萎缩、种植体暴露,若口腔内有未治疗的根尖周炎、黏膜病,或长期吸烟(尼古丁收缩血管,影响血供),会直接降低植体存活率。
表:全口植牙术前常见风险因素及潜在影响
| 风险因素 | 具体表现 | 潜在影响 |
|------------------|-----------------------------------|-----------------------------------|
| 骨量不足 | 牙槽骨高度/宽度不足 | 植体植入困难,需植骨或上颌窦提升 |
| 未控制糖尿病 | 血糖波动,伤口愈合能力差 | 骨结合失败,感染风险升高 |
| 牙周炎未治疗 | 牙周袋内细菌滋生 | 种植体周围炎,植体长期松动 |
| 吸烟(每日>10支)| 尼古丁收缩血管,减少骨组织血供 | 植体存活率降低20%-30% |

全口植牙的术中风险
全口植牙手术通常为Ⅱ类手术(需切开、翻瓣、植入植体),术中可能因解剖结构变异或操作不当引发并发症。
神经血管损伤
下颌骨内有下牙槽神经管,上颌骨内有上颌窦、腭大动脉等重要结构,若术前未通过CBCT精准定位,植体植入时可能:
- 损伤下牙槽神经:导致下唇、牙龈麻木,多为暂时性(3-6个月恢复),少数为永久性;
- 穿透上颌窦:引发上颌窦炎,出现鼻塞、流脓等症状,需取出植体并抗感染治疗;
- 损伤腭动脉或鼻腭神经:导致术中大出血或术后鼻腔出血。
出血与麻醉风险
全口植牙手术时间较长(通常1-3小时),创伤范围大,术中可能因剥离黏骨膜或钻骨时损伤血管导致出血,对于服用抗凝药物(如阿司匹林)的患者,需提前调整用药,否则可能形成血肿甚至影响视野,局部麻醉可能发生过敏反应(如利多卡因过敏),或因麻醉剂误入血管导致中枢神经毒性。
植体初期稳定性不足
植体的初期稳定性是骨结合的前提,若术中钻骨时产热过高(超过47℃)或骨密度过低(如骨质疏松患者的Ⅳ类骨),可能导致骨细胞坏死,植体与骨组织无法紧密贴合,增加术后松动风险。
全口植牙的术后短期风险
术后1-3个月是骨结合的关键期,此阶段若护理不当或出现并发症,可能直接影响植体存活。
感染
感染是术后最常见的并发症,包括:
- 手术切口感染:表现为切口红肿、渗脓、疼痛,多因术中无菌操作不严或术后口腔卫生不佳导致;
- 种植体周围炎:菌斑堆积引发植体周围骨吸收,出现牙龈出血、溢脓,严重时植体松动脱落。
疼痛与肿胀
术后3-5天出现轻度疼痛、肿胀属正常反应,若持续加重或伴随发热,需警惕血肿形成或感染,尤其全口植牙手术范围大,部分患者可能出现面部肿胀,影响进食和说话。
植体松动或脱落
多因初期稳定性不足、过早负重(如术后立即用修复体咀嚼)或骨结合失败导致,若术后1个月内植体出现明显松动,需及时取出,待3-6个月后骨愈合再考虑重新植入。
全口植牙的长期风险
即使植体成功骨结合,长期使用也可能因多种因素出现并发症,需定期维护。
种植体周围骨吸收
这是全口植牙最常见的远期问题,通常因口腔卫生维护不当(菌斑堆积)、咬合力过大或夜磨牙导致,骨吸收超过植体长度的1/3时,植体支持力下降,修复体可能出现松动、折裂。
机械并发症
全口植牙的修复体(如全瓷冠、基台)长期承受咀嚼力,可能出现:
- 基台松动或折断:多因粘接剂脱落或咬合力不均导致;
- 种植体折断:较少见,多见于植体直径过小或患者存在严重夜磨牙;
- 修复体磨损或崩瓷:尤其是全瓷冠,可能因咬硬物或制作工艺不佳发生。
美学与功能问题
部分患者可能出现牙龈萎缩、种植体暴露(“黑三角”),影响微笑美观;或修复体咬合关系不良,导致颞下颌关节紊乱(如关节弹响、疼痛)。
风险可控:如何降低全口植牙风险?
尽管全口植牙存在风险,但通过规范操作和科学管理,多数风险可有效规避,关键在于:
- 术前全面评估:通过CBCT、骨密度检测、全身健康检查制定个性化方案,控制糖尿病、高血压等基础疾病;
- 选择经验丰富的医生:熟练掌握解剖结构、精准控制钻骨温度、选择合适植体(如亲水表面植体促进骨结合);
- 术后严格维护:坚持使用冲牙器、牙线清洁种植体,戒烟,定期复查(每3-6个月),发现问题及时处理。
相关问答FAQs
问题1:全口植牙的风险比单颗植牙高吗?
解答:风险类型相似,但全口植牙因涉及多个植体、手术时间更长、创伤更大,术中并发症(如出血、神经损伤)风险相对增加,且长期需维护多个植体,护理难度更高,随着“All-on-4”等微创技术的普及,全口植体的5年成功率可达90%以上,与单颗植牙差距逐渐缩小,关键在于术前评估和术后维护。
问题2:有骨质疏松的人能做全口植牙吗?
解答:需视情况而定,骨质疏松患者若骨密度较低(T值<-3.5),可能影响骨结合,但并非绝对禁忌,术前需与骨科医生沟通,控制骨质疏松(如调整用药、补充钙剂),医生会选择表面处理的植体(如SLA表面)促进骨细胞附着,必要时通过植骨增加骨量,只要骨质量允许且全身状况稳定,仍可安全接受全口植牙。