骨性正畸因其涉及颌骨发育异常的矫正,治疗难度远高于牙性畸形,对医生的综合能力要求极为严苛,所谓“谁厉害”,并非简单指向某个医生,而是指是否具备处理骨性畸形的系统化能力——从精准诊断到方案设计,再到复杂技术的灵活运用,甚至长期效果的稳定维护,判断骨性正畸医生是否“厉害”,需从多个维度综合考量,这些维度直接决定了治疗的安全性与最终效果。
专业背景:扎实的基础与权威的认证是门槛
骨性正畸的核心是“骨骼调控”,这要求医生不仅精通正畸学,还需具备口腔颌面外科、生物力学、材料学等交叉学科知识,学历与培训经历是基础:国内知名院校(如北大、川大、第四军医大等)的正畸学硕士/博士系统,通常包含3-5年的临床与科研训练,能打下扎实的理论基础;而海外进修经历(如美国正畸协会AAO、欧洲正畸协会EOS的培训项目)则有助于接触国际前沿技术,专业资质是硬指标:是否持有中华口腔医学会正畸专业委员会(COS)的“专科会员”认证,或成为美国正畸医师协会(AAO)国际会员,这些资质需通过严格的病例评审与考试,能反映医生的专业水平,医生是否在公立三甲医院或知名口腔机构的正畸科工作过也很关键,这类机构往往承接复杂骨性病例,能积累更丰富的临床经验。

技术能力:从诊断到执行的“全链路掌控力”
骨性正畸的“厉害”之处,体现在对技术的精准运用与组合能力上,这贯穿治疗全程。
诊断阶段:精准识别骨性类型与程度
骨性畸形并非单一问题,需区分“上颌前突”“下颌后缩”“双颌前突”“垂直面型过长”等类型,并判断是“骨性为主”还是“牙性掩饰”,厉害的医生会借助现代数字化工具:比如通过CBCT三维重建测量骨性结构(ANB角、SNPg角等关键指标),结合口扫数据模拟牙齿移动轨迹,再结合面部美学分析(如鼻唇颏关系、微笑线),避免单纯“排齐牙齿”而忽略面部协调性。
方案设计:个性化与多路径选择
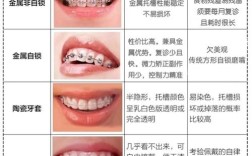
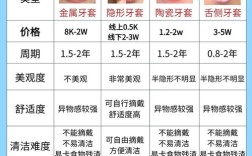
骨性正畸的方案需“量体裁衣”:轻度骨性畸形可通过正畸掩饰治疗(如种植支抗内收牙齿、推磨牙向后)改善;中重度则可能需“正畸-正颌联合治疗”(先正畸将牙齿移动至手术预期位置,再通过颌骨手术调整骨骼关系),厉害的医生需同时掌握多种技术:比如传统金属/陶瓷托槽、隐形矫正(如Invisalign、Spark)的骨性病例应用,以及微种植体支抗、颞下颌关节干预等辅助手段,并能根据患者年龄(青少年生长发育期 vs 成人)、依从性、经济条件等因素,提供“最优解”而非“最贵解”。
执行阶段:细节把控与风险应对
骨性正畸治疗周期长(通常2-4年),过程中可能出现牙齿移动异常、骨吸收、复发等问题,厉害的医生对细节的把控极为严格:比如通过“暂停加力”“调整牵引方向”避免牙根吸收;在正颌手术中,能与颌面外科医生精准对接,确保术后咬合与面型的对称性,对“疑难病例”的处理能力(如严重骨性地包天伴开颌、腭裂术后骨性畸形)更能体现医生的技术深度。
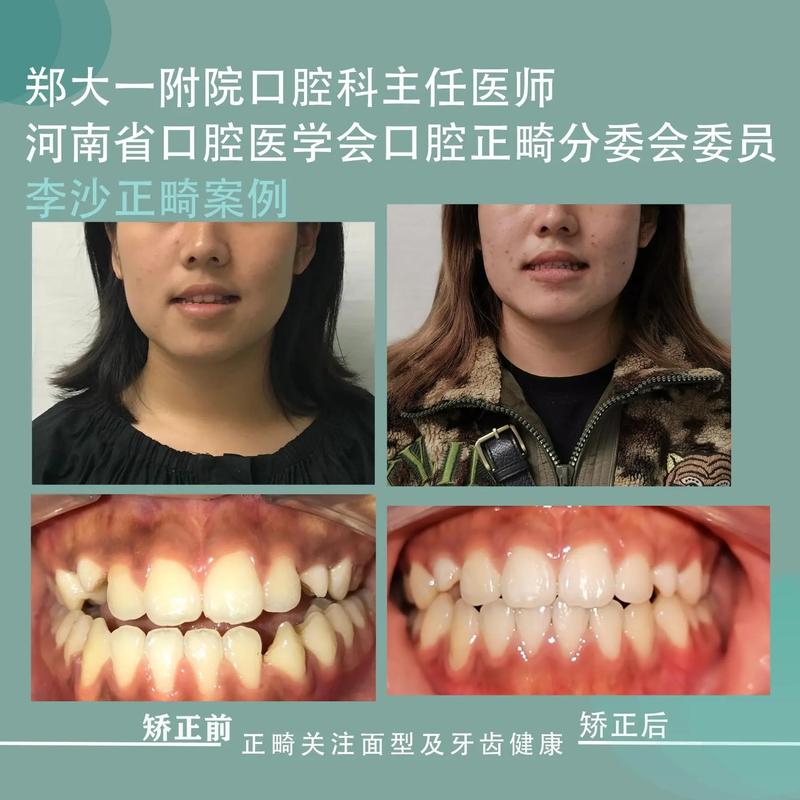
临床经验:案例积累与长期效果验证
“纸上谈兵”无法应对骨性畸形的复杂性,医生的“厉害”最终需通过临床案例与长期效果体现,案例数量与类型是基础:是否处理过100例以上骨性病例,涵盖不同畸形类型、年龄段(如青少年生长改形、成人正颌术前术后),这些案例是否形成完整档案(含治疗前、中、后的影像与面部照片),长期随访数据更重要:骨性畸形治疗后易复发,厉害的医生会跟踪患者5-10年,观察骨骼稳定性(如保持器的佩戴方案、颌骨位置的维持情况),并公开随访结果,而非仅展示“即刻效果”,同行评价也能反映医生水平:是否参与行业学术会议并发表病例报告,是否被其他医生推荐为“复杂骨性病例转诊专家”,这些都是间接但重要的参考。
沟通与协作:从“治病”到“满足需求”的能力
骨性正畸不仅是医疗行为,还涉及美学与心理需求,厉害的医生需具备优秀的沟通能力:能用通俗语言解释复杂的骨骼问题(如“您的下颌发育不足,需要通过生长引导或手术调整”),并借助3D模拟技术展示治疗后面型变化,帮助患者建立合理预期,多学科协作能力不可或缺:对于伴发睡眠呼吸暂停、颞下颌关节紊乱的骨性病例,需与呼吸科、关节科医生合作;对于有修复需求的患者(如骨性畸形导致牙齿磨损),需与修复科医生联合设计方案,这种“以患者为中心”的协作思维,能让治疗效果兼顾功能与美观。
骨性正畸医生核心能力评估表
| 评估维度 | 具体指标 | 说明 |
|---|---|---|
| 专业背景 | 学历(知名院校正畸硕博/海外进修)、专业资质(COS专科会员/AAO会员) | 反映系统化训练与行业认可度 |
| 技术能力 | 数字化诊断(CBCT/口扫)、方案多样性(掩饰治疗/正颌联合)、复杂技术应用(微种植体/关节干预) | 决定能否精准匹配患者需求 |
| 临床经验 | 骨性病例数量(≥100例)、类型覆盖(青少年/成人/疑难)、长期随访数据(5-10年) | 长期效果是“厉害”的核心验证 |
| 沟通协作 | 方案解释清晰度、3D美学模拟、多学科会诊经验(关节科/修复科) | 确保患者理解治疗目标,兼顾功能与美观 |
| 患者评价 | 口碑(转诊率/复诊率)、案例展示(治疗前后面部/影像对比) | 真实反馈治疗效果与患者满意度 |
相关问答FAQs
Q1:骨性正畸一定要手术吗?有没有不手术的矫正方法?
A:并非所有骨性正畸都需要手术,轻度骨性畸形(如上颌轻度前突、下颌轻度后缩),可通过正畸掩饰治疗改善:例如利用微种植体支抗内收前牙、推磨牙向后,或通过功能矫治器(如 Herbst 矫治器)引导青少年颌骨生长,但对于中重度骨性畸形(如下颌严重后缩导致的地包天、双颌前突伴开颌),单纯正畸无法改变骨骼位置,需“正畸-正颌联合治疗”——先通过正畸将牙齿排列至手术预期位置,再通过颌骨手术调整骨骼关系,最后通过正畸精细调整咬合,是否需要手术,需通过CBCT、头影测量等检查,由医生根据骨骼畸形程度、患者年龄等因素综合判断。
Q2:如何判断正畸医生是否擅长骨性病例?可以直接看案例吗?
A:判断医生是否擅长骨性病例,需结合“案例质量”与“案例信息完整性”,要求医生展示与自己情况相似的案例(如同样是“骨性地包天”,看医生是否处理过类似严重程度的病例);案例需包含治疗前、治疗中、治疗后的完整资料:包括面部正侧位照片(观察面型变化)、口腔内照片(牙齿排列)、X光片(CBCT/头颅侧位片,看骨骼与牙齿移动情况),以及至少2年以上的保持期随访记录(观察是否复发),可询问医生的治疗方案设计思路:“为什么选择这个方案?如果出现XX问题(如牙齿移动缓慢),如何调整?”——能清晰阐述逻辑的医生,往往对骨性病例有更深入的理解,避免仅看“前后对比图”而忽略病例细节,部分不规范的案例可能通过角度拍摄、修图等手段美化效果,实际效果未必理想。