数字化种牙是融合口腔医学、影像学、计算机技术与精密制造的新型种植方式,其核心在于通过数字化工具实现精准诊断、方案设计与手术实施,从而提升种植成功率与患者体验,要完成数字化种牙,需要多维度要素的协同支持,涵盖技术、设备、人员及流程等多个层面。
高精度数字化设备是基础,传统种牙依赖医生经验与二维影像,而数字化种牙需通过三维数据采集设备获取口腔精准信息,如锥形束CT(CBCT)可生成颌骨三维影像,清晰显示骨量、神经血管位置;口内扫描仪则替代传统取模,快速获取牙列及咬合数据,误差可控制在50微米内,3D打印机制作个性化手术导板,导航系统实时引导种植体植入,CAD/CAM软件设计修复体,这些设备共同构成数字化种牙的硬件支撑,常用设备及其功能如下表所示:
| 设备名称 | 核心功能 |
|---|---|
| 锥形束CT(CBCT) | 生成颌骨三维影像,评估骨密度、骨量及解剖结构 |
| 口内扫描仪 | 采集牙列、咬合及黏膜表面数据,替代传统取模,数字化模型 |
| 3D打印机 | 打印手术导板、手术模板、修复体模型等个性化辅助工具 |
| 种植设计软件 | 基于影像数据模拟种植位点、角度、深度,规避风险,优化方案 |
| 动态导航系统 | 术中实时引导种植体植入方向与深度,提升精准度 |
多学科专业团队是关键,数字化种牙并非单一科室完成,需口腔种植医生、修复医生、口腔技师、影像科医生及数字化工程师协作,种植医生负责整体方案设计与手术实施,修复医生参与修复体设计与咬合调整,技师根据数据制作修复体,影像科医生解读三维影像,工程师维护设备与软件,确保各环节无缝衔接。
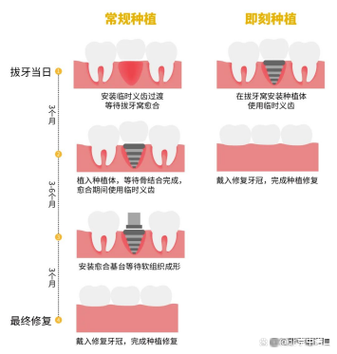
全流程精准规划是核心环节,术前需整合CBCT与口扫数据,在软件中重建颌骨与牙列三维模型,模拟种植过程,确定种植体型号、植入角度及深度,同时评估美学与功能效果,通过3D打印制作手术导板,术中将导板戴入患者口腔,引导种植体精准植入,避免损伤神经血管,减少手术创伤,这一流程将传统“经验依赖”转化为“数据驱动”,将误差控制在0.1毫米内。
术中数字化辅助技术是精准保障,除手术导板外,动态导航系统可实时显示种植体位置与预设偏差,医生通过屏幕反馈调整方向,实现“可视种植”,微创技术的应用也依赖数字化支持,精准定位使手术切口缩小至3-5毫米,术后疼痛轻、恢复快。
患者全程配合不可或缺,数字化种牙需患者提供完整病史,如吸烟史、糖尿病史等影响骨愈合的因素,并配合术前影像检查与口扫数据采集,医患沟通中,医生可通过三维模型直观展示手术方案,患者提出需求后调整设计,确保修复体符合美学与功能预期。

术后数字化管理提升长期效果,通过建立电子病例档案,记录种植体位置、骨结合情况及修复体数据,定期随访时利用口扫对比牙列变化,及时发现并发症如种植体周围炎,延长种植体使用寿命。
数字化种牙通过“数据精准化、流程可视化、手术微创化”,显著提升种植成功率(可达98%以上),缩短治疗周期(传统3-6个月可缩短至1-2个月),已成为现代口腔种植的发展方向,其实现不仅需要先进设备与技术,更需要多学科团队协作与患者信任,共同构建从诊断到维护的全链条数字化体系。
FAQs: Q1:数字化种牙比传统种牙贵在哪里? A:数字化种牙的成本主要来自高精度设备投入(如CBCT、口内扫描仪)、3D打印材料、软件授权费及多学科协作的人力成本,虽然初期费用较高,但因其精准度高、创伤小、恢复快,可减少术后并发症及二次修复费用,长期来看性价比更优。
Q2:所有人都能做数字化种牙吗? A:并非绝对,数字化种牙对骨量要求与传统种牙一致,严重骨缺损患者仍需植骨;患有未控制的糖尿病、严重骨质疏松或出血性疾病者,需病情稳定后再评估,数字化工具可辅助部分复杂病例(如骨量不足、即刻种植),但最终能否实施需医生根据口腔检查与影像结果综合判断。